स्लेडिक / गेटी इमेजेज़
रोग नियंत्रण और रोकथाम केंद्र (सीडीसी) की एक रिपोर्ट के अनुसार, अमेरिका में निमोनिया हर साल 50,000 से अधिक मौतों का कारण बनता है और 400,000 से अधिक आपातकालीन कमरे का दौरा करता है।
हाल के वर्षों में, विशेष रूप से बुजुर्गों के बीच, निमोनिया के टीकों के बढ़ते उपयोग के कारण 1999 से मौतों की संख्या में 8 प्रतिशत की कमी आई है। ऐसा कहा जा रहा है कि उच्च जोखिम वाले लगभग 65 प्रतिशत लोगों का टीकाकरण ठीक से नहीं किया गया है।
कई मामलों में, लोग अनिश्चित होते हैं कि क्या उन्हें वैक्सीन की जरूरत है या किस प्रकार के निमोनिया से बचाव करना है। दूसरों को भी पता नहीं है कि एक टीका मौजूद है।
2:29निमोनिया कैसे होता है
निमोनिया के प्रकार
निमोनिया को फेफड़ों के वायु थैली की सूजन के रूप में परिभाषित किया गया है जो द्रव से भर सकता है और सांस लेने में कठिनाई, बुखार, ठंड लगना और मवाद या कफ के साथ खांसी हो सकती है। निमोनिया आमतौर पर कीटाणुओं के कारण होता है, लेकिन यह तब भी विकसित हो सकता है जब आप भोजन या तरल को फेफड़ों (एस्पिरेशन निमोनिया) में डालते हैं या अस्पताल (अस्पताल-अधिग्रहित निमोनिया) में दवा प्रतिरोधी बैक्टीरिया उठाते हैं।
सबसे आम प्रकार को समुदाय-अधिग्रहित निमोनिया के रूप में जाना जाता है जिसमें एक बैक्टीरिया, वायरस, या कवक के रूप में छूत एक स्वास्थ्य देखभाल सेटिंग के बाहर फैली हुई है। इनमें से, बैक्टीरिया अब तक सबसे आम कारण है।
बैक्टीरियल निमोनिया आम तौर पर सांस की बूंदों द्वारा फैलता है जो एक व्यक्ति को खांसी या छींकने के बाद एरोसोलाइज़ किया जाता है। बहुमत के कारण होता हैस्ट्रैपटोकोकस निमोनिया, 90 से अधिक विभिन्न सेरोटाइप के साथ एक जीवाणु। इनमें से 10 प्रकार निमोनिया से संबंधित जटिलताओं के बहुमत के लिए जिम्मेदार हैं।
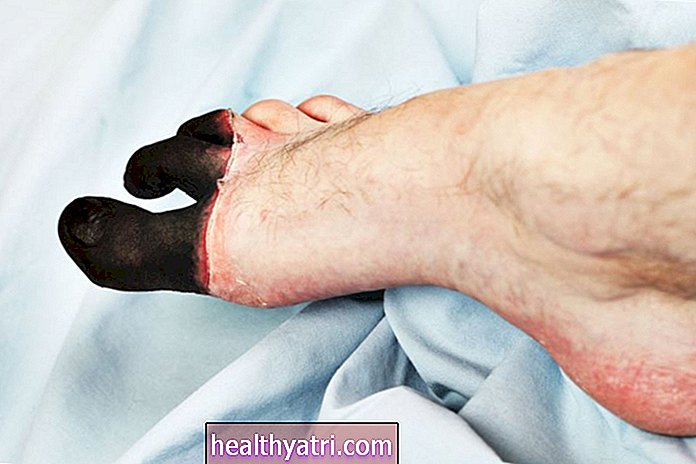
जबकि बैक्टीरिया निमोनिया मुख्य रूप से श्वसन पथ को प्रभावित करता है, यह रक्त प्रवाह में फैलने पर गंभीर बीमारी का कारण बन सकता है। यदि ऐसा होता है, तो यह रक्त (न्यूमोकोकल बैक्टीमिया / सेप्सिस) को संक्रमित कर सकता है और मस्तिष्क और रीढ़ की हड्डी (न्यूमोकोकल मेनिन्जाइटिस) के आसपास के झिल्ली की सूजन का कारण बन सकता है। आक्रामक निमोनिया वाले लोगों में मृत्यु का जोखिम पांच से सात प्रतिशत के बीच है और बुजुर्गों में भी अधिक हो सकता है।
निमोनिया वैक्सीन के प्रकार
दो टीके हैं जो सुरक्षा प्रदान कर सकते हैंस्ट्रैपटोकोकस निमोनिया। वे अन्य प्रकार के बैक्टीरियल निमोनिया को रोक नहीं सकते हैं (जैसे कि उन कारणों सेक्लैमाइडोफिला निमोनियायामाइकोप्लाज्मा न्यूमोनिया)या कवक या वायरस से जुड़ा कोई भी।
दो एफडीए-अनुमोदित टीके एक व्यक्ति को विशिष्ट सेरोटाइप के खिलाफ टीकाकरण करते हैं जो बीमारी और आक्रामक बीमारी का कारण होने की सबसे अधिक संभावना है। वे:
- PCV13, Prevnar 13 नाम से विपणन किया जाता है, जो सबसे गंभीर प्रकार के 13 को रोकता हैएस निमोनिया
- PPSV23, Pneumovax 23 के नाम से विपणन किया जाता है, जो अतिरिक्त 23 से बचाता हैएस निमोनियासीरोटाइप
न तो टीका एक जीवित या पूरे बैक्टीरिया से बना है, बल्कि बैक्टीरिया के खोल के कुछ हिस्सों से बना है। जबकि ये घटक बीमारी का कारण नहीं बन सकते हैं, प्रतिरक्षा प्रणाली उन्हें खतरों के रूप में पहचानती है और एक रक्षात्मक प्रतिक्रिया को उसी तरह से ट्रिगर करती है जैसे यह एक वास्तविक बैक्टीरिया को होता है।
PVC13 वैक्सीन को इंट्रामस्क्युलर रूप से या तो ऊपरी बांह की डेल्टोइड मांसपेशी या बाहरी जांघ की सबसे बड़ी पार्श्व पेशी में दिया जाता है। PPSV23 शॉट को या तो इंट्रामस्क्युलर रूप से या चमड़े के नीचे (त्वचा में) दिया जा सकता है।
टीकाकरण की आवश्यकता किसे है?
हर किसी के लिए निमोनिया टीकाकरण की सिफारिश नहीं की जाती है। टीके मुख्य रूप से उन व्यक्तियों में उपयोग किए जाते हैं जिन्हें गंभीर बीमारी होने का खतरा बढ़ जाता है। इसमे शामिल है:
- शिशुओं और बच्चों को उनकी नियमित टीकाकरण अनुसूची के हिस्से के रूप में
- 65 वर्ष से अधिक आयु के व्यक्ति
- पुरानी बीमारी जैसे कि एचआईवी, हृदय रोग, यकृत रोग, किडनी की विफलता, मधुमेह जैसी बीमारियों से पीड़ित या कमजोर प्रतिरक्षा प्रणाली वाले व्यक्ति
- अंग प्रत्यारोपण प्राप्तकर्ता और कीमोथेरेपी से गुजरने वाले व्यक्ति, दोनों ही प्रतिरक्षा प्रणाली को कमजोर कर चुके हैं और प्रतिरक्षा दमनकारी दवाओं के संपर्क में हैं
- अस्थमा, वातस्फीति, पुरानी प्रतिरोधी फुफ्फुसीय रोग (सीओपीडी) जैसी पुरानी श्वसन बीमारियों वाले व्यक्ति
- वे व्यक्ति जो धूम्रपान करते हैं (जिनके फेफड़े में संक्रमण का एक अंतर्निहित जोखिम है) या भारी शराब पीने वाले हैं (जो एक दबा हुआ प्रतिरक्षा प्रणाली होने की अधिक संभावना है)
- सर्जरी या एक गंभीर बीमारी से उबरने वाले व्यक्ति
टीकाकरण वर्तमान में 18 और 64 के बीच के व्यक्तियों के लिए अनुशंसित नहीं है जो स्वस्थ हैं। यह वैक्सीन के पूर्व एलर्जी की प्रतिक्रिया वाले किसी भी व्यक्ति पर लागू होता है या वैक्सीन के किसी भी घटक के लिए एक ज्ञात एलर्जी है।
टीकाकरण की सिफारिशें
निमोनिया टीकाकरण बच्चे के टीकाकरण कार्यक्रम का एक नियमित हिस्सा है। सीडीसी के अनुसार, किस जनसंख्या के लिए टीके दिए जाने चाहिए, इसके लिए यहां सिफारिशें दी गई हैं:
PCV13
- दो साल से छोटे सभी बच्चे
- कुछ चिकित्सा शर्तों के साथ लोग दो साल या उससे अधिक उम्र के हैं
65 साल या उससे अधिक उम्र के वयस्क भी अपने चिकित्सक से चर्चा कर सकते हैं कि क्या पीसीवी 13 प्राप्त करना है।
PPSV23
- 65 वर्ष या उससे अधिक आयु के सभी वयस्क
- कुछ चिकित्सीय स्थितियों के साथ 64 वर्ष की आयु के दो लोग
- 19 साल के 64 साल के वयस्क जो सिगरेट पीते हैं
यदि सिफारिश के रूप में उपयोग किया जाता है, तो टीकों को आपको जीवन भर सुरक्षा प्रदान करनी चाहिए। उन लोगों में, जिन्होंने कोर्स पूरा नहीं किया है, एक बूस्टर शॉट की सिफारिश की जा सकती है। कुछ डॉक्टर नियमित रूप से अपने रोगियों को शुरुआती श्रृंखला के पांच से 10 साल बाद बूस्टर शॉट भी देते हैं।
दुष्प्रभाव
दोनों टीकों के साइड इफेक्ट हल्के होते हैं और एक या कई दिनों में अपने आप हल हो जाते हैं। अधिकांश इंजेक्शन साइट की असुविधा से संबंधित हैं या हल्के, फ्लू जैसे लक्षणों के साथ प्रकट होते हैं। सबसे आम लक्षणों में:
- थकान
- सिर दर्द
- कम श्रेणी बुखार
- मांसपेशियों में दर्द
- जोड़ों का दर्द (गठिया)
- इंजेक्शन साइट दर्द, लालिमा, सूजन, या कोमलता
- ठंड लगना
- तंद्रा
कम आमतौर पर, दस्त, उल्टी, या एक त्वचा लाल चकत्ते हो सकती है।
अधिक गंभीर प्रतिक्रिया की स्थिति में - पित्ती, फफोले, श्वास प्रतिबंध, चेहरे की सूजन, जीभ की सूजन, भ्रम या जब्ती सहित-911 पर कॉल करें या तुरंत अपने निकटतम आपातकालीन कक्ष में जाएं। जबकि दुर्लभ, एक ऑल-बॉडी एलर्जी प्रतिक्रिया (एनाफिलेक्सिस) हो सकती है, जिसे अगर अनुपचारित छोड़ दिया जाए, तो सदमे, कोमा और यहां तक कि मृत्यु भी हो सकती है।