टाइप 2 मधुमेह के इलाज के लिए मुख्य रणनीति अच्छी तरह से स्थापित है: जीवनशैली में बदलाव (आहार, व्यायाम, वजन घटाने); दवाओं और / या पूरक इंसुलिन जब जीवन शैली में परिवर्तन रक्त शर्करा के स्तर को सामान्य करने के लिए पर्याप्त नहीं हैं; और कुछ लोगों के लिए, बेरिएट्रिक सर्जरी।
टाइप 2 मधुमेह के लिए कोई एक आकार-फिट-सभी उपचार नहीं है। इस तेजी से सामान्य स्थिति को प्रबंधित करने की कुंजी एक उपचार प्रोटोकॉल है जो प्रत्येक व्यक्ति की स्थिति पर फिट बैठता है।
जब एक उपचार योजना सावधानीपूर्वक लागू की जाती है और उसका पालन किया जाता है, तो टाइप 2 मधुमेह को उलटा किया जा सकता है। यह ठीक नहीं है, लेकिन इसका मतलब यह है कि जटिलताओं का कम जोखिम है। कुछ लोगों के लिए, इसका मतलब स्वस्थ जीवन का आनंदपूर्ण तरीके से आनंद लेते हुए दवा से तौबा करने की क्षमता भी हो सकती है।
लियोप्रटेजी / गेटी इमेजेजबॉलीवुड
कुछ जीवनशैली प्रथाओं को बदलना (या लागू करना) लगभग हमेशा टाइप 2 मधुमेह के इलाज में से एक है। वजन में कमी जीवनशैली में बदलाव के प्राथमिक लक्ष्यों में से एक है। जॉन्स हॉपकिन्स मेडिसिन के अनुसार, कुल शरीर के वजन का सिर्फ 5% से 10% का नुकसान टाइप 2 मधुमेह वाले लोगों में रक्त शर्करा के स्तर पर नाटकीय प्रभाव डाल सकता है।
आहार
डायबिटीज के प्रबंधन में आहार सबसे महत्वपूर्ण कारकों में से एक है। यह कार्बोहाइड्रेट का सेवन कम करने के लिए विशेष रूप से महत्वपूर्ण है, जो न केवल वजन घटाने के लिए बल्कि रक्त शर्करा नियंत्रण और ट्राइग्लिसराइड्स के निम्न स्तर (हृदय रोग के बढ़ते जोखिम के साथ जुड़ा हुआ वसा) को कम कर सकता है।
हालांकि आधिकारिक "मधुमेह आहार" के रूप में ऐसी कोई बात नहीं है, खाने और पोषण के लिए कई तरह के दृष्टिकोण हैं जो सहायक पाए गए हैं:
- प्लेट विधि। यह भागों को नियंत्रित करने का एक आसान तरीका है। यह गैर-स्टार्च वाली सब्जियों, साबुत अनाज, दुबला प्रोटीन और फाइबर पर जोर देता है, (जो रक्त शर्करा के स्तर में वृद्धि को धीमा करने में मदद कर सकता है)। प्लेट के विशिष्ट प्रतिशत कुछ खाद्य पदार्थों के लिए समर्पित हैं। कमरे को थोड़े स्वस्थ वसा के साथ-साथ (एवोकैडो का एक तिहाई, उदाहरण के लिए, या जैतून का तेल का एक चम्मच) बनाया जा सकता है।
- कार्ब की स्थिरता: क्योंकि कार्बोहाइड्रेट अन्य मैक्रोन्यूट्रिएंट्स (प्रोटीन और वसा) की तुलना में रक्त शर्करा को अधिक प्रभावित करते हैं, प्रत्येक भोजन में समान मात्रा में कार्ब्स लेने से ग्लूकोज के स्तर को स्थिर रखने में मदद मिलेगी। नाश्ते और दोपहर के भोजन के लिए कार्ब्स, भोजन के बीच नाश्ते के लिए 15 ग्राम कार्ब्स, और हर दिन रात के खाने के लिए 60 ग्राम कार्ब्स।
- उन खाद्य पदार्थों को सीमित करना जो नाटकीय रूप से रक्त शर्करा के स्तर को बढ़ाते हैं: इनमें परिष्कृत, प्रसंस्कृत कार्बोहाइड्रेट शामिल हैं, जैसे सफेद ब्रेड और पास्ता; चीनी से भरी मिठाइयाँ जैसे कुकीज़, केक और कैंडी; और फलों का रस। यह आम तौर पर प्रति दिन ताजे साबुत फल के दो या तीन सर्विंग्स खाने के लिए ठीक है।
इन बुनियादी दिशानिर्देशों के अलावा, प्रारंभिक प्रमाण हैं कि नाटकीय रूप से कार्बोहाइड्रेट कम करने से टाइप 2 मधुमेह पर गहरा और सकारात्मक प्रभाव पड़ सकता है।
एक अध्ययन में, मोटापे और टाइप 2 मधुमेह वाले लोगों ने छह महीने के लिए बहुत ही कार्ब-प्रतिबंधित आहार का पालन किया था, जिसमें हीमोग्लोबिन A1c परिणाम कम था और उन लोगों की तुलना में अधिक वजन कम हुआ, जिन्होंने कम कैलोरी वाले आहार का पालन किया था। समूह की बैठकों का समर्थन।
हालांकि, यह सिर्फ एक अध्ययन है: आहार विशेषज्ञ से परामर्श करना महत्वपूर्ण है जो प्रमुख आहार परिवर्तन करने से पहले मधुमेह में माहिर हैं।
व्यायाम
टाइप 2 मधुमेह के प्रबंधन के लिए नियमित व्यायाम महत्वपूर्ण है। शारीरिक गतिविधि कैलोरी को जलाती है और वजन घटाने में योगदान कर सकती है, लेकिन व्यायाम भी रक्त शर्करा नियंत्रण पर सीधा प्रभाव डाल सकता है क्योंकि इंसुलिन प्रतिरोध वसा में वृद्धि और मांसपेशियों में कमी से निकटता से जुड़ा हुआ है। उन्होंने कहा कि इस तरह की घटनाओं को रोकने के लिए सरकार ने कई कदम उठाए हैं।
मांसपेशियों की कोशिकाएं वसा की तुलना में अधिक कुशलता से इंसुलिन का उपयोग करती हैं, इसलिए मांसपेशियों के निर्माण और वसा जलने से आप अपने रक्त शर्करा के स्तर को कम और बेहतर नियंत्रित करने में मदद कर सकते हैं।
ADA टाइप 2 मधुमेह वाले वयस्कों के लिए निम्नलिखित व्यायाम दिशानिर्देशों की सिफारिश करता है:
- प्रति सप्ताह 150 मिनट या अधिक मध्यम-से-जोरदार एरोबिक गतिविधि, कम से कम तीन दिनों में फैलती है, बिना गतिविधि के दो दिनों से अधिक नहीं।
- गैर-निरंतर दिनों पर प्रति सप्ताह प्रतिरोध व्यायाम के दो से तीन सत्र (वजन प्रशिक्षण या शरीर के वजन के व्यायाम, उदाहरण के लिए)
- प्रति सप्ताह दो से तीन सत्र लचीलापन और संतुलन प्रशिक्षण (योग या ताई ची, उदाहरण के लिए) पुराने वयस्कों के लिए
एडीए भी सिफारिश करता है कि टाइप 2 मधुमेह वाले लोग लंबे समय तक नहीं बैठते हैं। हर 30 मिनट या इसके बाद उठने और बैठने का लक्ष्य रखें।
धूम्रपान छोड़ना
यू.एस. सेंटर्स फॉर डिजीज कंट्रोल एंड प्रिवेंशन (सीडीसी) के अनुसार, जो लोग धूम्रपान करते हैं, उनमें नॉनमोकर्स की तुलना में टाइप 2 मधुमेह विकसित होने की संभावना 30% से 40% अधिक है; यहां तक कि धुआं रहित तंबाकू का उपयोग करने से मधुमेह का खतरा बढ़ सकता है। अधिक क्या है, धूम्रपान करने वालों को मधुमेह की गंभीर जटिलताओं को विकसित करने की अधिक संभावना है।
सकारात्मक पक्ष पर, मधुमेह वाले लोग जो धूम्रपान करना बंद कर देते हैं, उनके मधुमेह के लक्षणों में सुधार और समग्र स्वास्थ्य लाभ लगभग तुरंत दिखाई देने लगते हैं।
धूम्रपान बंद करने के कई दृष्टिकोण हैं। एक डॉक्टर या प्रमाणित मधुमेह शिक्षक के साथ विकल्पों पर चर्चा करने से आपको उस शून्य पर मदद मिल सकती है जो आपके लिए काम करने की सबसे अधिक संभावना है।
टाइप 2 मधुमेह के लिए जीवन शैली में परिवर्तन के लिए व्यावहारिक सुझावनुस्खे
जब आहार में परिवर्तन, व्यायाम और वजन कम करना रक्त शर्करा के स्तर को नियंत्रित करने के लिए पर्याप्त नहीं है, तो दवा मदद कर सकती है।
कुछ विकल्प मौखिक दवाएं हैं, जबकि अन्य इंजेक्शन द्वारा वितरित किए जाते हैं। अधिकांश का उपयोग किया जाता हैसाथ मेंआहार और व्यायाम, स्वस्थ जीवन शैली के उपायों के प्रतिस्थापन के रूप में नहीं। टाइप 2 डायबिटीज के इलाज के लिए सभी दवाओं का पालन किया जाता है जो अमेरिकी खाद्य एवं औषधि प्रशासन (FDA) द्वारा अनुमोदित की गई हैं।
मौखिक मधुमेह की दवाएं
सल्फोनिलयूरिया
Sulfonylureas मौखिक मधुमेह दवाओं का सबसे पुराना वर्ग है। वे रक्त प्रवाह में अधिक इंसुलिन जारी करने के लिए अग्न्याशय को उत्तेजित करके काम करते हैं।
- tolbutamide
- टोलज़ामाइड
- मधुमेह (क्लोरप्रोपामाइड)
- ग्लूकोट्रॉल (ग्लिपिज़ाइड)
- डियाबेटा, ग्लीनेज (ग्लोब्युराइड)
- अमारिल (ग्लिमपिराइड); रोजिग्लिटाज़ोन (अवांडरील) और पियोग्लिटाज़ोन (ड्यूएक्ट) के संयोजन में भी
बिगुआनडीस
शरीर को इंसुलिन के प्रति अधिक संवेदनशील बनाते हुए लिवर द्वारा उत्पादित ग्लूकोज की मात्रा को कम करता है।
- ग्लूकोफेज (मेटफोर्मिन)
- ग्लूकोफ़ेज एक्सआर (विस्तारित-रिलीज़ मेटफॉर्मिन)
28 मई, 2020: खाद्य और औषधि प्रशासन (एफडीए) ने अनुरोध किया है कि एजेंसी द्वारा एन-नाइट्रोसोडिमिथाइलैमाइन (एनडीएमए) के अस्वीकार्य स्तरों की पहचान के बाद मेटफॉर्मिन के कुछ योगों के निर्माता स्वेच्छा से उत्पाद को बाजार से वापस ले लें। मरीजों को अपने मेटफॉर्मिन को तब तक लेना जारी रखना चाहिए जब तक कि उनका स्वास्थ्य पेशेवर एक वैकल्पिक उपचार निर्धारित करने में सक्षम न हो, यदि लागू हो। प्रतिस्थापन के बिना मेटफोर्मिन को रोकना टाइप 2 मधुमेह के रोगियों के लिए गंभीर स्वास्थ्य जोखिम पैदा कर सकता है।
थियाजोलिडेनिओनेस
थियाजोलिडाइनायड्स इंसुलिन को अधिक आसानी से स्वीकार करने के लिए मांसपेशियों और वसा कोशिकाओं को संवेदनशील बनाते हैं। ये दवाएं कुछ स्वास्थ्य जोखिमों को बताती हैं जिन्हें निर्धारित करने से पहले विचार करने की आवश्यकता होगी।
- अवांडिया (रॉसिग्लिटाज़ोन); मेटफोर्मिन (अवांडमेट) और ग्लिम्पीराइड (अवांडरील) के साथ संयुक्त
- एक्टोस (पियोग्लिटाज़ोन); एलोग्लिप्टिन (ओसेनी) के साथ संयोजन में भी; मेटफॉर्मिन (एक्टोप्लस मेट) के साथ; और ग्लिम्पिराइड (ड्यूएक्ट)
अल्फा-ग्लूकोसिडेज़ इनहिबिटर
अल्फा-ग्लूकोसिडेस इनहिबिटर पाचन के दौरान कार्बोहाइड्रेट को ग्लूकोज में बदलने में देरी करते हैं। यह रक्त शर्करा के स्तर को नियंत्रित करने और शर्करा को बहुत अधिक मात्रा में रोकने में मदद करता है।
- प्रीकोज़, प्रैंडेस (एकरबोज़)
- ग्लाइसेट (मिग्लिटोल)
Meglitinides
जब रक्त में ग्लूकोज मौजूद होता है तो मेगालिटिनाइड इंसुलिन उत्पादन को प्रोत्साहित करने में मदद करता है। यदि रक्त शर्करा का स्तर कम है तो वे उतने प्रभावी नहीं हैं।
- प्रैंडिन (रिपैग्लिनाइड); मेटफॉर्मिन (प्रांडीमेट) के साथ संयोजन में भी
- Starlix (nateglinide)
डीपीपी -4 अवरोधक
Dipeptidyl peptidase-4 (DPP-4) एक एंजाइम है जो शरीर में इंसुलिन-हार्मोन को नष्ट करता है जो जरूरत पड़ने पर अधिक इंसुलिन का उत्पादन करने में मदद करते हैं। डीपीपी -4 अवरोधक इस एंजाइम को अवरुद्ध करके काम करते हैं।
- जानुविया (सीताग्लिप्टिन); मेटफॉर्मिन (जनुमेट) के साथ और ertugliflozin (स्टेगलुजान) के साथ भी संयोजन में
- ऑन्ग्लिज़ा (सैक्सग्लिप्टिन); मेटफोर्मिन (कोम्बिग्लीज़ एक्सआर), डापाग्लिफ्लोज़िन (क़र्टन) के साथ, और मेटफॉर्मिन और डैप्लिफ़्लोज़िन (क़र्नेट) के संयोजन में भी
- ट्रेडजेंटा (लाइनग्लिप्टिन); मेटफॉर्मिन (जेंटाडिटो) और एम्पाग्लिफ्लोज़िन (ग्लाइक्सैम्बी) के साथ संयोजन में भी
- नेसिना (एल्ग्लिप्टिन); मेटफोर्मिन (कज़ानो) और पियोग्लिटाज़ोन (ओसेनी) के साथ संयोजन में भी
यह नोट करना महत्वपूर्ण है कि अगस्त 2015 में, FDA ने DPP-4 इनहिबिटर्स के संभावित साइड-इफ़ेक्ट के बारे में चेतावनी और एहतियात जोड़ा- गंभीर और संभावित रूप से जोड़ों के दर्द को अक्षम करने वाला। यदि आप एक ऐसी दवा ले रहे हैं जिसमें DPP-4 अवरोधक है और जोड़ों के दर्द को विकसित करता है, तो अपने चिकित्सक को तुरंत बताएं। आपको एक अलग दवा पर स्विच करने की आवश्यकता हो सकती है।
चयनात्मक सोडियम-ग्लूकोज ट्रांसपोर्टर -2 इनहिबिटर
चयनात्मक सोडियम-ग्लूकोज ट्रांसपोर्टर -2 (SSGT-2) रक्त शर्करा को कम करता है, जिससे गुर्दे मूत्र द्वारा ग्लूकोज को शरीर से बाहर निकालते हैं।
- फ़ार्क्सिगा (डापग्लिफ्लोज़िन); saxagliptin (Qtern), saxagliptin और metformin (Qternmet XR) के साथ और metformin (Xigduo XR) के साथ भी संयोजन में
- जार्डन (एम्पाग्लिफ्लोज़िन); एम्पलाग्लिफोज़िन और लिनाग्लिप्टिन (ग्लाइक्सामी) के साथ और एम्पाग्लिफ्लोज़िन और मेटफॉर्मिन (सिंजार्डी) के संयोजन में भी
- स्टेगलट्रो (ertugliflozin); ertugliflozin और metformin (Segluromet) और ertugliflozin और sitagliptin (Steglujan) के संयोजन में भी
- इनवोकाना (कैनाग्लिफ्लोज़िन); मेटफॉर्मिन (इनवोकमेट) के साथ संयोजन में भी
Canagliflozin की एक विशेष चेतावनी है कि इसे लेने से संक्रमण या अन्य जटिलताओं के कारण पैर, पैर या पैर के विच्छेदन का खतरा बढ़ सकता है।
यदि आपको कोई दर्द, कोमलता, घाव, अल्सर, या सूजन, आपके पैर या पैर, बुखार या ठंड लगना, या संक्रमण के अन्य लक्षण और लक्षण दिखाई देते हैं, तो तुरंत डॉक्टर को बुलाएं।
ग्लूकागन की तरह पेप्टाइड (जीएलपी -1) रिसेप्टर प्रोटीन
राइबेलस (सेमाग्लूटाइड) मौखिक गोलियों को टाइप 2 मधुमेह वाले वयस्क रोगियों में रक्त शर्करा के नियंत्रण में सुधार करने के लिए पहले और एकमात्र मौखिक जीएलपी -1 के रूप में अनुमोदित किया गया था।
संयोजन चिकित्सा
Trijardy ™ XR (एम्पग्लिफ़्लोज़िन / लिनाग्लिप्टिन / मेटफॉर्मिन हाइड्रोक्लोराइड विस्तारित रिलीज़ टैबलेट) को जनवरी 2020 में टाइप 2 मधुमेह के लिए एकमात्र ट्रिपल संयोजन मौखिक चिकित्सा के रूप में अनुमोदित किया गया था। Trijardy एक बार दैनिक रूप से ली गई एक विस्तारित रिलीज की गोली में जार्डन, ट्रेडजेंटा और मेटफॉर्मिन हाइड्रोक्लोराइड को जोड़ती है। उन्होंने कहा कि इस तरह की घटनाओं को रोकने के लिए सरकार ने कई कदम उठाए हैं।
इंजेक्ट करने योग्य मधुमेह की दवाएं
Incretin Mimetics
जीएलपी -1 रिसेप्टर एगोनिस्ट के रूप में भी जाना जाता है, इंसुलिन के उत्पादन को प्रोत्साहित करने के लिए incretin की क्रिया की नकल करते हुए incretin mimetics। वे पाचन की दर को भी धीमा कर देते हैं ताकि ग्लूकोज रक्त में धीरे-धीरे प्रवेश करे।
- बाइटा, ब्यड्योरन (एक्सैनाटाइड)
- विक्टोज़ा, सक्सेना (लिराग्लूटाइड); इंसुलिन डिग्लडेक (ज़ुल्टोफ़ी) के साथ संयोजन में भी
- ट्रुलिटी (ड्यूलग्लूटाइड)
- लाइक्सुमिया (लिक्सनसेनटाइड)
- ओजम्पिक (सेमाग्लूटाइड)
अमाइलिन एनालॉग
एमिलिन एक हार्मोन है जो अग्न्याशय द्वारा एक ही समय में अग्न्याशय द्वारा जारी किया जाता है। यह ग्लूकागन के स्राव को रोकता है (एक अन्य अग्नाशयी हार्मोन जो रक्त शर्करा के स्तर को बहुत कम होने से रोकता है); उस दर को धीमा कर देता है जिस पर भोजन पेट से खाली हो जाता है, और खाने के बाद परिपूर्णता की भावना को बढ़ावा देने में मदद करता है।
इंसुलिन की तरह, टाइप 2 मधुमेह वाले लोग सामान्य मात्रा में एमिलिन का उत्पादन नहीं करते हैं। जैसे, यह माना जाता है कि एमाइलिन को बदलने से रक्त शर्करा के स्तर को नियंत्रित करने में मदद मिलती है। मार्च 2005 में एफडीए द्वारा एक सिंथेटिक संस्करण, या एनालॉग, एमिलिन को मंजूरी दी गई थी।
इंसुलिन
हालांकि पूरक इंसुलिन टाइप 1 मधुमेह के प्रबंधन के लिए महत्वपूर्ण है, यह केवल टाइप 2 मधुमेह वाले कुछ लोगों के लिए आवश्यक है - आमतौर पर वे जो:
- पहले से ही उच्च रक्त शर्करा का स्तर था जब उनका निदान किया गया था
- बहुत इंसुलिन प्रतिरोधी हैं
- मौखिक दवा, आहार और व्यायाम के साथ रक्त शर्करा को नियंत्रित करने में सक्षम नहीं है
एक व्यक्ति का इंसुलिन आहार उनकी विशिष्ट आवश्यकताओं के अनुरूप होगा। कुछ लोगों को सुबह में लंबे समय तक अभिनय करने वाले इंसुलिन लेने की आवश्यकता हो सकती है जो रक्त शर्करा के स्तर को सामान्य करने के लिए पूरे दिन लगातार काम करेंगे, जबकि अन्य लोगों को भोजन के समय लेने वाले लघु-अभिनय या रैपिड-एक्टिंग इंसुलिन से सबसे अधिक लाभ होगा। अन्य लोगों को दोनों प्रकार के इंसुलिन लेने की आवश्यकता हो सकती है।
इंसुलिन के विभिन्न प्रकारों के बारे में आपको क्या जानना चाहिएइंसुलिन को इंजेक्ट किया जाना चाहिए। हालांकि, डिलीवरी के कई विकल्प हैं। सबसे आम एक इंसुलिन पेन है (एक छोटी सुई के साथ लगाया गया उपकरण)। अन्य विकल्पों में एक मूल सुई और सिरिंज या एक इंसुलिन पंप या शरीर से जुड़ा पैच शामिल है।
एक प्रकार का इंसुलिन भी होता है जिसे साँस में लिया जा सकता है।
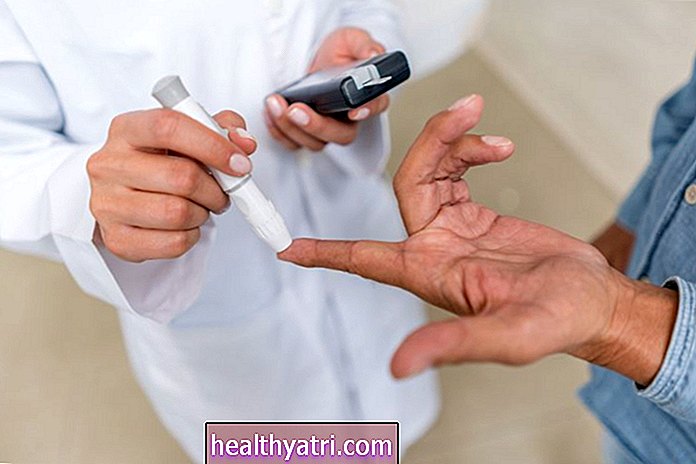
रक्त शर्करा की निगरानी
टाइप 2 मधुमेह वाले लोगों के लिए जो इंसुलिन लेते हैं, रक्त शर्करा की निगरानी कई कारणों से आवश्यक हो सकती है। यह इस बात की एक तस्वीर प्रदान कर सकती है कि उपचार कितना अच्छा काम कर रहा है, भोजन और शारीरिक गतिविधि से रक्त शर्करा का स्तर कैसे प्रभावित होता है, और अधिक ।
ज्यादातर लोग जो इंसुलिन के कई इंजेक्शन लेते हैं, उन्हें भोजन से पहले और सोते समय ब्लड शुगर पढ़ने की सलाह दी जाएगी। केवल लंबे समय तक अभिनय करने वाले इंसुलिन लेने वालों के लिए, दिन में केवल दो बार (नाश्ते से पहले और रात के खाने से पहले) परीक्षण करना आवश्यक हो सकता है।
मॉनिटरिंग एक रक्त ग्लूकोज मीटर, या ग्लूकोमीटर नामक एक उपकरण से की जाती है, जो एक उंगलियों से ली गई एक बूंद के आधार पर रक्त में शर्करा के स्तर को माप सकता है। अधिकांश उपकरणों को एकल परीक्षण करने के लिए डिज़ाइन किया गया है, लेकिन कुछ ऐसे हैं जो निरंतर ग्लूकोज निगरानी प्रदान करते हैं।
बेरिएट्रिक सर्जरी
बेरिएट्रिक सर्जरी एक ऐसे व्यक्ति की मदद करने के लिए बनाई गई प्रक्रिया है जो वजन कम करने के लिए बहुत अधिक वजन वाला है। अमेरिकन सोसाइटी फॉर मेटाबोलिक एंड बैरिएट्रिक सर्जरी (ASMBS) के अनुसार, टाइप 2 मधुमेह के 135,000 से अधिक रोगियों पर किए गए बैरियाट्रिक सर्जरी के अध्ययन में, परिणाम महत्वपूर्ण थे: लगभग 90% में रक्त शर्करा कम था, खुराक कम करने में सक्षम थे मधुमेह के कारण होने वाली स्वास्थ्य समस्याओं में दवा और अनुभवी सुधार। क्या अधिक है, सर्जरी के परिणामस्वरूप वजन कम करने के बाद 78% रोगी छूट में चले गए।
35 से अधिक बॉडी मास इंडेक्स (बीएमआई) के साथ टाइप 2 मधुमेह वाले लोग बेरिएट्रिक सर्जरी के लिए उम्मीदवार हैं। यद्यपि कई प्रकार की बेरियाट्रिक सर्जरी होती है, एक प्रक्रिया जिसे रॉक्स-एन-गैस्ट्रिक बाईपास कहा जाता है (जिसमें गैस्ट्रोइंटेस्टाइनल ट्रैक्ट को इस तरह से बदल दिया जाता है कि भोजन ज्यादातर पेट और छोटी आंत के ऊपरी हिस्से को बायपास कर देता है) रक्त शर्करा के स्तर पर सबसे बड़ा प्रभाव। यह प्रक्रिया ASMBS के अनुसार, "80% रोगियों में टाइप 2 मधुमेह का उपचार और अतिरिक्त 15% रोगियों में रोग का सुधार हो सकता है।"
किसी भी शल्य प्रक्रिया की तरह, बैरिएट्रिक सर्जरी में जोखिम होता है। इसके लिए विशेष रूप से आहार के संबंध में महत्वपूर्ण जीवनशैली में बदलाव की आवश्यकता होती है। उदाहरण के लिए, वजन घटाने की सर्जरी से गुजरने वाले लोगों को एक विशिष्ट पोषण योजना का पालन करना होता है जो प्रोटीन में उच्च होता है और परिष्कृत कार्ब्स और अतिरिक्त शर्करा को सीमित करता है। उन्हें पोषक तत्वों की खुराक लेने के लिए भी प्रतिबद्ध होना चाहिए।
कहा कि, टाइप 2 मधुमेह से जुड़ी संभावित जटिलताओं को देखते हुए, विशेष रूप से ऐसे लोग जो मोटे भी हैं, सर्जिकल हस्तक्षेप के लाभों के जोखिमों को अच्छी तरह से दूर कर सकते हैं। और अपेक्षित आहार परिवर्तन के लिए, जिससे वे आगे चलकर एक स्वस्थ योगदान देंगे। कुल मिलाकर जीवन का मार्ग।