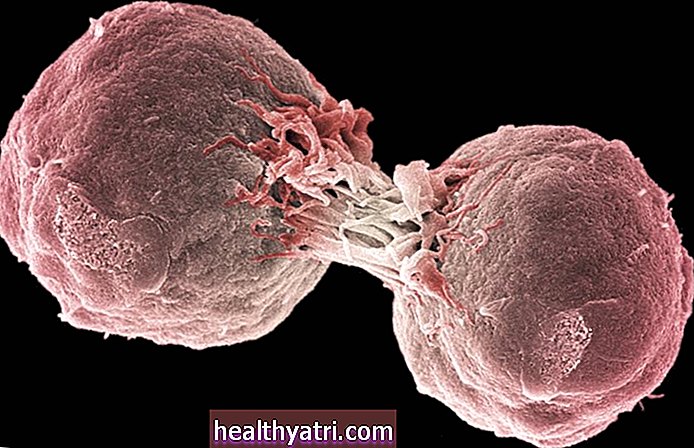
स्टेज 3 कोलन कैंसर बीमारी का वह चरण है जब ट्यूमर बृहदान्त्र के अस्तर से परे पास के लिम्फ नोड्स में फैल गया है। यद्यपि लिम्फ नोड्स में कैंसर कोशिकाएं होंगी, लेकिन रोग अभी तक दूर के अंगों तक नहीं फैला होगा।
उपचार के साथ, कई चरण 3 पेट के कैंसर को पदच्युत में रखा जा सकता है, जिसका अर्थ है कि कैंसर के लक्षण और लक्षण गायब हो गए होंगे, कुछ मामलों में हमेशा के लिए। अन्य समय में, उपचार आंशिक हो सकता है और उपचार का उपयोग रोग की प्रगति को धीमा करने, किसी व्यक्ति के रोग का निदान में सुधार करने और जीवित रहने के समय को बढ़ाने के लिए किया जाएगा।
बेहतर उपचार और उपचार प्रोटोकॉल के साथ, चरण 3 पेट के कैंसर वाले लोग पहले से कहीं अधिक जीवित हैं, 10 में से 7 कम से कम पांच साल और अक्सर लंबे समय तक जीवित रहते हैं।
peterschreiber.media / गेटी इमेज
लक्षण
जबकि स्टेज 1 और स्टेज 2 पेट के कैंसर वाले लोगों में अक्सर बीमारी के कोई लक्षण नहीं होते हैं, स्टेज 3 वाले लोगों में ओवेट लक्षण विकसित होने की अधिक संभावना होती है। यह हमेशा ऐसा नहीं होता है और यह काफी हद तक ट्यूमर के आकार और स्थान पर निर्भर करता है।
कुछ मामलों में, एक ट्यूमर एक आंतों के मार्ग को संकीर्ण कर सकता है क्योंकि आसपास के ऊतकों को अनुबंध करना शुरू हो जाता है (सख्त करने के लिए अग्रणी) और ट्यूमर खुद ही अधिक से अधिक आंतरिक स्थान (एक रुकावट के लिए अग्रणी) लेता है।
उसी समय, चरण 1 और 2 रोग के साथ हल्का रक्तस्राव तेज हो सकता है क्योंकि बृहदान्त्र की सीमाओं के माध्यम से ट्यूमर टूट जाता है और पास के लिम्फ नोड्स और ऊतकों पर हमला करता है। कुछ मामलों में, रक्तस्राव दिखाई देगा और, दूसरों में, केवल परीक्षण के साथ पुष्टि की जा सकती है।
सामान्य
शोध के अनुसार, बृहदान्त्र कैंसर वाले लगभग 50% लोगों में बीमारी के पहचानने योग्य लक्षण और लक्षण विकसित होंगे।
- पेट में दर्द या ऐंठन
- ब्लोटिंग और गैस
- मलाशय से रक्तस्राव
- मल में खून
- थकान: रक्त की कमी और एनीमिया की शुरुआत के कारण
- कब्ज: आंशिक आंत्र रुकावट के कारण
- दस्त: एक रुकावट के पीछे तरल पदार्थ के निर्माण के कारण
- संकीर्ण या रिबन की तरह मल: आंतों की सख्ती के कारण
- मतली और उल्टी: कारण जब तरल पदार्थ, ठोस, और गेस बृहदान्त्र में फंस जाते हैं
- भूख कम लगना: अक्सर लगातार मतली, पेट में दर्द या जल्दी परिपूर्णता की भावना के कारण
- अनायास वजन कम होना
अतिसार और कब्ज के लिए यह असामान्य नहीं है, जिसमें मल त्याग करने में असमर्थता अचानक विस्फोटक, पानी से भरे दस्तों और कब्ज के एक अन्य अवधि के लिए रास्ता दे देगी।
दुर्लभ
पेट के कैंसर के विभिन्न प्रकार होते हैं, जिनमें से कुछ सामान्य (जैसे एडेनोकार्सिनोमा) और अन्य जिनमें से दुर्लभ हैं। ये कम सामान्य प्रकार कभी-कभी अलग लक्षणों के साथ प्रकट हो सकते हैं। उनमें से:
- म्यूकिनस एडेनोकार्सिनोमा: म्यूकस-उत्पादक कोशिकाओं को प्रभावित करने वाले एडेनोकार्सिनोमा का एक कम सामान्य रूप है, यह बलगम के प्रचुर मात्रा में स्राव की विशेषता है, जो मल पर दिखाई देगा।
- गैस्ट्रोइंटेस्टाइनल स्ट्रोमल ट्यूमर (जीआईएसटी): यह स्थिति बृहदान्त्र की दीवार में कोशिकाओं को प्रभावित करती है और कभी-कभी पेट में कठोर द्रव्यमान के साथ प्रकट हो सकती है जिसे महसूस किया जा सकता है।
- लियोमायोसार्कोमा: ये बृहदान्त्र की चिकनी मांसपेशियों को प्रभावित करते हैं और टेनेसमस (आंत्र खाली होने पर भी आपको जिस भावना को शौच करने की आवश्यकता होती है) होने की अधिक संभावना होती है।
बृहदान्त्र कैंसर के अन्य दुर्लभ रूप, जैसे साइन रिंग रिंग कार्सिनोमा और प्राथमिक मेलेनोमा, बस अधिक आक्रामक होते हैं और जल्दी पता न चलने पर चरण 3 से चरण 4 तक तेजी से प्रगति कर सकते हैं।
निदान
यदि बृहदान्त्र कैंसर का संदेह है, तो आपका डॉक्टर एक शारीरिक परीक्षण और चिकित्सा इतिहास के साथ शुरू करके परीक्षणों की बैटरी का प्रदर्शन करेगा।
शारीरिक परीक्षा के निष्कर्ष आम तौर पर गैर-विशिष्ट होते हैं, लेकिन पेट की कोमलता, पेट में गड़बड़ी (या तो अतिसक्रिय या अनुपस्थित आंत्र ध्वनियों के साथ), एक उभड़ा हुआ द्रव्यमान, फेकल प्रभाव, महत्वपूर्ण वजन घटाने और गुदा से रक्तस्राव के साक्ष्य को प्रकट कर सकते हैं।
लक्षणों का मूल्यांकन करने के अलावा, आपका डॉक्टर आपके परिवार के कैंसर के इतिहास के बारे में पूछेगा, क्या आपको सूजन आंत्र रोग (आईबीडी) का पता चला है, और यदि आपके पेट के कैंसर के लिए कोई अन्य जोखिम कारक हैं। इन प्रारंभिक निष्कर्षों के आधार पर, अन्य परीक्षणों का आदेश दिया जा सकता है।
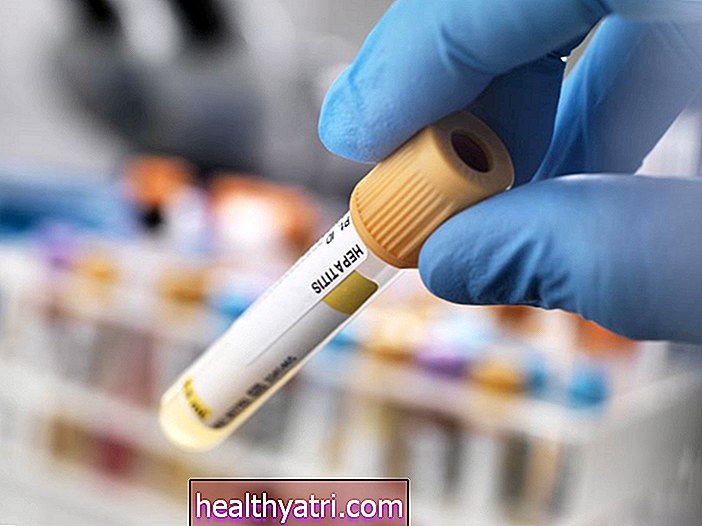
लैब टेस्ट
पेट के कैंसर का निदान करने में सक्षम कोई रक्त, मूत्र या शरीर के तरल परीक्षण नहीं हैं, लेकिन वे रोग की विशिष्ट विशेषताओं की पुष्टि कर सकते हैं। उनमें से:
- पूर्ण रक्त गणना (CBC), कोलोनिक रक्तस्राव के कारण होने वाली आयरन-कमी एनीमिया का पता लगाने में मदद कर सकती है।
- मल मल रक्त परीक्षण (एफओबी) एक मल के नमूने में रक्त के सबूत की जांच कर सकता है।
- फेकल इम्यूनोकेमिकल परीक्षण (एफआईटी) एफओबीटी के समान एक परीक्षण है जिसमें प्रतिबंधित आहार की आवश्यकता नहीं होती है।
- ट्यूमर मार्कर रक्त परीक्षण, जैसे कार्सिनोम्ब्रायोनिक एंटीजन (सीईए), का उपयोग प्रोटीन और अन्य पदार्थों का पता लगाने के लिए किया जाता है जो कैंसर होने पर अधिक मात्रा में उत्पन्न होते हैं।
लिवर फंक्शन टेस्ट (LFT) और रीनल फंक्शन टेस्ट का उपयोग यह निर्धारित करने के लिए भी किया जा सकता है कि क्या कैंसर, यदि मौजूद है, यकृत या गुर्दे में फैल गया है।
एक नया रक्त आधारित परीक्षण, जिसे सेलमैक्स तरल बायोप्सी कहा जाता है, 84% से 88% की सटीकता के साथ प्रारंभिक चरण के बृहदान्त्र कैंसर का पता लगाने में प्रभावी साबित हो रहा है। हालांकि यह अभी तक एफडीए द्वारा अनुमोदित नहीं किया गया है (और इस प्रकार व्यावसायिक रूप से उपलब्ध नहीं है), कुछ का अनुमान है कि यह एक दिन कुछ कैंसर के निदान में इमेजिंग स्कैन की जगह ले सकता है।
इमेजिंग अध्ययन
अधिक आक्रामक प्रक्रियाएं करने से पहले, आपका डॉक्टर गैस्ट्रोइंटेस्टाइनल ट्रैक्ट की कल्पना करने के लिए इमेजिंग स्कैन का आदेश दे सकता है। इसमें आमतौर पर दो सामान्य परीक्षणों में से एक शामिल होता है:
- कंप्यूटेड टोमोग्राफी (CT): एक इमेजिंग अध्ययन जिसमें बृहदान्त्र के तीन आयामी "स्लाइस" बनाने के लिए कई एक्स-रे स्कैन किए जाते हैं
- चुंबकीय अनुनाद इमेजिंग (एमआरआई): अत्यधिक विस्तृत चित्र बनाने के लिए शक्तिशाली चुंबकीय और रेडियो तरंगों का उपयोग करता है, विशेष रूप से नरम ऊतकों का
colonoscopy
निदान का एक अधिक प्रत्यक्ष तरीका कोलोनोस्कोपी है, एक आउट पेशेंट प्रक्रिया जिसमें एक हल्के फाइबर-ऑप्टिक कैमरे के साथ एक लचीली गुंजाइश सीधे एक वीडियो मॉनिटर पर बृहदान्त्र के इंटीरियर की कल्पना करती है।
कोलोनोस्कोपी अपेक्षाकृत गैर-आक्रामक है और आम तौर पर निगरानी संज्ञाहरण के तहत किया जाता है। स्कोप, जिसे एक कोलोनोस्कोप कहा जाता है, न केवल आंतों के मार्ग को नेविगेट करने में सक्षम है, बल्कि फोटो भी ले सकता है और प्रयोगशाला में जांच के लिए ऊतक के नमूने प्राप्त कर सकता है।
अधिकांश नैदानिक कॉलोनोस्कोपी 30 से 60 मिनट के भीतर किए जा सकते हैं, तैयारी और संज्ञाहरण वसूली समय सहित नहीं।
बायोप्सी
बृहदान्त्र कैंसर के निदान के लिए बायोप्सी को सोने का मानक माना जाता है। यह प्रक्रिया, जो लैब में जांच के लिए ऊतक के नमूनों को निकालती है, को कोलोनोस्कोपी के दौरान किया जाता है और यह निश्चित रूप से बीमारी का निदान करने का एकमात्र तरीका है।
एक नमूना प्राप्त करने के लिए, विशेष उपकरणों को कोलोनोस्कोप की ट्यूब के माध्यम से ऊतक के टुकड़ों को चुटकी, कट या विद्युत रूप से रिसने के लिए खिलाया जाता है। एक बार प्राप्त करने के बाद, नमूना एक रोगविज्ञानी को भेजा जाता है जो रोग के कारणों और प्रभावों में माहिर होता है।
माइक्रोस्कोप के तहत नमूने को देखकर (हिस्टोपैथोलॉजी के रूप में संदर्भित), पैथोलॉजिस्ट यह पुष्टि कर सकता है कि क्या कैंसर कोशिकाएं मौजूद हैं और प्रक्रिया शुरू होती है जिसके द्वारा कैंसर की विशेषता, मंचन और वर्गीकृत किया जाता है।
मंचन और ग्रेडिंग
स्टेजिंग और ग्रेडिंग ऐसी प्रक्रियाएं हैं जिनके द्वारा क्रमशः कैंसर की सीमा और गंभीरता निर्धारित की जाती है। साथ में, परीक्षण उपचार के उचित पाठ्यक्रम को निर्देशित करने में मदद करते हैं और संभावित परिणाम की भविष्यवाणी करने में मदद करते हैं (रोगनिदान के रूप में संदर्भित)।
कैंसर का मंचन
कोलन कैंसर सहित अधिकांश ठोस ट्यूमर का मंचन, एक संयुक्त प्रणाली का उपयोग करता है जिसे टीएलएम क्लासिफिकेशन ऑफ मैलिग्नेंट ट्यूमर कहा जाता है, जिसे कैंसर पर अमेरिकी संयुक्त समिति (AJCC) द्वारा स्थापित किया गया है। TNM प्रणाली अल्फ़ान्यूमेरिक प्रणाली के आधार पर कैंसर के चरण (प्रगति) को वर्गीकृत करती है:
- टी प्राथमिक (मूल) ट्यूमर के आक्रमण की गहराई का वर्णन करता है।
- एन कैंसर के साथ क्षेत्रीय (पास) लिम्फ नोड्स की संख्या का वर्णन करता है।
- एम वर्णन करता है कि कैंसर ने मेटास्टेसाइज़ (फैला हुआ) दूर के अंगों को किया है या नहीं।
नंबर भी प्रत्येक पत्र से जुड़े होते हैं - 0 से लेकर 5 तक - भागीदारी की डिग्री का वर्णन करने के लिए।
मचान के साथ सहायता करने के लिए, अतिरिक्त परीक्षण-जैसे कि आयोडीन-आधारित कंट्रास्ट एजेंटों के साथ सीटी स्कैन, गैडोलीनियम कंट्रास्ट के साथ एमआरआई, या सीटी स्कैन (पीईटी / सीटी) के साथ पॉज़िट्रॉन एमिशन टोमोग्राफी का आदेश दिया जा सकता है।
चरण 3 पेट के कैंसर के साथ, एक प्राथमिक ट्यूमर और क्षेत्रीय रूप से प्रभावित लिम्फ नोड्स की सकारात्मक खोज होगी लेकिन मेटास्टेसिस का कोई संकेत नहीं है। चरण को तीन चरणों में विभाजित किया गया है - चरण 3 ए, 3 बी, और 3 सी - प्रत्येक अग्रिम पत्र के साथ रोग की प्रगति का प्रतिनिधित्व करता है।
ट्यूमर ग्रेड
स्टेजिंग के अलावा, पैथोलॉजिस्ट द्वारा ट्यूमर को वर्गीकृत किया जाएगा। ग्रेड अपने आकारिकी (यानी, कोशिकाओं और कोशिका समूहों की संरचना) के आधार पर एक ट्यूमर के संभावित व्यवहार की भविष्यवाणी करता है।
ग्रेडिंग में दाग और अन्य हिस्टोलॉजिक तकनीकें शामिल होंगी जो यह बताएंगी कि कैंसर कोशिकाएं सामान्य कोशिकाओं (सेल कोशिका के रूप में संदर्भित) से कितनी अलग दिखती हैं। ये विशेषताएं आमतौर पर रोगविज्ञानी को बता सकती हैं कि कैंसर कितना आक्रामक या मंद (धीमा) होगा।
कैंसर ग्रेड जी 1 से जी 4 तक होता है, जिसमें निम्न मान धीमी, निम्न श्रेणी के ट्यूमर और उच्च संख्या में अधिक आक्रामक, उच्च श्रेणी के ट्यूमर का संदर्भ देते हैं।
इलाज
स्टेज 3 पेट के कैंसर का उपचार आमतौर पर सर्जरी, कीमोथेरेपी और कुछ मामलों में विकिरण चिकित्सा द्वारा किया जाता है। उपचार योजना में अक्सर कई चिकित्सा विशेषज्ञों की आवश्यकता होती है, जिसमें गैस्ट्रोएंटेरोलॉजिस्ट, सर्जिकल ऑन्कोलॉजिस्ट, मेडिकल ऑन्कोलॉजिस्ट, विकिरण ऑन्कोलॉजिस्ट, और आपके सामान्य चिकित्सक शामिल हैं।
आमतौर पर, चिकित्सा ऑन्कोलॉजिस्ट कैंसर के उपचार के सभी पहलुओं का समन्वय करने में मदद करता है, जबकि सामान्य चिकित्सक आपके समग्र स्वास्थ्य का प्रबंधन करने के लिए विशेषज्ञों के साथ बातचीत करता है। सभी आपके दीर्घकालिक स्वास्थ्य और कल्याण के लिए आवश्यक हैं।
अंततः, उपचार का उद्देश्य छूट प्राप्त करना है, आदर्श रूप से पूर्ण छूट जहां बीमारी का कोई सबूत नहीं है।भले ही आंशिक छूट प्राप्त हो, उपचार कैंसर की प्रगति को धीमा कर सकता है और रोग-मुक्त अस्तित्व को बढ़ा सकता है।
शल्य चिकित्सा
स्टेज 3 कोलन कैंसर का उपचार आमतौर पर सर्जिकल लकीर से किया जाता है, जिसमें एक सर्जन कोलन के प्रभावित हिस्से को हटा देगा। प्रक्रिया, एक आंशिक colectomy या उप-योग colectomy कहा जाता है, एक लिम्फैडेनेक्टॉमी के साथ होगा जिसमें पास के लिम्फ नोड्स हटा दिए जाते हैं।
Colectomy लेप्रोस्कोपिक (छोटे "कीहोल" चीरा और विशेष संकीर्ण उपकरण के साथ) या पारंपरिक खुली सर्जरी के साथ किया जा सकता है। फिर कटे हुए सिरों को एनास्टोमोसिस (सर्जिकल रीटैचमेंट) में एक साथ टांका या स्टेपल किया जाता है।
सामान्यतया, एक लिम्फैडेनेक्टॉमी-जिसे लिम्फ नोड विच्छेदन के रूप में भी जाना जाता है - को तब पर्याप्त माना जाता है जब कम से कम 12 लिम्फ नोड्स को हटा दिया जाता है। निकाले गए लिम्फ नोड्स की संख्या कई कारकों पर आधारित होती है, जिसमें लकीर का फासला भी शामिल है। स्थान और ट्यूमर का ग्रेड, और रोगी की उम्र।
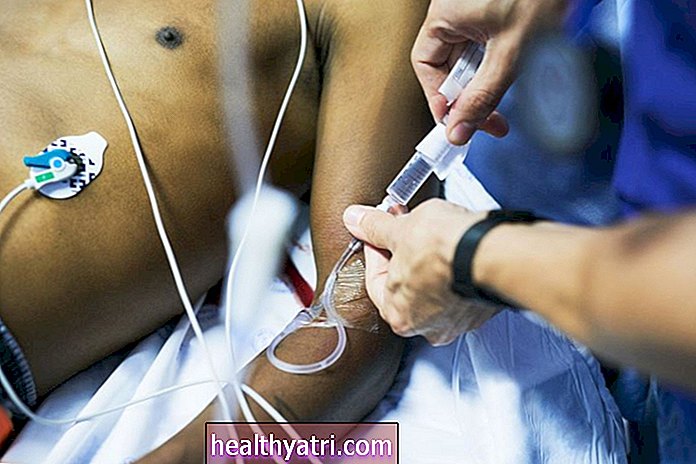
कीमोथेरपी
कीमोथेरेपी आम तौर पर सहायक चिकित्सा में उपयोग की जाती है, जिसका अर्थ है कि सर्जरी के बाद किसी भी शेष कैंसर कोशिकाओं को साफ करने के लिए दिया जाता है। चरण 3 पेट के कैंसर वाले लोगों में संयोजन कीमोथेरेपी के कई रूप हैं:
- FOLFOX: अंतःशिरा जलसेक द्वारा वितरित 5-फू (फ्लूरोरासिल), ल्यूकोवोरिन और ऑक्सिप्लिपटिन का एक संयोजन
- फ्लॉक्स: अंतःशिरा जलसेक द्वारा प्रदूषित ल्यूकोवोरिन और ऑक्सिप्लिप्टिन का एक संयोजन, एक ही बार (बोल्ट) की खुराक पर सभी में 5-FU का इंजेक्शन दिया जाता है
- CAPOX: ज़ेलोडा (कैपिसिटाबाइन) और ऑक्सिप्लिपटिन का एक संयोजन
उन्नत चरण 3 ट्यूमर के लिए जिसे सर्जरी से पूरी तरह से हटाया नहीं जा सकता है, सर्जरी से पहले कीमोथेरेपी का एक कोर्स निर्धारित किया जा सकता है। उपचार, जिसे नवजागुवंत चिकित्सा के रूप में जाना जाता है, ट्यूमर को सिकोड़ने में मदद कर सकता है, ताकि इसे सुलझाना आसान हो।
अच्छे प्रदर्शन की स्थिति वाले लोगों के लिए, स्टेज 3 कोलन कैंसर के लिए कीमोथेरेपी का मानक पाठ्यक्रम छह महीने है, जो सात या आठ चक्रों पर दिया जाता है।
विकिरण चिकित्सा
विकिरण को कभी-कभी नवजात चिकित्सा के रूप में इस्तेमाल किया जा सकता है, आमतौर पर कीमोथेरेपी के साथ मिलकर (केमोरोडायड चिकित्सा के रूप में संदर्भित)।
अन्य समय में, विकिरण का उपयोग सहायक चिकित्सा के रूप में किया जा सकता है, विशेष रूप से स्टेज 3 सी ट्यूमर के साथ जो पास के अंग से जुड़े होते हैं या उनमें सकारात्मक मार्जिन होता है (सर्जरी के बाद बचे हुए ऊतक जिसमें कैंसर कोशिकाएं होती हैं)।
उन लोगों के लिए जो सर्जरी के लिए फिट नहीं हैं या जिनका ट्यूमर निष्क्रिय है, विकिरण चिकित्सा और / या कीमोथेरेपी का उपयोग ट्यूमर को सिकोड़ने और नियंत्रित करने के लिए किया जा सकता है। इस तरह के मामलों में, स्टिरियोटैक्टिक बॉडी रेडियोथेरेपी (एसबीआरटी) नामक विकिरण का एक रूप, सटीक ट्यूमर नियंत्रण सुनिश्चित करने के लिए विकिरण के सटीक बीम वितरित कर सकता है।
रोग का निदान
स्टेज 3 पेट के कैंसर का पूर्वानुमान पिछले दशकों में काफी सुधार हुआ है। 1970 के दशक से 1990 के दशक तक, पेट के कैंसर के लिए मृत्यु दर अनिवार्य रूप से स्थिर हो गई। 2000 के दशक की शुरुआत में, बेहतर स्क्रीनिंग विधियों और नए उपचारों की शुरूआत के साथ, दर में 2% से अधिक सालाना की गिरावट आई और अब 1990 के दशक में यह लगभग आधा है।
सुधार के पूर्वानुमान के साथ भी, कोलोरेक्टल कैंसर संयुक्त राज्य में चौथा सबसे आम कैंसर है, हर साल लगभग 150,000 नए निदान और 50,000 से अधिक मौतों के लिए लेखांकन।
स्टेज 3 पेट के कैंसर का पूर्वानुमान जीवित रहने की दर से परिलक्षित होता है। ये आम तौर पर पांच-वर्ष के अंतराल में मापा जाता है और उन लोगों के प्रतिशत द्वारा वर्णित किया जाता है जो इसके लिए जीते हैंप्रारंभिक निदान के बाद कम से कम पांच साल।
उत्तरजीविता दर तीन चरणों में विभाजित है। यह चरण नेशनल कैंसर इंस्टीट्यूट द्वारा अपनी निगरानी, महामारी विज्ञान और एंड रिजल्ट (एसईईआर) कार्यक्रम में एकत्र महामारी विज्ञान के आंकड़ों पर आधारित हैं और निम्नानुसार परिभाषित किए गए हैं:
- स्थानीयकृत: एक ट्यूमर प्राथमिक साइट तक ही सीमित है
- क्षेत्रीय: एक ट्यूमर जो क्षेत्रीय लिम्फ नोड्स में फैल गया है
- दूर: एक ट्यूमर जो मेटास्टेसाइज किया गया है
परिभाषा के अनुसार, चरण 3 पेट के कैंसर को क्षेत्रीय माना जाता है।
ऊपर सूचीबद्ध पांच साल की जीवित रहने की दर पत्थर में नहीं डाली गई हैं, लेकिन केवल उम्मीदों का एक सामान्य अवलोकन प्रदान करती हैं। बहुत से लोग इन अनुमानों से अधिक में अच्छी तरह से रहते हैं, और कुछ के पास कभी भी बीमारी का सबूत नहीं होता है।
अंत में, जीवित रहने की दर पूरी तरह से बीमारी की सीमा पर आधारित होती है, भले ही किसी व्यक्ति की उम्र, स्वास्थ्य, लिंग, कैंसर के प्रकार या सामान्य स्वास्थ्य के बावजूद। ये सभी कारक सकारात्मक (या नकारात्मक) अस्तित्व के समय को प्रभावित कर सकते हैं।
परछती
जबकि यह चरण 3 पेट के कैंसर का निदान करने के लिए परेशान हो सकता है, यह याद रखना महत्वपूर्ण है कि यहां तक कि बीमारी उन्नत है, यह अभी भी अत्यधिक इलाज योग्य है। उपचार और पुनर्प्राप्ति की चुनौतियों से बेहतर तरीके से निपटने के लिए, कई चीजें हैं जो आपको करनी चाहिए:
- अपने आप को शिक्षित करें। यह जानना कि न केवल अपेक्षा करना तनाव को कम करने में मदद करता है बल्कि आपको अपने उपचार निर्णयों में पूरी तरह से भाग लेने की अनुमति देता है। प्रश्न पूछने या भय या चिंता व्यक्त करने में संकोच न करें। जितना अधिक आप जानते और समझते हैं, आपके विकल्पों में से बेहतर और अधिक जानकारी होगी।
- उचित रूप से खाएं। कोलन कैंसर और कैंसर का इलाज आपकी भूख को प्रभावित कर सकता है और कुपोषण को जन्म दे सकता है। एक पोषण विशेषज्ञ के साथ आहार की रणनीति तैयार करने के लिए काम करना शुरू करें, जिसमें पोषण भी शामिल है यदि आप मिचलीदार हैं, तो अपनी भूख खो दें, या ठोस खाद्य पदार्थों को सहन करने में असमर्थ हैं।
- चुस्त रखो। जबकि बहुत आराम करना महत्वपूर्ण है, दैनिक व्यायाम की एक उचित मात्रा आपको कम थकान महसूस करने और सामना करने की क्षमता बढ़ाने में मदद कर सकती है। इसे ज़्यादा मत करो, बल्कि अपने ऑन्कोलॉजिस्ट के साथ उस स्तर और प्रकार की गतिविधि के बारे में बताएं जिसे आप पैदल, तैराकी या बागवानी सहित उचित रूप से आगे बढ़ा सकते हैं।
- तनाव का प्रबंधन करो। आराम और व्यायाम निश्चित रूप से मदद कर सकते हैं, लेकिन आप योग, ध्यान, और प्रगतिशील मांसपेशी छूट (पीएमआर) जैसे मन-शरीर उपचारों में संलग्न हो सकते हैं ताकि दैनिक आधार पर खुद को बेहतर बनाया जा सके। यदि आप गंभीर रूप से चिंतित या उदास महसूस करते हैं, तो अपने डॉक्टर से मनोवैज्ञानिक या मनोचिकित्सक से मदद के लिए रेफरल मांगने में संकोच न करें।
- समर्थन मांगते हैं। परिवार और दोस्तों का एक समर्थन नेटवर्क बनाने से शुरू करें जो आपको भावनात्मक और कार्यात्मक रूप से (परिवहन, चाइल्डकैअर, काम, आदि के साथ) मदद कर सकते हैं अपने प्रियजनों को अपनी बीमारी और उपचार के बारे में शिक्षित करके, वे बेहतर समझ पाएंगे कि आपको क्या चाहिए। सहायता समूह भी अमूल्य हैं और आमतौर पर कैंसर उपचार केंद्रों द्वारा दिए जाते हैं।
बहुत से एक शब्द
स्टेज 3 कोलन कैंसर 20 साल पहले की ही बीमारी नहीं है, और परिणाम लगभग निश्चित हैं क्योंकि नए लक्षित थेरेपी और इम्युनोथैरेपी में जीवित रहने के समय में वृद्धि होती है और उन्नत मेटास्टेटिक रोग वाले लोगों में भी जीवन की गुणवत्ता में वृद्धि होती है।
यहां तक कि अगर पूर्ण छूट प्राप्त नहीं हुई है, तो भी आशा न छोड़ें। बृहदान्त्र कैंसर का हर मामला अलग होता है, कुछ लोग बेहतर चिकित्सा की तुलना में कुछ विशेष उपचारों का जवाब देते हैं। अनुमोदित उपचारों के अलावा, भविष्य के उपचार के लिए एक संभावित पुल की पेशकश करने के लिए कई नैदानिक परीक्षण हैं।