आप शिशुओं में अस्थमा के लक्षण स्पष्ट होने की उम्मीद कर सकते हैं - घरघराहट, खांसी, और सांस की तकलीफ के क्लासिक अचानक हमले। लेकिन वे अक्सर एक श्वसन संक्रमण के लिए सूक्ष्म और आसानी से गलत हो सकते हैं। इस वजह से, और यह तथ्य कि छोटों का वर्णन नहीं किया जा सकता है कि वे कैसा महसूस कर रहे हैं, कई माता-पिता को पता नहीं है कि उनके शिशु को अस्थमा है जब तक कि हमले अधिक गंभीर या ओवरटेक नहीं होते।
इयान HOOTON / विज्ञान फोटो लिब्ररी / गेटी इमेजेज़यह जानना कि शिशु की अस्थमा को आम श्वसन संबंधी बीमारियों से कैसे अलग किया जा सकता है, यह प्रारंभिक निदान और उपचार प्राप्त करने की एक कुंजी है। ऐसा करने से आपके बच्चे के जीवन की गुणवत्ता में सुधार होगा और साथ ही फेफड़ों की चोट को रोका जा सकता है जो बाद के वर्षों में बनी रह सकती है।
शिशु अस्थमा के प्रकार
अस्थमा के कई अलग-अलग प्रकार हैं, प्रत्येक अलग-अलग ट्रिगर और परिणामों के साथ। एक व्यापक दृष्टिकोण से, अस्थमा को या तो वर्गीकृत किया जा सकता है:
- एलर्जी अस्थमा, जिसे एटोपिक या एक्सट्रिंसिक अस्थमा के रूप में भी जाना जाता है, जो एलर्जी जैसे पराग और कुछ खाद्य पदार्थों से शुरू होता है
- गैर-एलर्जी अस्थमा, जिसे गैर-एटोपिक या बाह्य अस्थमा के रूप में भी जाना जाता है, जिसमें एलर्जी की अनुपस्थिति में लक्षण विकसित होते हैं
शिशुओं में भेद विशेष रूप से महत्वपूर्ण है, जिनमें से अधिकांश बहुमत अस्थमा का विकास करेंगे। एटोपिक विकार के रूप में (एलर्जी के प्रति एक आनुवंशिक प्रवृत्ति के साथ एक), एलर्जी अस्थमा अक्सर विकारों की प्रगति का एक हिस्सा है जिसे "के रूप में जाना जाता है।" एटोपिक मार्च। "
एटोपिक मार्च क्लासिक रूप से एटोपिक डर्मेटाइटिस (एक्जिमा) के विकास के साथ शुरू होता है, अक्सर जीवन के पहले महीनों में। यह प्रारंभिक एटिपी एक अपरिपक्व प्रतिरक्षा प्रणाली में परिवर्तन करता है जो खाद्य एलर्जी के द्वार खोलता है, जो बदले में दरवाजा खोलता है। एलर्जिक राइनाइटिस (हे फीवर) और अंत में, अस्थमा।
प्रगति या तो धीरे-धीरे वर्षों के दौरान या जीवन के पहले महीनों के दौरान धीरे-धीरे हो सकती है।
शिशु अस्थमा के साथ, लक्षणों की प्रारंभिक शुरुआत से संबंधित है क्योंकि यह अक्सर बाद में जीवन में अधिक गंभीर बीमारी का पूर्वानुमान है। यह विशेष रूप से सच है जब 3 साल की उम्र से पहले घरघराहट विकसित होती है।
अस्थमा की गंभीरता भी एक्जिमा के एक बच्चे के इतिहास से निकटता से जुड़ी हुई है। यदि प्रारंभिक अवस्था में हल्के एक्जिमा होते हैं, तो अस्थमा के लक्षण भी हल्के होंगे और यौवन द्वारा पूरी तरह से हल हो सकते हैं। दूसरी ओर, यदि एक्जिमा गंभीर है, तो अस्थमा के लक्षण आम तौर पर गंभीर होंगे और वयस्कता में बने रह सकते हैं।
हालांकि, यह याद रखना महत्वपूर्ण है, कि एक्जिमा वाले प्रत्येक शिशु को अस्थमा नहीं होगा, और अस्थमा से पीड़ित हर शिशु को एक्जिमा नहीं होगा। अस्थमा एक जटिल बीमारी है जिसके लिए कई कारक लक्षणों की शुरुआत और गंभीरता दोनों में योगदान करते हैं।
शिशु अस्थमा के लक्षण
बच्चों और वयस्कों में अस्थमा के लक्षण कमोबेश एक जैसे होते हैं, लेकिन गंभीरता और आवृत्ति के मामले में एक व्यक्ति से दूसरे व्यक्ति में भिन्न हो सकते हैं।
फिर भी, बच्चों और छोटे बच्चों (4 से 11) की तुलना में शिशुओं (1 वर्ष से कम) और शिशुओं (1 और 4 के बीच) में अस्थमा के लक्षणों में विशिष्ट अंतर हैं।.यह वायुमार्ग के आकार के साथ-साथ फेफड़ों की समग्र शक्ति और क्षमता में अंतर के कारण होता है।
शिशुओं और शिशुओंखांसी
घरघराहट
साँसों की कमी
बार-बार खांसी आना
नाक जगमगाता हुआ
साँस लेते समय अतिरंजित पेट आंदोलनों
साँस लेते हुए पसलियों में चूसना
सांस लेने में कठिनाई के कारण रोने या हंसने में रुकावट
थकान और सुस्ती
गतिविधि में कमी
खांसी
व्हीज़
साँसों की कमी
सीने में जकड़न
बार-बार खांसी आना
हमले (और हमलों की तीव्रता) अलग-अलग हो सकते हैं
खराब नींद के कारण दिन में थकान और नींद आना
जुकाम और अन्य श्वसन संक्रमण से उबरने में देरी
सांस लेने में तकलीफ के कारण खेलने में रुकावट
आपातकाल के संकेत
911 पर कॉल करें या आपातकालीन देखभाल लें, अगर आपके बच्चे को गंभीर हमले के संकेत मिलते हैं, जिनमें शामिल हैं:
- अंदर और बाहर दोनों तरफ से सांस लेते हुए घरघराहट करना
- खांसी जो निरंतर हो गई है
- तेजी से सांस लेना
- अचानक पलटी
- नीले होंठ या नाखून
- खाने, बात करने या खेलने में असमर्थता (जैसा कि उपयुक्त उम्र है)
- सांस लेते समय पेट में संकुचन
जटिलताओं
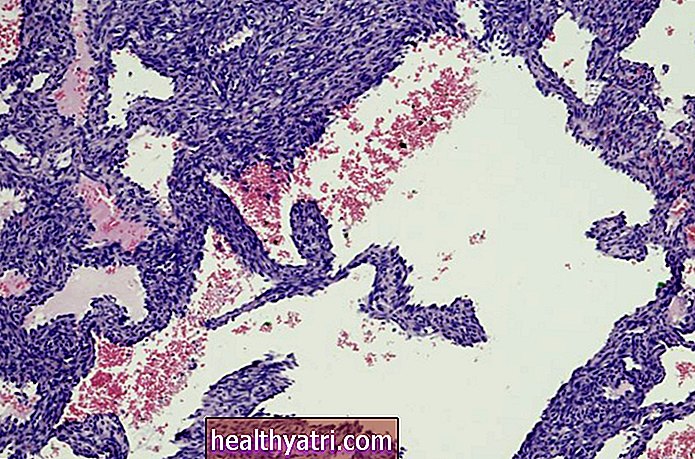
कुछ बच्चों में शिशु अस्थमा अनायास यौवन द्वारा हल हो सकता है, लेकिन प्रारंभिक उपचार अभी भी विकासशील फेफड़ों में चोट को रोकने के लिए महत्वपूर्ण है। अनुपचारित अस्थमा से होने वाली सूजन के कारण वायुमार्ग रीमॉडेलिंग हो सकता है, जो अस्थमा वाले बड़े बच्चों में एक सामान्य घटना है।
जब ऐसा होता है, तो वायुमार्ग की चिकनी मांसपेशियों को मोटा होना शुरू हो जाता है और उनका लचीलापन कम हो जाता है, जबकि बलगम पैदा करने वाली गॉब्लेट कोशिकाएं आकार में बढ़ जाएंगी। यह जीवन में बाद में पुरानी प्रतिरोधी फुफ्फुसीय रोग (सीओपीडी) के जोखिम को बढ़ा सकता है।
का कारण बनता है
रोग नियंत्रण और रोकथाम केंद्र (सीडीसी) के अनुसार, संयुक्त राज्य में छह मिलियन से अधिक बच्चों को अस्थमा है, जिनमें से अधिकांश 6 वर्ष की आयु से पहले लक्षण विकसित करते हैं।
यह अज्ञात है कि बच्चों और वयस्कों में अस्थमा का कारण क्या है। वर्तमान साक्ष्य से पता चलता है कि पर्यावरणीय कारकों के साथ युग्मित एक आनुवंशिक गड़बड़ी शरीर की प्रतिरक्षा प्रतिक्रिया को बदल देती है, जिससे पर्यावरण और फिजियोलॉजिकल ट्रिगर के लिए वायुमार्ग हाइपरस्प्रेसनेंसी बढ़ जाती है।
जहां तक शिशुओं का संबंध है, इस बात के प्रमाण हैं कि कुछ कारक बच्चे के अस्थमा के विकास के जोखिम को बढ़ा सकते हैं।
- अस्थमा का एक पारिवारिक इतिहास एलर्जी अस्थमा के लिए प्रमुख जोखिम कारक है, एक बच्चे के जोखिम को तीन गुना करने से अधिक अगर एक और भाई-बहन को अस्थमा है।
- स्तनपान नहीं कराने से मातृ एंटीबॉडी के बच्चे वंचित हो सकते हैं जो एक मजबूत प्रतिरक्षा प्रणाली बनाने में मदद करते हैं। (अमेरिकन एकेडमी ऑफ पीडियाट्रिक्स ने शिशुओं को जीवन के पहले छह महीनों के लिए विशेष रूप से स्तनपान कराने की सलाह दी है, उस समय एक पूरक के रूप में ठोस खाद्य पदार्थों को जोड़ा जा सकता है।)
- घरेलू नमी और मोल्ड एक अपरिपक्व प्रतिरक्षा प्रणाली का कारण बन सकता है जो हवा में बीजाणुओं को मोल्ड करने के लिए रक्षात्मक एंटीबॉडी का उत्पादन करता है, जिससे एलर्जी और एलर्जी अस्थमा का खतरा बढ़ जाता है।
- शुरुआती शरद ऋतु में पैदा होने से अधिक बच्चे के अस्थमा के जोखिम को दोगुना कर देता है, जिससे उनकी अपरिपक्व प्रतिरक्षा प्रणाली हवा-जनित पराग और मोल्ड में फैल जाती है।
- सेकंडहैंड धुआं एक बच्चे के फेफड़ों को भड़काऊ विषाक्त पदार्थों के लिए उजागर करता है जो वायुमार्ग के अतिसक्रियता के जोखिम को बढ़ा सकता है।
- 2 साल की उम्र से पहले गंभीर श्वसन संक्रमण, विशेष रूप से कम श्वसन पथ के संक्रमण, वायुमार्ग के ऊतकों में परिवर्तन को बढ़ावा दे सकते हैं जो हाइपरस्प्रेसनिटी का कारण बन सकते हैं।
- अंडे और दूध की एलर्जी को रोकने के लिए पोषण भी एलर्जी अस्थमा के विकास में एक भूमिका निभा सकता है। स्तनपान से दूध एलर्जी का खतरा कम हो सकता है, जबकि शिशुओं को दूध पिलाने से अंडे की एलर्जी का खतरा कम हो सकता है।
निदान
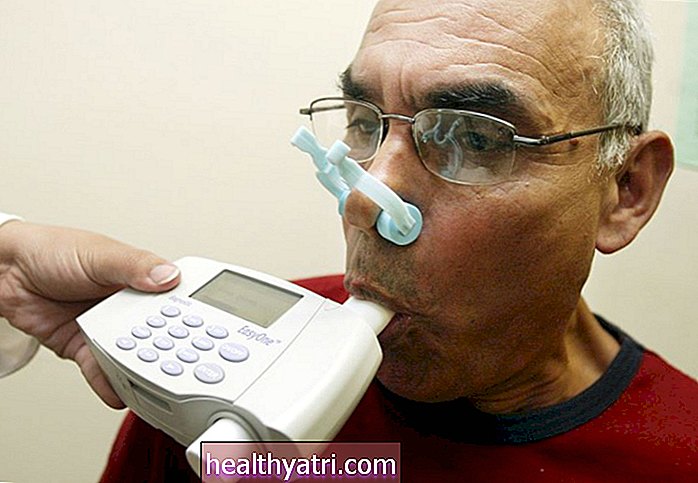
शिशुओं और शिशुओं में अस्थमा का निदान करना मुश्किल है, क्योंकि निदान के लिए इस्तेमाल किए जाने वाले केंद्रीय उपकरण - फुफ्फुसीय कार्य परीक्षण (पीएफटी) - ज्यादातर मामलों में उपयोगी परिणाम नहीं लौटाते हैं। यहां तक कि एक साधारण एक्सहेल्ड नाइट्रिक ऑक्साइड टेस्ट, जो एक सांस लेने पर मौजूद गैस की मात्रा को मापता है, 5 साल से कम उम्र के बच्चों में इसका बहुत कम उपयोग होता है।
यह अंत करने के लिए, डॉक्टर एक शिशु के लक्षणों, माता-पिता या अभिभावकों की टिप्पणियों और निदान करने के लिए अन्य जानकारी पर बहुत अधिक निर्भर करते हैं। सांस लेने की समस्याओं के बच्चे के इतिहास का आकलन करने के लिए प्रक्रिया में एक व्यापक साक्षात्कार शामिल है।
प्रश्न शामिल हो सकते हैं:
- क्या परिवार में किसी को अस्थमा है? एक्जिमा या एलर्जिक राइनाइटिस का पारिवारिक इतिहास भी अस्थमा की भविष्यवाणी है।
- आपके बच्चे को कितनी बार घरघराहट का अनुभव होता है? हालांकि कई बचपन की बीमारियों में घरघराहट आम है, अस्थमा पुनरावृत्ति की विशेषता है - अक्सर बिना किसी स्पष्ट कारण के।
- आपके बच्चे को घरघराहट का अनुभव कब होता है? कुछ देखभाल करने वाले घटनाओं या पैटर्न को याद कर सकते हैं जो हमलों से पहले होते हैं, जैसे कि बाहर होना, पालतू जानवरों के पास होना या दूध पीना। इस तरह के ट्रिगर निदान का समर्थन कर सकते हैं।
- घरघराहट की तरह क्या लगता है? कुछ मामलों में, घरघराहट की आवाज़ अलग-अलग कारणों से मदद कर सकती है। एक भौंकने वाली ध्वनि, उदाहरण के लिए, पर्टुसिस (काली खांसी) के साथ आम है, जबकि एक श्लेष्मा खांसी के साथ "छाती" घरघराहट एक ब्रोन्कियल संक्रमण का अधिक संकेत है। अस्थमा के साथ, घरघराहट सूखी खाँसी के साथ उच्च पिच होगी।
- क्या आपका बच्चा रात में खांसी करता है? रात में खांसी और घरघराहट बच्चों में अस्थमा की परिभाषित विशेषताओं में से एक है।
- क्या आपके बच्चे को दूध पिलाने में परेशानी होती है? अक्सर, अस्थमा के साथ एक शिशु सांस की तकलीफ के कारण एक बोतल खत्म नहीं कर पाएगा।
- क्या आपका बच्चा हँसने या रोने के बाद घर से बाहर निकलता है? भारी हँसी या रोना हाइपर्वेंटिलेशन और ब्रोन्कियल ऐंठन का कारण बनकर एक हमले को ट्रिगर कर सकता है।
हालाँकि, अस्थमा शिशुओं की तुलना में बड़े शिशुओं में अधिक स्पष्ट होता है, जो भी जानकारी आपको डॉक्टर को अपने बच्चे के लक्षणों की प्रकृति को बेहतर ढंग से समझने में मदद करने के लिए साझा करें - भले ही यह असंबंधित या असंगत लगता हो।
परीक्षा और परीक्षण
डॉक्टर साँस लेने की आवाज़ की जाँच करने के लिए एक शारीरिक परीक्षा भी करेंगे (जिनमें से कुछ संक्रमण या वायुमार्ग अवरोध का सुझाव दे सकते हैं) या एक्जिमा जैसे एटोपिक त्वचा की स्थिति।
यदि कोई कारण आसानी से नहीं पाया जाता है, तो छाती का एक्स-रे का आदेश दिया जा सकता है; यह सामान्य इमेजिंग अध्ययन नवजात शिशुओं और शिशुओं के लिए सुरक्षित है। हालांकि, अस्थमा की पुष्टि की तुलना में घरघराहट और सांस की तकलीफ के अन्य कारणों को छोड़कर बेहतर है।
यदि एलर्जी अस्थमा का संदेह है, तो डॉक्टर एलर्जी की त्वचा परीक्षण की सिफारिश कर सकते हैं, जिसमें एक प्रतिक्रिया में देखने के लिए त्वचा के नीचे सामान्य एलर्जीन (जैसे पालतू रूसी) की मात्रा शामिल है। फिर भी, 6 महीने से कम उम्र के बच्चों में एलर्जी त्वचा परीक्षण शायद ही कभी किया जाता है।
विभेदक निदान
आपके बच्चे के लक्षणों के अन्य कारणों को बाहर करने के लिए रक्त परीक्षण और इमेजिंग अध्ययन सहित अन्य परीक्षणों का आदेश दिया जा सकता है। आमतौर पर शिशु अस्थमा के विभेदक निदान में शामिल स्थितियों में हैं:
- विदेशी शरीर की आकांक्षा
- न्यूमोनिया
- सांस की नली में सूजन
- पुटीय तंतुशोथ
- ब्रोंकोपल्मोनरी डिसप्लेसिया (समय से पहले शिशुओं में)
- प्राथमिक सिलिअरी डिस्केनेसिया सिंड्रोम
- प्राथमिक प्रतिरक्षा कमी रोग (जन्मजात विकार जो कभी-कभी श्वसन लक्षणों के साथ प्रकट होते हैं)
इलाज
यदि 2 वर्ष से कम उम्र के बच्चे में अस्थमा का निदान किया जाता है और उनके लक्षण हल्के होते हैं, तो डॉक्टर प्रतीक्षा और देखने का तरीका अपना सकते हैं। यह आंशिक रूप से है क्योंकि इस युवा बच्चों के लिए अस्थमा दवाओं की सुरक्षा में बहुत कम शोध हुआ है।
यदि उपचार की आवश्यकता है, तो वयस्कों के लिए उपयोग की जाने वाली समान दवाओं में से कई पर विचार किया जा सकता है। चयन साइड इफेक्ट्स के जोखिम, हमलों की आवृत्ति और गंभीरता, बच्चे के जीवन की गुणवत्ता पर अस्थमा के प्रभाव, और क्या दवा बच्चों में उपयोग के लिए अनुमोदित है, पर आधारित होगा।
4 वर्ष से कम उम्र के बच्चों के लिए उपलब्ध उपचारों में:
- तीव्र हमलों का इलाज करने के लिए उपयोग किए जाने वाले बचाव इनहेलर, बच्चों और 2 से अधिक के लिए अनुमोदित हैं, हालांकि न्यूनतम उपयोग की सिफारिश की जाती है। एकमात्र अपवाद Xopenex (levalbuterol) है, जो केवल 6 और उससे अधिक उम्र के बच्चों के लिए स्वीकृत है।
- अस्थमा के लक्षणों पर नियंत्रण पाने के लिए कई दिनों या हफ्तों तक एक साँस की कॉर्टिकोस्टेरॉइड (ICS) का उपयोग किया जा सकता है। नेबुलाइज़र के माध्यम से दिया जाने वाला पल्मिकॉर्ट (ब्यूसोनाइड) केवल 1 और उससे अधिक उम्र के बच्चों के लिए स्वीकृत कॉर्टिकोस्टेरॉइड है। अन्य विकल्प केवल 4 और उससे अधिक उम्र के बच्चों के लिए स्वीकृत हैं।
- सिंगुलेयर (मोंटेलुकास्ट), एक ल्यूकोट्रिएन संशोधक, पर भी विचार किया जा सकता है अगर साँस की कॉर्टिकोस्टेरॉइड्स राहत प्रदान करने में विफल रहती हैं। दवा 1 और पुराने बच्चों के लिए दानेदार रूप में उपलब्ध है।
- थियोफिलाइन, एक पुरानी और कम आमतौर पर इस्तेमाल की जाने वाली मौखिक दवा है, जिसे जरूरत पड़ने पर 1 और उससे अधिक उम्र के बच्चों के लिए उपचार योजना में जोड़ा जा सकता है।
4 से कम उम्र के बच्चों को इनहेल्ड कॉर्टिकोस्टेरॉइड भी दिया जा सकता है, जिन्हें हल्का अस्थमा होता है, लेकिन सांस लेने में तकलीफ होने पर उन्हें घरघराहट का अनुभव होता है। ऐसे मामलों में, राष्ट्रीय स्वास्थ्य संस्थान लक्षणों की शुरुआत में दैनिक आईसीएस का एक छोटा कोर्स शुरू करने और त्वरित राहत के लिए आवश्यकतानुसार एक शॉर्ट-एक्टिंग बीटा एगोनिस्ट (एसएबीए) शुरू करने की सलाह देता है। उन्होंने कहा कि इस तरह की घटनाओं को रोकने के लिए सरकार ने कई कदम उठाए हैं।
1 से कम उम्र के बच्चों के लिए एफडीए द्वारा अनुमोदित अस्थमा की दवाएं नहीं हैं, लेकिन अस्थमा के लिए ग्लोबल इनिशिएटिव (GINA) शिशुओं में तीव्र लक्षणों का इलाज करने के लिए पहले 20 घंटे के लिए नेबुलाइज्ड अल्ब्युटेरोल (बचाव दवा) की सिफारिश करता है।
4 से अधिक बच्चों के लिए उपलब्ध अतिरिक्त उपचारों में:
- Cromolyn सोडियम, एक मस्तूल सेल स्टेबलाइजर नेबुलाइजेशन द्वारा दिया जाता है, माना जा सकता है अगर साँस की कॉर्टिकोस्टेरॉइड राहत प्रदान करने में विफल रहती हैं। दवा 2 से कम उम्र के बच्चों के लिए contraindicated है।
- Salmeterol, अस्थमा को नियंत्रित करने के लिए दैनिक रूप से इस्तेमाल किया जाने वाला एक लंबे समय तक काम करने वाला बीटा-एगोनिस्ट (LABA) है, जो 4 और उससे अधिक उम्र के बच्चों के लिए आरक्षित है। अन्य LABAS का उपयोग केवल 5 या 6 वर्ष के बच्चों में किया जा सकता है।
- एलर्जी अस्थमा वाले बच्चों में एलर्जी के लक्षणों का इलाज करने के लिए मौखिक और नाक स्प्रे एंटीथिस्टेमाइंस का उपयोग किया जा सकता है, लेकिन आमतौर पर 4 साल के बच्चों में परहेज किया जाता है।
- इम्युनोमोड्यूलेटर ड्रग्स, जो मध्यम से गंभीर अस्थमा वाले लोगों में प्रतिरक्षा प्रतिक्रिया को गुस्सा करते हैं, शिशुओं और बच्चों में बचा जाता है। 6 और उससे अधिक उम्र के बच्चों के लिए एकमात्र विकल्प Xolair (omalizumab) है।
गंभीर एलर्जी अस्थमा का निदान करने वाले बच्चों को चमड़े के नीचे की इम्यूनोथेरेपी (SCIT) -a.k.a, एलर्जी शॉट्स के लिए एलर्जी के लिए संदर्भित किया जा सकता है। NIH मानक दवा के साथ 5 से अधिक बच्चों के लिए SCIT की सलाह देता है यदि उनके अस्थमा को दीक्षा, बिल्ड-अप और इम्यूनोथेरेपी के रखरखाव चरणों में नियंत्रित किया जाता है।
परछती
यदि आपके शिशु या शिशु को अस्थमा हो गया है, तो ऐसी चीजें हैं जो आप हमलों के जोखिमों को कम करने और उनके जीवन स्तर को सुधारने के लिए कर सकते हैं:
- उपचार योजना का पालन करें: यदि दवाएं निर्धारित की जाती हैं, तो समझें कि उनका उपयोग कैसे किया जाता है, और उनका उपयोग केवल निर्धारित के रूप में करें। पहले बच्चे के डॉक्टर से बात किए बिना उपचार या परिवर्तन खुराक के साथ प्रयोग न करें।
- अस्थमा ट्रिगर को पहचानें: ऐसा करके, आप उन्हें अपने घर से हटाने के लिए कदम उठा सकते हैं। यदि आपको पता नहीं है कि ट्रिगर क्या हैं, तो एक लक्षण डायरी ट्रैकिंग घटनाओं, भोजन, गतिविधियों और लक्षणों को रखें जैसे वे होते हैं। समय के साथ, पैटर्न उभर सकते हैं जो लक्षणों को इंगित करने में मदद कर सकते हैं।
- एक एयर प्यूरीफायर का उपयोग करें: यदि मौसमी एलर्जी, पालतू जानवरों की रूसी, या धूल आपके बच्चे के लिए समस्याग्रस्त हैं, तो एक मल्टी-फिल्टर सिस्टम के साथ एक एयर प्यूरीफायर ढूंढें (सक्रिय चारकोल फिल्टर के साथ HEPA फिल्टर का संयोजन)। जांचें कि इकाई क्यूबिक फीट में कमरे के आकार की सेवा करने में सक्षम है।
- धूम्रपान करने वालों को अपने बच्चे से दूर रखें: यदि परिवार में कोई व्यक्ति धूम्रपान करता है, तो उसे बाहर करें। या बेहतर अभी तक, उन्होंने अपने स्वास्थ्य प्रदाता से धूम्रपान छोड़ने के लिए धूम्रपान छोड़ने के बारे में बात की है।
- एक कार्य योजना है: तीव्र लक्षणों का इलाज करने के बारे में निर्देश लिखें। सुनिश्चित करें कि परिवार में सभी, साथ ही किसी भी अन्य देखभालकर्ताओं के पास एक प्रति है और क्या करना है, से परिचित है। 911 पर कॉल करने के लिए डॉक्टर के नंबर और निर्देशों को शामिल करना सुनिश्चित करें (आपातकालीन संकेतों और लक्षणों का स्पष्ट विवरण सहित)।
बहुत से एक शब्द
शिशुओं में अस्थमा को पहचानना चिकित्सा पेशेवरों के लिए भी मुश्किल हो सकता है।यदि आपको लगता है कि आपके बच्चे को अस्थमा है, तो लक्षणों का एक रिकॉर्ड रखें (उनमें जो तारीखें शामिल हैं) और उन्हें अपने बच्चे के चिकित्सक के साथ साझा करें। यदि डॉक्टर के पास बच्चों में अस्थमा का निदान करने की विशेषज्ञता या अनुभव नहीं है, विशेष रूप से जो कि एक शिशु के रूप में युवा हैं, तो बाल रोग विशेषज्ञ के लिए एक रेफरल की मांग करें जो बच्चों में श्वसन रोगों में माहिर हैं।









.jpg)