मेलानोमा एक त्वचा कैंसर है जो मेलानोसाइट नामक एक त्वचा कोशिका से उत्पन्न होता है, जो एक रंगद्रव्य (मेलेनिन) बनाता है जो आपकी त्वचा को अपना रंग देता है। मेलेनोमा अलग-अलग तरीकों से प्रकट हो सकता है, सबसे अधिक त्वचा पर एक नए स्थान के रूप में या के रूप में। एक पहले से मौजूद तिल जो रंग, आकार या आकार में बदलता है। जबकि त्वचा के कैंसर का सबसे खतरनाक प्रकार माना जाता है क्योंकि इसकी क्षमता पूरे शरीर में तेजी से फैलती है, अगर जल्दी पाया जाता है तो मेलेनोमा आमतौर पर बहुत ही इलाज योग्य है।
वेवेलवेल / एलेक्जेंड्रा गॉर्डनमेलेनोमा प्रकार और लक्षण
एक कैंसर और एक सामान्य तिल के बीच भेद करना चुनौतीपूर्ण हो सकता है, यहां तक कि चिकित्सकों के लिए भी। यही कारण है कि किसी भी नए, परिवर्तित या जगह से बाहर त्वचा की जगह एक त्वचा विशेषज्ञ द्वारा जांच की जानी चाहिए।
संभावित लक्षण और मेलेनोमा के लक्षणों में शामिल हैं:
- खुजली या अन्य त्वचा संवेदना जैसे कोमलता या दर्द
- त्वचा पर घाव जो ठीक नहीं करता है
- तिल से खून बहना या उबकाई आना
- एक गांठ या टक्कर की तरह एक तिल की सतह में बदलें
- आसपास की त्वचा में एक तिल की सीमा से वर्णक का प्रसार
- किसी तिल के आसपास की लाली या सूजन
लेकिन यह सूची सीमित है। मेलानोमा कैसे प्रस्तुत करता है, इसका चार मुख्य उप-योगों में से एक के साथ बहुत कुछ है, जैसा कि प्रत्येक की अपनी विशेषताएं होती हैं। किसी भी तिल का एक व्यास होता है जो एक पेंसिल इरेज़र के व्यास से समान या बड़ा होता है। ।
सतही प्रसार
यह निष्पक्ष त्वचा वाले लोगों में मेलेनोमा का सबसे आम उपप्रकार है। यह आमतौर पर एक भूरे या काले धब्बे के रूप में शुरू होता है जो असममित होता है, इसमें अनियमित सीमाएं होती हैं, जो रंग में परिवर्तन दिखाती हैं।
इस तस्वीर में ऐसी सामग्री है जो कुछ लोगों को ग्राफिक या परेशान करने वाली लग सकती है।
चित्र देखो प्रारंभिक मेलेनोमा। DermNet / CC BY-NC-NDनोड्यूलर मेलानोमा
सतही फैलने वाले मेलेनोमा के बाद, नोड्यूलर मेलेनोमा निष्पक्ष-चमड़ी वाले व्यक्तियों में मेलेनोमा का अगला सबसे आम प्रकार है। बाहर की तरफ बढ़ने के बजाय, यह मेलेनोमा लंबवत (त्वचा में गहरी) बढ़ता है।
गांठदार मेलेनोमा आमतौर पर एक गहरे या हल्के रंग (गुलाबी रंग) के रूप में शुरू होता है।
लेंटिगो मलिगा
मेलानोमा का यह उपप्रकार वृद्ध व्यक्तियों में खाल के सूरज के क्षतिग्रस्त क्षेत्रों में सबसे आम है। लेंटिगो मालिग्ना आमतौर पर एक अनियमित आकार के तन या भूरे रंग के धब्बे के रूप में शुरू होता है जो धीरे-धीरे बढ़ता है एक बड़ा स्थान बनाने के लिए जो विषम हो जाता है और / या रंग परिवर्तन या उभरे हुए क्षेत्रों को विकसित करता है।
एक्राल लेंटिगिनस
यह उपप्रकार सभी मेलानोमा के 5% से कम के लिए खाता है। हालांकि, यह अंधेरे त्वचा वाले व्यक्तियों में सबसे आम प्रकार है।
Acral lentiginous melanoma आमतौर पर हाथों की हथेलियों या पैरों के तलवों पर एक अनियमित आकार के विकास या एक ऊंचे, मोटे पैच के रूप में दिखाई देता है जो रंग या आकार में बदल रहा है। यह एक नख के नीचे या भूरे रंग के रूप में भी दिखाई दे सकता है। या काली लकीर या बैंड।
यदि मेलेनोमा बड़ा होता है और शरीर के अन्य क्षेत्रों में फैलता है, तो यह उस प्रसार से संबंधित लक्षण पैदा कर सकता है। उदाहरण के लिए, एक मेलेनोमा जो यकृत में फैल गया है, पीलिया का कारण हो सकता है, त्वचा का पीलापन।
कैंसर जो फैल गया है, वह थकान, अनजाने में वजन घटाने और कमजोरी जैसे प्रणालीगत लक्षणों का कारण हो सकता है।
का कारण बनता है
मेलेनोमा का विकास तब होता है जब डीएनए परिवर्तन मेलानोसाइट्स के भीतर होते हैं। ये डीएनए परिवर्तन एक बार सामान्य, स्वस्थ त्वचा कोशिकाओं को कैंसर कोशिकाओं में बदलने का कारण बनते हैं जो अनियंत्रित रूप से बढ़ते हैं।
प्राकृतिक या कृत्रिम स्रोतों से पराबैंगनी (यूवी) विकिरण, जिसमें टेनिंग बेड और सन लैंप शामिल हैं, मेलेनोमा का एक प्रमुख कारण है, क्योंकि यूवी किरणें त्वचा की कोशिकाओं के भीतर डीएनए को सीधे नुकसान पहुंचा सकती हैं।
यूवी जोखिम के अलावा, मेलेनोमा के विकास के लिए आपके जोखिम को बढ़ाने वाले अन्य जोखिम कारकों में शामिल हैं:
- निष्पक्ष त्वचा, स्वाभाविक रूप से लाल या गोरा बाल, और / या नीली या हरी आंखों का रंग होना
- मेलेनोमा का एक पारिवारिक या व्यक्तिगत इतिहास
- बड़ी संख्या में मोल्स (50 से अधिक)
- बड़ी उम्र
- पुरुष होने के नाते
- कई freckles होने या आसानी से freckles विकसित करना
- सनबर्न का इतिहास
- एक बीमारी होने या एक दवा लेने से आपकी प्रतिरक्षा प्रणाली कमजोर हो जाती है
ध्यान रखें, अंधेरे त्वचा वाले लोग मेलेनोमा प्राप्त कर सकते हैं, और त्वचा और तिल के बीच के रंग में समानता के कारण, इन मामलों का निदान करना अधिक कठिन हो सकता है। थोड़ा सन एक्सपोजर या सनस्क्रीन पहनें, मेलेनोमा प्राप्त कर सकते हैं।
1:50मेलानोमा का एबीसीडीई नियम
निदान
त्वचा कैंसर का निदान आम तौर पर एक त्वचा विशेषज्ञ द्वारा एक चिकित्सा इतिहास और त्वचा परीक्षा के साथ शुरू होता है। आपका डॉक्टर त्वचा कैंसर के लिए आपके जोखिम कारकों तक पहुंच जाएगा, जैसे कि आपका सनबर्न का इतिहास, साथ ही मेलेनोमा के लिए आपका पारिवारिक इतिहास।
संभावित मेलेनोमा के लिए आकलन करने में, वे अन्य संभावित स्थितियों पर भी विचार करेंगे। उदाहरण के लिए, कभी-कभी acral lentiginous मौसा की तरह सौम्य (गैर-कैंसर की स्थिति) की नकल कर सकता है, toenrowen toenails, calluses, या एथलीट फुट।
त्वचा की जांच
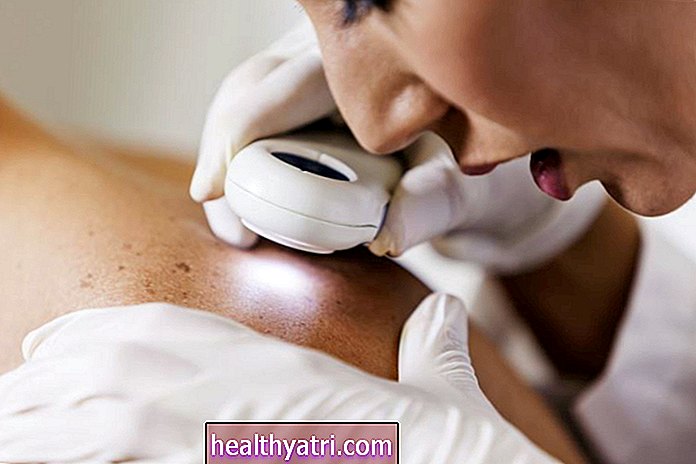
त्वचा की जांच के दौरान, डॉक्टर आपकी त्वचा को संदिग्ध निशान या धब्बे के लिए सावधानीपूर्वक जांचेंगे, उनके आकार, आकार, रंग और बनावट पर ध्यान देंगे। वह डर्मेटोस्कोप नामक एक उपकरण का उपयोग कर सकता है, जो एक ऐसा उपकरण है जिसमें त्वचा के धब्बे को बेहतर रूप से देखने के लिए एक प्रकाश और एक आवर्धक लेंस होता है।
ABCDE नियम
मेलेनोमा से सामान्य मोल्स को छाँटने में मदद करने के लिए, मेलेनोमा का एक एमएनओनिक - एबीसीडीई नियम - अक्सर त्वचा परीक्षा के दौरान त्वचा विशेषज्ञों द्वारा उपयोग किया जाता है। मरीज इसका उपयोग एक गाइड के रूप में भी कर सकते हैं कि जितनी जल्दी हो सके एक त्वचा विशेषज्ञ को देखने के लिए।
ABCDE नियम उन विशेषताओं को रेखांकित करता है जिनके द्वारा आप एक संदिग्ध तिल का आकलन करते हैं:
- विषमता: त्वचा कैंसर के मामले में, स्पॉट दोनों तरफ एक जैसे नहीं दिखेंगे।
- सीमा: धुंधली और / या दांतेदार किनारों के साथ एक तिल या स्पॉट के बारे में विचार किया जाएगा।
- रंग: मेलानोमा नियमित मोल की तुलना में "अधिक रंगीन" होते हैं। एक ही तिल में अलग-अलग रंग या शेड्स भी चिंता का विषय हैं।
- व्यास: मेलानोमा सामान्य मोल्स से बड़ा होता है (लेकिन निश्चित रूप से हमेशा नहीं)।
- विकास: यह एक तिल (जैसे, बनावट, ऊंचाई की डिग्री, आकार, रंग, आदि) में किसी भी परिवर्तन को संदर्भित करता है।
मेलेनोमा का एक और संभावित चेतावनी संकेत एक तिल है जो अन्य मोल से अलग है, इसकी अलग उपस्थिति के कारण- भले ही यह उपरोक्त एबीसीडीई मानदंडों को पूरा नहीं करता है। इसे "बदसूरत बत्तख का बच्चा" संकेत के रूप में जाना जाता है।
त्वचा बायोप्सी
यदि मेलेनोमा या किसी अन्य प्रकार के त्वचा कैंसर या असामान्यता के लिए कोई संदेह है, तो त्वचा बायोप्सी की जाएगी। त्वचा की बायोप्सी के साथ, एक त्वचा विशेषज्ञ संदिग्ध "स्पॉट" का एक नमूना निकालता है, जिसे तब एक प्रकार के चिकित्सक द्वारा एक डर्मेटोपैथोलॉजिस्ट नामक कैंसर कोशिकाओं के लिए माइक्रोस्कोप के तहत जांच की जा सकती है।
कभी-कभी, मेलेनोमा के निदान की पुष्टि करने के लिए या मेलेनोमा कोशिकाओं के आनुवंशिक पैटर्न (जो मेलेनोमा उपचार और रोग का प्रभाव को प्रभावित कर सकता है) के आगे मूल्यांकन करने के लिए, एक त्वचा विशेषज्ञ प्रयोगशाला में बायोप्सी नमूने पर अतिरिक्त परीक्षण करेंगे।
इमेजिंग टेस्ट
यदि बायोप्सी के परिणाम मेलेनोमा की उपस्थिति दिखाते हैं, तो इमेजिंग परीक्षण, जैसे कि छाती का एक्स-रे या कंप्यूटेड टोमोग्राफी (सीटी) स्कैन यह निर्धारित करने के लिए किया जा सकता है कि क्या और कितनी दूर तक बीमारी फैल गई है।
आपको मेलानोमा के चरणों के बारे में क्या पता होना चाहिएइलाज
वर्तमान में मेलेनोमा के उपचार के पांच तरीके हैं- सर्जरी, इम्यूनोथेरेपी, लक्षित चिकित्सा, कीमोथेरेपी, या विकिरण चिकित्सा। उपचार काफी हद तक इस बात पर निर्भर करता है कि मेलेमोना कितना गहरा हो गया है, क्या कैंसर शरीर के अन्य भागों में फैल गया है, और आपके समग्र स्वास्थ्य।
शल्य चिकित्सा
प्रारंभिक चरण मेलेनोमा वाले लोगों के लिए, घाव को हटाने के लिए सर्जरी (स्वस्थ ऊतक के एक छोटे से मार्जिन के साथ) की आवश्यकता हो सकती है। इस प्रक्रिया में पास के लिम्फ नोड की बायोप्सी भी शामिल हो सकती है ताकि यह पता लगाया जा सके कि मेलेनोमा है या नहीं। फैल गया।
उन्नत मेलानोमा
यदि रोग अधिक उन्नत है, तो इम्युनोथैरेपी, जो ऐसी दवाएं हैं जो कैंसर पर हमला करने के लिए किसी व्यक्ति की अपनी प्रतिरक्षा प्रणाली को उत्तेजित करती हैं, या लक्षित चिकित्सा, जो ऐसी दवाएं हैं जो विशिष्ट जीन उत्परिवर्तन वाले मेलेनोमा कोशिकाओं पर हमला करती हैं, की सिफारिश की जा सकती है।
कीमोथेरेपी, जो ड्रग्स हैं जो कैंसर कोशिकाओं की तरह तेजी से बढ़ती कोशिकाओं को मारती हैं, आमतौर पर मेलेनोमा के लिए दूसरी पंक्ति में इलाज माना जाता है। विकिरण चिकित्सा मेलेनोमा के लिए एक असामान्य उपचार है और केवल चुनिंदा मामलों में उपयोग किया जाता है।
निवारण
जब आप मेलेनोमा विकसित करने के लिए अपने सभी जोखिम कारकों को नियंत्रित नहीं कर सकते (जैसे, निष्पक्ष त्वचा या आपके परिवार का इतिहास), तो आप सूरज से पराबैंगनी (यूवी) किरणों के संपर्क में आने से खुद को बचा सकते हैं।
आपके समग्र यूवी जोखिम को कम करने के लिए रणनीति में शामिल हैं:
- दोपहर के दौरान सूरज से बचना (विशेष रूप से सुबह 10 बजे से दोपहर 2 बजे तक)
- अपनी त्वचा को ढंकने के लिए सुरक्षात्मक कपड़ों का उपयोग करना
- सनस्क्रीन लगाना
- सूरज जोखिम को कम करने के लिए छाया की तलाश
- धूप में बाहर होने पर धूप का चश्मा और टोपी पहनना या छाता का उपयोग करना
- टेनिंग बेड और सनलैम्प से बचना
प्रदर्शन त्वचा स्वयं परीक्षा
यूवी जोखिम को कम करने के अलावा, नियमित रूप से त्वचा की जांच करना एक नई या असामान्य वृद्धि का पता लगाने के लिए महत्वपूर्ण है इससे पहले कि यह मेलेनोमा या किसी अन्य प्रकार के त्वचा कैंसर में बदलने का मौका हो।
त्वचा की स्व-जांच करते समय, आपको अपने शरीर के सभी क्षेत्रों को देखने की जरूरत है, जिसमें आपकी कोहनी, अंडरआर्म्स, नितंब, पीठ, आपकी गर्दन के पीछे, खोपड़ी, हथेलियाँ, आपके पैर के तलवे, आपके पैर के तलवे के नीचे और नीचे की ओर भी शामिल हैं। आपके नाखूनों। यह मुश्किल क्षेत्रों को देखने के लिए दर्पण रखने में मदद करता है।
किसी भी झाई, तिल, धब्बा या किसी भी लाल, खुजली, या रक्तस्राव वाले क्षेत्रों के रंग, आकार और आकार में किसी भी बदलाव के लिए देखें। यदि आप कुछ भी संबंधित पाते हैं, तो अपने त्वचा विशेषज्ञ को देखने के लिए एक नियुक्ति करें।
स्व-त्वचा परीक्षा करने के लिए कितनी बार कोई दिशानिर्देश निर्धारित किया गया है। इसलिए, अपने व्यक्तिगत डॉक्टर के साथ आपके लिए सही समय सीमा के बारे में बात करना सबसे अच्छा है।
बहुत से एक शब्द
यहाँ एक प्रमुख संदेश यह है कि यदि आप अपनी त्वचा पर कोई नया या बदलता हुआ तिल, पैच, या स्पॉट पाते हैं, तो इसे अनदेखा न करें। एक त्वचा विशेषज्ञ द्वारा जल्द से जल्द इसे देखें। त्वचा के कैंसर का इलाज किया जा सकता है अगर जल्दी पाया जाता है, लेकिन वे जीवन के लिए खतरा हो सकते हैं अगर अग्रिम छोड़ दिया जाए।
अंत में, सभी प्रकार के कैंसर के साथ, रोकथाम महत्वपूर्ण है। इसमें प्रत्यक्ष सूर्य के प्रकाश और यूवी विकिरण के अन्य रूपों के लिए आपके जोखिम को कम करना और यथासंभव सनस्क्रीन और सुरक्षात्मक कपड़ों के साथ कवर करना शामिल है।