कैंसर, अपने सभी रूपों में, अक्सर लोगों को पूरी तरह से आश्चर्यचकित कर सकता है। जब यह होता है, तब तक रोग अपने अंतिम चरण में हो सकता है जब तक लोग निदान प्राप्त करते हैं, और उस समय तक, उपचार के विकल्प अधिक सीमित होते हैं। कैंसर को जल्दी पकड़ने के सबसे अच्छे तरीकों में से एक और इसके सबसे उपचार योग्य चरणों में कैंसर स्क्रीनिंग है।
किसी मरीज की पहचान करने योग्य लक्षण होने से पहले स्क्रीनिंग की जाती है। वे किसी भी छोटी अनियमितताओं या ऐसी समस्याओं का पता लगाने में मदद करते हैं जो कैंसर, या कभी-कभी और भी अनिश्चित हैं, और कुछ प्रकार के कैंसर से होने वाली मौतों की संख्या को कम करने में प्रभावी साबित हुई हैं।
कई प्रकार की स्क्रीनिंग उपलब्ध हैं, और जिन पर आपको विचार करना चाहिए वे आयु, लिंग और व्यक्तिगत जोखिम कारकों के अनुसार भिन्न हो सकते हैं। नीचे सभी के लिए सबसे अधिक अनुशंसित स्क्रीनिंग और विशेष रूप से पुरुषों और महिलाओं दोनों के लिए आवश्यक स्क्रीनिंग का टूटना है।
लॉर्डन / गेटी इमेजेज़
सभी के लिए स्क्रीनिंग
कुछ कैंसर स्क्रीनिंग की सिफारिश पुरुषों और महिलाओं दोनों के लिए की जाती है, विशेष रूप से कोलन या फेफड़ों के कैंसर के शुरुआती लक्षणों का पता लगाने के लिए डिज़ाइन किए गए परीक्षण या प्रक्रिया।
पेट का कैंसर
कुछ लोगों को नियमित रूप से 45 से 50 वर्ष की आयु के बीच या पेट के कैंसर के लिए शुरू किया जाना चाहिए, जिनमें कोलोरेक्टल कैंसर या कैंसर सिंड्रोम का व्यक्तिगत या पारिवारिक इतिहास नहीं है, कुछ प्रकार के पॉलीप्स, किसी भी प्रकार की सूजन आंत्र रोग। या अन्य कैंसर के इलाज के लिए पेट या पैल्विक विकिरण प्राप्त करने का एक व्यक्तिगत इतिहास।
यदि आप उनमें से किसी भी श्रेणी में आते हैं, तो आपको पेट के कैंसर के लिए अधिक या अधिक जोखिम हो सकता है और अनुशंसित उम्र से पहले स्क्रीनिंग शुरू करने की आवश्यकता हो सकती है, विशिष्ट प्रकार की जांच की जाती है, या अधिक बार जांच की जाती है। आपका चिकित्सा प्रदाता आपको यह निर्धारित करने में मदद कर सकता है कि आपके लिए सबसे अच्छा क्या हो सकता है।
75 वर्ष की आयु के माध्यम से अच्छे स्वास्थ्य वाले लोगों के लिए स्क्रीनिंग की जानी चाहिए। व्यक्तिगत जोखिम कारकों के आधार पर 75-85 वर्ष की आयु के लोगों की जांच की जा सकती है। 85 के बाद, आमतौर पर लोगों को प्रक्रिया जारी रखने की आवश्यकता नहीं होती है।
आपका डॉक्टर आपको बता सकता है कि किस प्रकार का स्क्रीनिंग टेस्ट आपके लिए सबसे उपयुक्त होगा। सबसे आम तौर पर निष्पादित बृहदान्त्र कैंसर स्क्रीनिंग आमतौर पर दो श्रेणियों में से एक में आती है: बृहदान्त्र और मलाशय (जैसे कोलोनोस्कोपी) के दृश्य या संरचनात्मक परीक्षा, और मल-आधारित परीक्षण।
दृश्य या संरचनात्मक परीक्षा
एक कोलोनोस्कोपी सबसे आम दृश्य परीक्षा है और इसे हर दस साल में एक बार किया जाना चाहिए। एक कैमरे को मलाशय और बृहदान्त्र (बड़ी आंत) में डाला जाता है ताकि डॉक्टर यह देख सकें कि कैंसर के कोई विकास या संकेत हैं या नहीं।
अन्य दृश्य परीक्षाओं में आभासी कंप्यूटेड टोमोग्राफी (सीटी) कॉलोनोग्राफी और एक लचीली सिग्मायोडोस्कोपी शामिल है; इन दोनों प्रक्रियाओं के लिए पांच साल की री-स्क्रीनिंग की आवश्यकता होती है।
स्टूल आधारित टेस्ट
स्टूल-आधारित परीक्षण एक व्यक्ति के मल के अंदर छिपे रक्त की जांच कर सकते हैं जो स्वास्थ्य के मुद्दों को इंगित कर सकते हैं, साथ ही सेलुलर डीएनए में परिवर्तन जो कैंसर या अस्वाभाविक स्थितियों का संकेत हो सकता है। इन कम इनवेसिव प्रक्रियाओं को सालाना (या डीएनए परीक्षण के लिए हर तीन साल) करने की आवश्यकता है।
यदि स्टूल-आधारित परीक्षण अप्रत्याशित परिणामों के साथ वापस आता है, तो समस्या के स्रोत को निर्धारित करने के लिए आमतौर पर एक अनुवर्ती कॉलोनोस्कोपी की आवश्यकता होती है।
फेफड़ों का कैंसर
55 या उससे अधिक उम्र के पुरुषों या महिलाओं को अपने धूम्रपान इतिहास के बारे में स्वास्थ्य देखभाल प्रदाता से बात करनी चाहिए, और यदि फेफड़ों के कैंसर के लिए स्क्रीनिंग करना उचित होगा। फेफड़े के कैंसर का इलाज तब आसान होता है जब यह अपने शुरुआती चरण में होता है।
यदि आपको निम्न में से सभी पर लागू होता है, तो आपको वार्षिक फेफड़ों के कैंसर की जांच करवानी चाहिए:
- एक वर्तमान या पूर्व धूम्रपान करने वाला जो पिछले 15 वर्षों के भीतर छोड़ दिया है
- एक भारी धूम्रपान करने वाला (या इस्तेमाल किया जाता है) - यह आपके पास 20-पैक वर्ष धूम्रपान का इतिहास है (यानी कम से कम एक पैक 20 साल के लिए, दो पैक 10 साल के लिए एक दिन और इसी तरह)
- उम्र 50-80 साल और कोई लक्षण नहीं है
पहले, ये स्क्रीनिंग नियमित छाती एक्स-रे का उपयोग करती थी, लेकिन कम-खुराक सीटी स्कैन (एलडीसीटी) अधिक सटीक हैं और हाल के वर्षों में एक्स-रे की जगह ले चुके हैं। जब तक व्यक्ति 81 साल का नहीं हो जाता है या 15 या उससे अधिक वर्षों में धूम्रपान नहीं करता है, जो भी पहले आता है, तब तक स्कैन की सिफारिश की जाती है।
पुरुषों के लिए स्क्रीनिंग
पुरुषों को अपने डॉक्टर से बात करनी चाहिए कि उन्हें प्रोस्टेट कैंसर के लक्षणों का पता लगाने के लिए कौन से कैंसर की जांच करानी चाहिए।
प्रोस्टेट कैंसर की जांच सभी पुरुषों के लिए अनुशंसित नहीं है। हालांकि, पुरुषों को अपने डॉक्टरों से बात करनी चाहिए कि क्या प्रोस्टेट कैंसर की जांच उनके लिए विशेष रूप से एक अच्छा विचार है। यदि आपका प्रदाता स्क्रीनिंग की सिफारिश करता है, तो वे संभवतः आपको समय-समय पर प्रोस्टेट-विशिष्ट एंटीजन (पीएसए) परीक्षण कराने का सुझाव देंगे।
पीएसए टेस्ट
पीएसए परीक्षण के माध्यम से रोगी के प्रोस्टेट-विशिष्ट प्रतिजन स्तर की जाँच संभव प्रोस्टेट कैंसर के लिए जाँच का सबसे आम तरीका है। जैसे-जैसे रक्त में पीएसए का स्तर बढ़ता है, प्रोस्टेट कैंसर होने की संभावना भी बढ़ जाती है, हालांकि कोई विशिष्ट पीएसए थ्रेशोल्ड नहीं है जो स्पष्ट रूप से कैंसर कोशिकाओं की उपस्थिति को इंगित करता है।
विभिन्न प्रकार के कारक पीएसए को प्रभावित कर सकते हैं। यह एक कठिन कटऑफ को स्थापित करने के लिए चुनौतीपूर्ण बनाता है।
अनुवर्ती परीक्षण
यदि कोई परीक्षण असामान्य पीएसए परिणाम के साथ वापस आता है, तो अन्य परीक्षाएं आवश्यक होंगी। एक एक डिजिटल रेक्टल एग्जाम (DRE) है, जहाँ डॉक्टर किसी भी धक्कों या गांठ के कैंसर को महसूस करने के लिए खुद को मलाशय में उंगली डालते हैं।
एक और एक प्रोस्टेट बायोप्सी है, जहां जीवित ऊतक का एक टुकड़ा निकाल दिया जाता है और विश्लेषण के लिए भेज दिया जाता है। एक प्रोस्टेट बायोप्सी संभावना अगला चरण है यदि पीएसए और / या डीआरई परिणाम असामान्य हैं। हालांकि, आपका डॉक्टर आपको मूत्र रोग विशेषज्ञ से बात करने या प्रोस्टेट ग्रंथि का इमेजिंग परीक्षण कराने की सलाह भी दे सकता है।
महिलाओं के लिए स्क्रीनिंग
स्क्रीनिंग महिलाओं को गर्भाशय ग्रीवा और स्तन कैंसर के शुरुआती लक्षणों के लिए परीक्षण प्राप्त करना चाहिए।
ग्रीवा कैंसर
सभी महिलाओं की उम्र 25 से 65 वर्ष की होती है, जिन्हें गर्भाशय ग्रीवा का कैंसर होता है। अधिकांश प्रकार के गर्भाशय ग्रीवा के कैंसर मानव पेपिलोमावायरस (या एचपीवी) के कारण होते हैं।
नियमित स्क्रीनिंग एचपीवी के कारण होने वाले घावों की पहचान कर सकती है इससे पहले कि वे कैंसर हो जाते हैं (इसलिए उन्हें हटाया जा सकता है), और शुरुआती, अधिक उपचार योग्य चरणों में अन्य प्रकार के ग्रीवा के कैंसर का पता लगाने में मदद करते हैं। आपको किस प्रकार की स्क्रीनिंग प्राप्त करनी चाहिए - और कितनी बार-यह आपकी उम्र और स्वास्थ्य के इतिहास पर निर्भर करेगा।
सरवाइकल कैंसर की जांच के लिए स्क्रीनिंग टेस्ट में शामिल हैं:
- पैप परीक्षण: इस प्रक्रिया में ग्रीवा कोशिकाओं का एक नमूना लेना और असामान्य कोशिकाओं की जांच के लिए प्रयोगशाला में भेजना शामिल है। यदि आपके पैप परीक्षण के परिणाम नकारात्मक आते हैं, तो आप एक और मिलने से पहले तीन साल इंतजार कर सकते हैं।
- एचपीवी परीक्षण: यह पैप परीक्षण के समान किया जाता है, लेकिन एचपीवी की उपस्थिति के लिए ग्रीवा कोशिकाओं के नमूने का परीक्षण किया जाएगा। यदि आपके परिणाम सामान्य आते हैं, तो आप अपनी अगली स्क्रीनिंग परीक्षा से पांच साल पहले प्रतीक्षा कर सकते हैं।
- पैप टेस्ट और एचपीवी टेस्ट: आप एक ही समय में पैप स्मीयर और एक एचपीवी टेस्ट दोनों प्राप्त कर सकते हैं। यदि दोनों परीक्षण स्पष्ट रूप से वापस आते हैं, तो आपका डॉक्टर आपको यह बताएगा कि आप फिर से गर्भाशय ग्रीवा के कैंसर की जांच के लिए पांच साल पहले इंतजार कर सकते हैं।
यदि परीक्षण असामान्य रूप से वापस आते हैं, तो परिवर्तनों की गंभीरता और सही उपचार चरणों को निर्धारित करने के लिए अधिक परीक्षण आवश्यक हो सकते हैं।
कुछ महिलाओं को कम या ज्यादा बार स्क्रीन करने की आवश्यकता हो सकती है। उदाहरण के लिए, जिन महिलाओं में कुछ जोखिम वाले कारक होते हैं, जैसे कि एक समझौता प्रतिरक्षा प्रणाली, एचआईवी होने या पहले से होने वाले घावों या गर्भाशय ग्रीवा के कैंसर के लिए इलाज किया जाता है, उन्हें अधिक बार परीक्षण की आवश्यकता हो सकती है।
इसी तरह, कुछ सबूत हैं कि मोटे महिलाओं को गर्भाशय ग्रीवा तक पहुंचने या कल्पना करने में कठिनाई के कारण स्क्रीनिंग कम प्रभावी है। जिन महिलाओं को कैंसर से असंबंधित कारणों से कुल हिस्टेरेक्टॉमी हुई है, उन्हें स्क्रीनिंग की आवश्यकता नहीं है।
स्तन कैंसर
स्तन कैंसर स्क्रीनिंग के लिए सिफारिशें व्यापक रूप से भिन्न हो सकती हैं और यह उम्र और व्यक्तिगत जोखिम कारकों पर बहुत निर्भर हैं। आम तौर पर, हालांकि, महिलाओं को अपने डॉक्टर से बात करनी चाहिए कि स्तन कैंसर के लिए उनके जोखिम का स्तर क्या हो सकता है और वे सिफारिशों को कैसे प्रभावित कर सकते हैं। स्क्रीनिंग।
जिन महिलाओं को स्तन कैंसर के लिए औसत जोखिम में माना जाता है, उन्हें अपने डॉक्टर से सालाना 40 साल की उम्र में शुरू होने वाली जांच के बारे में पूछना चाहिए। 55 साल की उम्र के बाद, महिलाएं हर दूसरे साल परीक्षा दे सकती हैं, या वे वार्षिक मैमोग्राम जारी रख सकती हैं। ।
आप औसत जोखिम में हैं यदि आपके पास बीमारी का कोई व्यक्तिगत या मजबूत पारिवारिक इतिहास नहीं है, कोई आनुवांशिक उत्परिवर्तन नहीं है जो एक जोखिम बढ़ाता है, और 30 वर्ष की आयु से पहले कोई विकिरण चिकित्सा नहीं है।
जो महिलाएं स्तन कैंसर के लिए उच्च जोखिम में हैं, उन्हें वार्षिक जांच बहुत पहले शुरू कर देनी चाहिए, आमतौर पर 30 साल की उम्र के आसपास। इन महिलाओं में वे शामिल हैं:
- स्तन कैंसर का पारिवारिक इतिहास
- एक ज्ञात बीआरसीए 1 या बीआरसीए 2 जीन उत्परिवर्तन या म्यूटेशन के साथ एक प्रथम-डिग्री रिश्तेदार
- 10 से 30 वर्ष की आयु के बीच छाती को विकिरण चिकित्सा का इतिहास
- विशिष्ट सिंड्रोम का इतिहास जो कुछ कैंसर के विकास की संभावना को बढ़ाता है
स्क्रीनिंग तब तक जारी रहनी चाहिए जब तक एक महिला अच्छे स्वास्थ्य में है और 10 साल से अधिक की जीवन प्रत्याशा है।
स्तन कैंसर के लिए सबसे आम जांच परीक्षण नियमित मैमोग्राम और नैदानिक स्तन परीक्षाएं हैं।
- मैमोग्राम स्तन का एक एक्स-रे है जो उन ट्यूमर का पता लगा सकता है जो अभी तक शारीरिक रूप से महसूस नहीं किए गए हैं या कैल्शियम के छोटे धब्बे (जिन्हें माइक्रोकैल्सीफिकेशन कहा जाता है) जो कभी-कभी स्तन कैंसर का संकेत दे सकते हैं। दो प्लेटें स्तन के ऊतकों को संकुचित करती हैं इसलिए एक्स-रे, जो पारंपरिक एक्स-रे की तुलना में कम खुराक हैं, एक स्पष्ट, अधिक सटीक छवि प्राप्त कर सकते हैं।
- स्तन परीक्षा, नैदानिक और स्व-प्रशासित दोनों, गांठ, दर्द या किसी अन्य अप्रत्याशित परिवर्तन की तलाश में स्तन ऊतक की पूरी तरह से परीक्षा है। जबकि ये परीक्षा अकेले कैंसर का पता नहीं लगा सकती है, आपके स्तन के ऊतकों की उपस्थिति और महसूस से परिचित होने पर, आप बदलाव होने पर अधिक सटीक रूप से पता लगा सकते हैं।
स्तन कैंसर के लिए एक अधिक जोखिम वाली महिलाओं को एक मैमोग्राम के अलावा एक वार्षिक स्तन चुंबकीय अनुनाद इमेजिंग (एमआरआई) की आवश्यकता हो सकती है। अधिकतम स्तन ऊतक विपरीत विस्तार के लिए रोगी को रक्त में विपरीत डाई इंजेक्ट किया जाता है, और एक विशेष रूप से डिज़ाइन की गई एमआरआई मशीन का उपयोग किया जाता है।
यदि मैमोग्राम के परिणाम असामान्य हैं, तो एक अल्ट्रासाउंड अक्सर अगला नैदानिक कदम होता है।
कैंसर स्क्रीनिंग के अन्य प्रकार
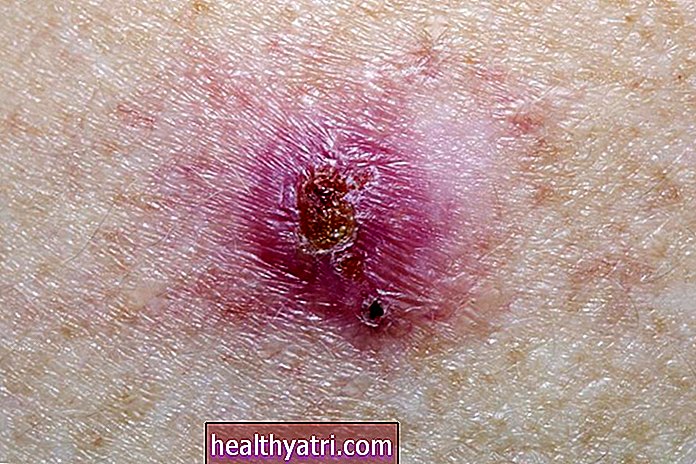
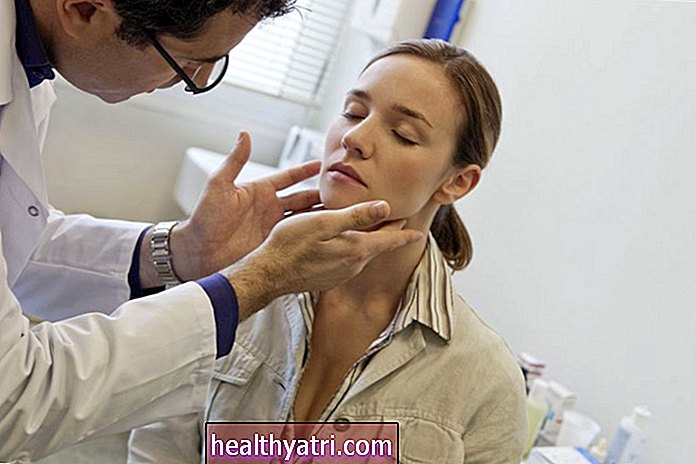
डिम्बग्रंथि, अग्नाशय, वृषण और थायरॉयड सहित कई अन्य प्रकार की कैंसर स्क्रीनिंग हैं। हालांकि, इन प्रकार के कैंसर के लिए स्क्रीनिंग उनसे होने वाली मौतों को कम नहीं करती है। मौखिक कैंसर, मूत्राशय कैंसर और त्वचा कैंसर के लिए स्क्रीनिंग के लाभ और जोखिमों को तौलने के लिए पर्याप्त प्रमाण स्थापित नहीं किए गए हैं।
वेलेवेल से एक शब्द
यदि आप सुनिश्चित नहीं हैं कि आपको किन कैंसर जांचों की आवश्यकता हो सकती है, तो अपने डॉक्टर या प्राथमिक स्वास्थ्य देखभाल प्रदाता से बात करें। वे आपके व्यक्तिगत जोखिम कारकों को बेहतर ढंग से समझने में आपकी मदद कर सकते हैं और आपके लिए क्या स्क्रीनिंग फायदेमंद हो सकती है।