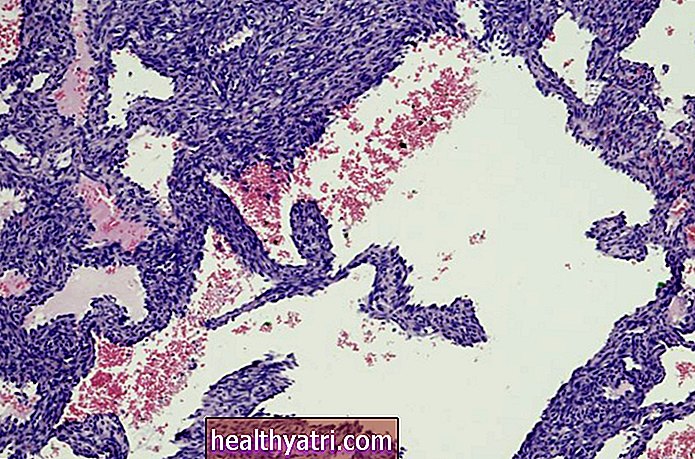
लिम्फोमास लिम्फोसाइटों के कैंसर होते हैं, जो सफेद रक्त कोशिकाओं का एक समूह होता है जो प्रतिरक्षा प्रणाली में महत्वपूर्ण भूमिका निभाता है। विभिन्न प्रकार के लिम्फोसाइट्स (उदाहरण के लिए, बी कोशिकाएं, टी कोशिकाएं और एनके कोशिकाएं) अलग-अलग लिम्फोमा को जन्म दे सकती हैं। बी-लिम्फोसाइट विकास के चरणों में बनने वाले लिम्फोमा को बी-सेल लिम्फोमा कहा जाता है। लोग अपने निदान और मूल्यांकन के दौरान बी-सेल लिंफोमा के कई प्रकार सीखते हैं।
सबसे आम बी-सेल लिंफोमा में से दो बड़े बी-सेल लिंफोमा (डीएलबीसीएल) और कूपिक लिंफोमा हैं। दोनों अन्य संकेतों और लक्षणों के अलावा, एक या अधिक लिम्फ नोड्स के बढ़ने का कारण हो सकते हैं।
हीरो इमेजेज / गेटी इमेजेज
मुख्य प्रकार
लिंफोमा की दो प्रमुख श्रेणियां हॉजकिन और गैर-हॉजकिन लिंफोमा हैं। लिम्फोमा की दोनों श्रेणियों में बी-सेल और उनका वंश महत्वपूर्ण है। वास्तव में, अधिकांश गैर-हॉजकिन लिम्फोमा (लगभग 85%) बी-सेल लिम्फोमा हैं। हालांकि हॉजकिन लिम्फोमा में आमतौर पर बी कोशिकाएं शामिल होती हैं, ऐतिहासिक कारणों से, उन्हें अक्सर अलग-अलग माना जाता है।
संयुक्त राज्य अमेरिका में प्रति वर्ष नए मामलों की संख्या के अनुमान के साथ-साथ बी-सेल गैर-हॉजकिन लिंफोमा (एनएचएल) के मुख्य प्रकार यहां सूचीबद्ध हैं:
- डिफ्यूज़ लार्ज बी-सेल लिंफोमा (DLBCL): 18,000 से अधिक नए मामले
- कूपिक लिंफोमा (FL): 15,000 नए मामले
- सीमांत क्षेत्र लिम्फोमा (MZL): 6,000 नए मामले
- मेंटल सेल लिंफोमा (MCL): 4,000-5,000 नए मामले
- छोटे लिम्फोसाइटिक लिम्फोमा (एसएलएल) / क्रोनिक लिम्फोसाइटिक ल्यूकेमिया (सीएलएल): लगभग 2,100 मामले प्रतिवर्ष मौजूद हैंगैर-ल्युकेमिकचित्र (SLL)
आज, एसएलएल और सीएलएल को अक्सर एक ही दुर्भावना के दो रूप माना जाता है। एसएलएल लिम्फ नोड्स (लिंफोमा) में प्रबलता के साथ रोग को दर्शाता है जबकि सीएलएल परिसंचरण (ल्यूकेमिया) में घातक सफेद रक्त कोशिकाओं की प्रबलता को संदर्भित करता है। SLL बहुत कम आम है तो CLL।
दुर्लभ प्रकार
- बर्किट लिम्फोमा
- वाल्डेनस्ट्रॉम मैक्रोग्लोबुलिनमिया
- प्राथमिक केंद्रीय तंत्रिका तंत्र लिम्फोमा
- प्राथमिक अंतःस्रावी लिंफोमा
- त्वचीय लिंफोमा, बी-सेल प्रकार
- मुट्ठी भर दुर्लभ बी-सेल लिम्फोमा जो पहले DLBCL के उपप्रकार के रूप में शामिल थे, लेकिन अब विश्व स्वास्थ्य संगठन वर्गीकरण प्रणाली में अलग से सूचीबद्ध हैं
- बालों की कोशिका ल्यूकेमिया को नाम के बावजूद एक दुर्लभ, बी-सेल लिंफोमा माना जाता है
क्या प्रकार आपको बताता है?
उनके साझा सेल वंश के बावजूद, बी-सेल लिम्फोमा उनकी आक्रामकता, नैदानिक पाठ्यक्रम, उपचार की प्रतिक्रिया और रोगनिरोध में अलग-अलग हो सकते हैं। कुछ बी-सेल लिम्फोमा ठीक हो सकते हैं, जबकि अन्य का अभी तक कोई इलाज नहीं है।
कभी-कभी बी-सेल लिंफोमा के सबसेट या उपश्रेणी मुख्य वर्गीकरण की तुलना में अधिक बता सकते हैं। उदाहरण के लिए, "एमसीएल का अदम्य उपसमुच्चय" सालों तक लक्षण उत्पन्न नहीं कर सकता है और उसे तत्काल उपचार की आवश्यकता नहीं हो सकती है; जबकि एमसीएल के आक्रामक रूपों को गहन उपचार की आवश्यकता होती है, ताकि अगले उपचार सफलता को देखने के लिए एक व्यक्ति कुछ वर्षों तक जीवित रह सके।
एक ही बी-सेल लिम्फोमा प्रकार का एक और उदाहरण व्यक्ति द्वारा अलग-अलग व्यवहार करना DLBCL के साथ होता है। DLBCL वाले कुछ लोगों की गहन चिकित्सा के लिए एक उत्कृष्ट प्रतिक्रिया है, जैसे कि वे ठीक हो गए हैं। दुर्भाग्य से, यह हर किसी के लिए नहीं है।
लिम्फोमा वाले व्यक्ति के लिए, बी-सेल लिम्फोमा का प्रकार महत्वपूर्ण है, लेकिन स्टेजिंग और रोगनिरोधी स्कोरिंग (सेलुलर और नैदानिक जोखिम कारकों को देखते हुए) भविष्य की योजना बनाने और आपके सर्वोत्तम मूल्यांकन में आपकी और आपके डॉक्टर की मदद करने में भी महत्वपूर्ण हैं। उपचार के लिए विकल्प।
NHL आमतौर पर प्रकारों में विभाजित होता हैअकर्मण्ययाआक्रामकदुर्भावना; यह विशेष रूप से कई बी-सेल लिम्फोमा पर लागू होता है, साथ ही साथ। इंडोलेंट लिम्फोमा आमतौर पर अधिक धीरे-धीरे बढ़ते हैं, जबकि आक्रामक लिम्फोमा अधिक तेज़ी से बढ़ने लगते हैं।
इंडोलेंट बी-सेल लिम्फोमास
सामान्य बनाने के लिए, अकर्मण्य बी-सेल लिम्फोमा में लंबे समय तक जीवित रहने के साथ अपेक्षाकृत अच्छा रोग का निदान होता है, लेकिन वे उन्नत चरणों में इलाज योग्य नहीं होते हैं। अकर्मण्य लिम्फोमा के साथ, एक संभावना यह भी है कि एक अकर्मण्य बीमारी के रूप में जो शुरू होता है वह बाद में एक अधिक आक्रामक बीमारी बन जाएगा। यह निदान के तुरंत बाद अपेक्षाकृत हो सकता है, निदान के दशकों बाद, या, अकर्मण्य बी-सेल लिम्फोमा वाले कई लोगों के मामले में, बिल्कुल नहीं।
इंडोलेंट बी-सेल लिम्फोमा के दो उदाहरण कूपिक लिंफोमा और छोटे लिम्फोसाइटिक लिम्फोमा हैं।
कूपिक लिंफोमा
कूपिक लिंफोमा, और इंडोलेंट लिम्फोमा, अक्सर धीरे-धीरे बढ़ता है और उपचार के लिए अच्छी तरह से प्रतिक्रिया करता है, लेकिन इसका इलाज करना बहुत कठिन है और यह आमतौर पर उपचार के बाद वापस आता है।
कूपिक लिंफोमा वाले कई लोग लंबे जीवन जी सकते हैं। कूपिक लिंफोमा के कुछ मामले जो हल्के सूजन वाले लिम्फ नोड्स के अलावा अन्य समस्याएं पैदा नहीं कर रहे हैं, उन्हें भी उपचार की आवश्यकता नहीं हो सकती है। कूपिक लिंफोमा वाले कुछ लोगों को कभी भी उपचार की आवश्यकता नहीं होगी और जो लोग करते हैं, उन्हें इलाज की आवश्यकता होने से पहले वर्षों लग सकते हैं।
दुर्भाग्य से, कूपिक लिंफोमा वाले लोगों के एक सबसेट में, रोग का एक खराब रोग का निदान होता है। चरण II, III और IV कूपिक लिंफोमा वाले लगभग 20% रोगियों को फ्रंट-लाइन थेरेपी के दो साल के भीतर समाप्त हो जाएगा, और रोग का निदान इन मामलों में उतना अच्छा नहीं है।
छोटा लिम्फोसाइटिक लिम्फोमा (सीएलएल का लिम्फोमा संस्करण)
छोटे लिम्फोसाइटिक लिम्फोमा एक और अघुलनशील बी-सेल लिंफोमा है। यह क्रोनिक लिम्फोसाइटिक ल्यूकेमिया (सीएलएल) के समान है, सिवाय इसके कि बीमारी लिम्फ नोड्स में स्थित होती है।
अक्सर, SLL में लिम्फ नोड्स का एक से अधिक समूह प्रभावित होता है।कैंसर कोशिकाएं रक्त या अस्थि मज्जा जैसे अन्य क्षेत्रों में भी मौजूद हो सकती हैं, लेकिन CLL की तुलना में कुछ हद तक।
जैसा कि अकर्मण्य लिम्फोमा की विशेषता है, एसएलएल वाले कई रोगी वर्षों तक अपनी अशिष्टता के साथ रहते हैं, अंततः उन कारणों से गुजरते हैं जो पूरी तरह से असाध्य हैं।
आक्रामक बी-सेल लिम्फोमास
यद्यपि "आक्रामक" शब्द ऐसा लगता है कि यह हमेशा खराब होगा, कुछ आक्रामक बी-सेल लिम्फोमा उपचार के लिए बहुत अच्छी तरह से प्रतिक्रिया करते हैं और यहां तक कि गहन कीमोइम्यूनोथेरेपी के साथ ठीक किया जा सकता है - अर्थात्, कीमोथेरेपी और एंटीबॉडी थेरेपी के साथ उपचार। अन्य आक्रामक लिम्फोमा को नियंत्रित करना अधिक कठिन होता है; लक्ष्य वर्षों की अवधि के लिए छूट प्राप्त करने के लिए बन जाता है, शायद 5-10 साल, जीवन की गुणवत्ता बनाए रखें, और आशा है कि उपचार की सफलता समय से पहले होती है।
डिफ्यूज़ लार्ज बी-सेल लिंफोमा
डिफ्यूज़ लार्ज बी-सेल लिंफोमा (डीएलबीसीएल), एनएचएल का सबसे सामान्य उच्च-ग्रेड (आक्रामक) रूप है, जल्दी से बढ़ता है। यद्यपि यह बचपन में हो सकता है, उम्र के साथ DLBCL की दरें बढ़ जाती हैं, और अधिकांश रोगी निदान के समय 60 वर्ष से अधिक आयु के होते हैं।
यह आमतौर पर लिम्फ नोड्स में शरीर के अंदर गहराई से शुरू होता है, हालांकि डीएलबीसीएल लिम्फ नोड्स के बाहर के क्षेत्रों में विकसित हो सकता है, जैसे कि जठरांत्र संबंधी मार्ग, वृषण, थायरॉयड, त्वचा, स्तन, हड्डी या मस्तिष्क। जिस समय इसका निदान किया जाता है, डीएलबीसीएल पूरे शरीर में सिर्फ एक जगह या कई स्थानों पर मौजूद हो सकता है।
एक आक्रामक लिंफोमा होने के बावजूद, DLBCL को संभावित रूप से इलाज योग्य माना जाता है। पसंद का उपचार आमतौर पर कीमोइम्यूनोथेरेपी है। अक्सर, कीमोथेरेपी को CHOP (साइक्लोफॉस्फामाइड, डॉक्सोरूबिसिन, विन्क्रिस्टिन, और प्रेडनिसोन), और मोनोक्लोनल एंटीबॉडी रिक्तीमाब के रूप में ज्ञात चार दवाओं के एक आहार में दिया जाता है।
R-CHOP के रूप में जाना जाता है, इस आहार को आम तौर पर तीन सप्ताह के अलावा अलग-अलग शेड्यूल के साथ चक्र में दिया जाता है। विशेष उपचार, इसकी तीव्रता और इसकी अवधि रोग की अवस्था, अस्वस्थता के जोखिम और रोगी की व्यक्तिगत विशेषताओं पर निर्भर करती है।
DLBCL को सभी रोगियों में से लगभग आधे में ठीक किया जा सकता है, लेकिन रोग की अवस्था और रोग संबंधी स्कोर (IPI स्कोर, जो रोग के जोखिम का अनुमान लगाते हैं) का इस पर बड़ा प्रभाव हो सकता है। कम चरणों और कम आईपीआई स्कोर वाले मरीजों में जीवित रहने की दर बेहतर होती है। कुल मिलाकर, चार में से लगभग तीन लोगों को प्रारंभिक उपचार के बाद बीमारी के कोई संकेत नहीं होंगे, और कई ठीक हो जाते हैं।
मेंटल सेल लिंफोमा
मेंटल सेल लिंफोमा (MCL) एक और लिम्फोमा है जो आमतौर पर आक्रामक होता है। यह महिलाओं की तुलना में अधिक पुरुषों को प्रभावित करता है और 60 वर्ष से अधिक आयु के व्यक्तियों में निदान करता है।
एमसीएल का एक सबसेट है जो एक अकर्मण्य लिम्फोमा की तरह अधिक व्यवहार करता है, जहां पहले एक घड़ी और प्रतीक्षा की रणनीति उपयुक्त हो सकती है। इसके विपरीत, एमसीएल के ब्लास्टॉइड वैरिएंट का सच है, जो बीमारी का एक बहुत आक्रामक रूप है।
एमसीएल के ब्लास्टॉइड वैरिएंट वाले लोग जो छोटे हैं और अन्यथा स्वस्थ हैं, आमतौर पर उनके साथ आक्रामक व्यवहार किया जाता है, आमतौर पर रिक्सिमैब प्लस कैलिब्रेटेड साइक्लोफॉस्फेमाइड, विन्क्रिस्टाइन, डॉक्सोरूबिसिन और डेक्सामेथासोन (जिसे आर-हाइपर-सीवीएडी रेजिमेन भी कहा जाता है) के बाद ऑटोलॉगस स्टेम सेल प्रत्यारोपण किया जाता है। या ASCT
सीएनएस प्रोफिलैक्सिस, या एंटी-कैंसर एजेंटों को प्रशासित करना जो केंद्रीय तंत्रिका तंत्र में प्रवेश कर सकते हैं, किसी को एमसी के ब्लास्टोइड संस्करण के साथ भी माना जा सकता है। ASCT या यहां तक कि एलोजेनिक स्टेम सेल ट्रांसप्लांट को उपचार के प्रारंभिक दौर में विमुद्रीकरण के लिए प्रेरित किया जा सकता है।
कैसे निर्धारित किया जाता है
विभिन्न प्रकार के उपकरण लिम्फोमा प्रकार को निर्धारित करने में मदद करते हैं। इनमें घातक कोशिकाओं की सूक्ष्म उपस्थिति शामिल होती है, जिन्हें अक्सर लिम्फ नोड बायोप्सी से लिया जाता है, साथ ही ऐसे उपकरण भी शामिल होते हैं जो शामिल लिम्फोसाइटों पर सतह मार्करों की उपस्थिति या अनुपस्थिति का पता लगाते हैं। कैंसर कोशिकाओं का आनुवंशिक परीक्षण भी अक्सर मूल्यांकन को ठीक करने के लिए किया जाता है, खासकर जब निश्चित रूप से म्यूटेशन की उपस्थिति निदान और उपचार के लिए महत्वपूर्ण हो सकती है।
इम्यूनोहिस्टोकेमिस्ट्री के रूप में जानी जाने वाली तकनीक घातक कोशिकाओं की सतह पर प्रोटीन मार्कर, या सीडी मार्कर का पता लगाकर बी-सेल लिंफोमा के प्रकारों के बीच अंतर करने में मदद करती है। किसी विशेष लिम्फोमा प्रकार के सभी विकृतियां हमेशा एक ही मार्कर नहीं बनाएंगी, लेकिन इन मार्करों के विश्लेषण से क्षेत्र को, नैदानिक रूप से संकीर्ण करने में मदद मिल सकती है।
CD5 और CD10 बी-सेल लिंफोमा प्रकारों को छाँटने में मदद करते हैं:
- CD5 + / CD10- B- सेल लिम्फोमा के क्लासिक उदाहरण (उनके पास CD5 मार्कर है लेकिन CD10 मार्कर की कमी है) छोटे लिम्फोसाइटिक लिंफोमा और मेंटल सेल लिंफोमा हैं.
- CD5 + / CD10 + B- सेल लिम्फोमा व्यक्त करने वाले क्लासिक उदाहरण कूपिक लिंफोमा और बुर्किट लिम्फोमा हैं। बालों की कोशिका ल्यूकेमिया और मेंटल सेल लिंफोमा कभी-कभी सीडी 10 के लिए सकारात्मक हो सकते हैं। DLBCL के कुछ रूप CD10 पॉजिटिव भी हो सकते हैं। 30 प्रतिशत से अधिक कैंसर कोशिकाओं में सकारात्मक सीडी 10 अभिव्यक्ति एक विशेष उपप्रकार (जीसी, या जर्मिनल सेंटर प्रकार) वाले डीएलबीसीएल के साथ एक मरीज को वर्गीकृत करती है, जिसमें गैर-जीसी फेनोटाइप की तुलना में बेहतर समग्र अस्तित्व दर है।
- CD5- / CD10- के क्लासिक उदाहरण छोटे सेल आकार के परिपक्व बी-सेल लिम्फोमा में सीमांत ज़ोन लिम्फोमा (MALT लिंफोमा सबसे आम रूप के साथ), वाल्डेनस्ट्रॉम मैक्रोग्लोबुलिनमिया और बालों वाली सेल ल्यूकेमिया शामिल हैं। "नहीं तो निर्दिष्ट" श्रेणी में अधिकांश DLBCLs CD5 और CD10 दोनों के लिए भी नकारात्मक हैं।
विभिन्न प्रकार के बी-सेल लिंफोमा को लक्षित करना
बी-सेल लिम्फोमा में कई महत्वपूर्ण अंतरों के बावजूद, कई महत्वपूर्ण समानताएं भी हैं। ये कैंसर सामान्य बी-कोशिकाओं के चरणों की नकल करते हैं क्योंकि वे विकसित और परिपक्व होते हैं। जिस हद तक वे इन चरणों की नकल करते हैं, वह लिम्फोमा नामकरण और वर्गीकरण प्रणाली का एक बड़ा हिस्सा है।
इसके अतिरिक्त, बी-सेल लिंफोमा वाले लोगों के लिए उपचार कुछ साझा लक्ष्यों का उपयोग करते हैं जो स्वस्थ बी लिम्फोसाइट और इसके "परिवार के पेड़" के साथ उत्पन्न होते हैं। इन लक्ष्यों में सतह मार्कर (जैसे, सीडी 20 एंटीजन) और सेल सिग्नलिंग तंत्र (जैसे, बी-सेल रिसेप्टर सिग्नलिंग और बीसीएल -2 सिग्नलिंग) शामिल हैं।
सीडी 20 मार्कर और रिटक्सिमैब
स्वस्थ बी-लिम्फोसाइट्स में एक प्रतिजन, या मार्कर होता है, जिसे सतह पर सीडी 20 कहा जाता है, और इसलिए कई बी-सेल लिम्फोमा करते हैं। एंटीबॉडी जो इस सतह प्रतिजन के लिए विशिष्ट हैं, उन्हें बी-सेल लिम्फोमा वाले रोगियों को या तो उनके उपचार के हिस्से के रूप में, कीमोथेरेपी के साथ, या कुछ मामलों में, केवल उपचार (एंटी-सीडी 20 मोनोथेरेपी) के रूप में प्रशासित किया जा सकता है। एंटीबॉडी घातक (और सामान्य) बी कोशिकाओं के सीडी 20 से बंधते हैं और बी कोशिकाओं के घटने का कारण बनते हैं, जिससे ट्यूमर को नष्ट करने में मदद मिलती है।
Rituximab और obinutuzumab दोनों एंटी-सीडी 20 मोनोक्लोनल एंटीबॉडी (प्रयोगशाला-इंजीनियर, एंटीबॉडी के समान क्लोन जो सीडी 20 एंटीजन को लक्षित करने के लिए निर्मित होते हैं) दोनों हैं। Rituximab व्यापक रूप से उपयोग होने वाला पहला CD20 एंटीबॉडी था। 1997 में एनएचएल के लिए अपवर्तित / अपवर्तक एनएचएल के लिए इसकी मंजूरी के बाद से, कई बी-सेल दुर्दमताओं के उपचार में रुक्सिमाब को अपनाया गया है, साथ ही साथ संधिशोथ संधिशोथ सहित ऑटोइम्यून स्थितियां भी शामिल हैं।
रितुक्सीमब के पास अण्डाकार बी-सेल लिम्फोमा जैसे कूपिक लिंफोमा और सीमांत क्षेत्र लिंफोमा के उपचार में भूमिका है; और भी, DLBCL और MCL जैसे आक्रामक बी-सेल लिम्फोमा में। एंटी-सीडी 20 मोनोक्लोनल एंटीबॉडी के साथ जोखिम में ट्यूमर के विनाश के कारण गुर्दे की समस्याओं से जुड़े लोग शामिल हैं, जिन्हें ट्यूमर लसीका सिंड्रोम के रूप में जाना जाता है।
बी-सेल रिसेप्टर (बीसीआर) सिग्नलिंग और इब्रुटिनिब
बी कोशिकाएं अपने सामान्य, दिन-प्रतिदिन में क्या करती हैं, जीवन उनके बी-सेल रिसेप्टर (बीसीआर) के कार्य से जुड़ा हुआ है। यह रिसेप्टर एंटीजन की एक प्रतिरक्षा प्रणाली "तेज" की तरह है।
रिसेप्टर में चखने वाले घटक और एक सिग्नलिंग घटक दोनों होते हैं। जब सही प्रतिजन रिसेप्टर के चखने वाले घटक को बांधता है, तो यह श्रृंखला प्रतिक्रियाओं की एक श्रृंखला को बंद कर देता है, अंततः बी-सेल सिग्नलिंग के लिए अग्रणी होता है। यदि एंटीजन एक संक्रामक विदेशी आक्रमणकारी से है, तो बी-सेल सिग्नलिंग एक अच्छी बात है, जिससे बी-सेल उन गतिविधियों को रैंप कर देता है जो संक्रमण से लड़ने में सहायक हो सकते हैं।
हालांकि, बी-सेल लिम्फोमा अक्सर बी-सेल प्रजनन और अस्तित्व के लिए इस पूर्व-मौजूदा तंत्र का लाभ उठाने के लिए इस सामान्य बीसीआर सिग्नलिंग मार्ग का अपहरण कर लेता है। इस प्रकार, इस संकेत को लक्षित करने और अवरुद्ध करने के लिए हाल के वर्षों में नई उपचार रणनीतियों का उदय हुआ।
ब्रूटन टायरोसिन किनेज (बीटीके) अवरोधक ibrutinib और acalabrutinib ब्रुटन टायरोसिन किनेज एंजाइम को अवरुद्ध करके काम करते हैं। बीटीके एक एंजाइम है जो बी-सेल रिसेप्टर सहित सेल-सतह के अणुओं के विभिन्न प्रकार से संकेतों को प्रसारित करता है, लेकिन रिसेप्टर्स भी हैं जो होम डिवाइस की तरह काम करते हैं, जो बी-सेल को बता रहे हैं कि कहां यात्रा करना है।
Ibrutinib ने CLL / SIL और Waldenstrom Macroglobulinemia जैसे बी-सेल दुर्दमताओं के उपचार में क्रांति ला दी है। पहले से इलाज किए गए बी-सेल लिंफोमा (यानी, एमसीएल और एमजेडएल) वाले रोगियों के लिए कुछ सेटिंग्स में इब्रुटिनिब का भी उपयोग किया जाता है।
Acalabrutinib भी BTK को अवरुद्ध करता है और पहले से इलाज किए गए MCL के लिए अनुमोदित किया गया है। जबकि BTK निषेध एक प्रमुख अग्रिम रहा है और आम तौर पर अच्छी तरह से सहन किया जाता है, एक जोखिम प्रोफ़ाइल है जिसे ध्यान में रखा जाता है, और अन्य विकल्पों पर उन लोगों के लिए विचार किया जा सकता है, जिनके दिल की समस्याएं, अतालता, या जो प्रमुख रक्तस्राव के जोखिम में हैं। आयोजन।
बीसीएल -2 सिग्नलिंग और वेनेटोक्लैक्स
बीसीआर सिग्नलिंग के अलावा, बी-सेल लिम्फोमा लंबे समय से बीसीएल -2 सिग्नलिंग को हाईजैक करने के लिए जाना जाता है। बी-सेल ल्यूकेमिया / लिम्फोमा -2 (बीसीएल -2) प्रोटीन परिवार के सदस्य प्रोग्राम्ड सेल डेथ (एपोप्टोसिस) मार्ग के प्रमुख नियामक हैं। BCL-2 के ओवरएक्प्रेशन का प्रदर्शन CLL में किया गया है, जहाँ BCL-2 सिग्नलिंग से ट्यूमर सेल के जीवित रहने में मदद मिलती है और यह कीमोथेरेपी के प्रतिरोध से जुड़ा हुआ है।
कूपिक लिंफोमा में, अनुमानित 90 प्रतिशत रोगियों में ट्यूमर कोशिकाओं में एक आनुवंशिक परिवर्तन होता है, जो बीसीएल -2 प्रोटीन के overexpression का कारण माना जाता है। फैलने वाले बड़े बी-सेल लिंफोमा के 40 प्रतिशत से अधिक रोगियों को अपेक्षाकृत उच्च बीसीएल -2 अभिव्यक्ति के रूप में वर्गीकृत किया गया था।
वेनेटोक्लैक्स एक इलाज है जो बीसीएल -2 को ब्लॉक करता है और सीएलएल के लिए अनुमोदित किया गया है, कई परीक्षणों के साथ अन्य बी-सेल दुर्दमताओं के उपचार में अतिरिक्त संभावित उपयोगों की जांच करता है। वेनेटोक्लैक्स बीसीएल -2 प्रोटीन से सीधे जुड़कर क्रमादेशित कोशिका मृत्यु की प्रक्रिया को बहाल करने में मदद करता है। प्रयोगशाला के आंकड़ों से पता चला है कि वेनेटोक्लैक्स में कूपिक लिंफोमा, एमसीएल और डीएलबीसीएल का अध्ययन करने के लिए उपयोग की जाने वाली कोशिकाओं के खिलाफ कोशिका-हत्या गतिविधि है, हालांकि, इन विकृतियों में इसका उपयोग इस समय जांच योग्य माना जाता है।
अन्य लक्षित उपचारों की तरह, वेनेटोक्लैक्स लागू होने वाले सभी रोगियों के लिए सही विकल्प नहीं हो सकता है। उदाहरण के लिए, गुर्दे की समस्याओं वाले लोगों के लिए, डॉक्टरों को वेनेटोक्लेक्स के साथ उन समस्याओं के बिगड़ने के जोखिम को संतुलित करने की आवश्यकता हो सकती है, जो ट्यूमर लिम्फ सिंड्रोम के रूप में जाना जाता है।
बहुत से एक शब्द
जितना अधिक आप विशिष्ट प्रकार के बी-सेल लिंफोमा के बारे में जानते हैं, जो आपको या किसी प्रियजन को प्रभावित कर रहा है, उतना ही प्रभावी रूप से आप साझा निर्णय लेने के लिए अपनी स्वास्थ्य देखभाल टीम के साथ साझेदारी करने में सक्षम होंगे। वास्तव में विभिन्न प्रकार के बी-सेल लिंफोमा में विविधता की दुनिया है। हालांकि, आम जमीन में पाया जा सकता है कि एक प्रकार के बी-सेल लिंफोमा के उपचार में प्रगति अन्य प्रकारों पर लागू होने की संभावना है, साझा आणविक लक्ष्यों के कारण।