एक आभासी कोलोोनॉस्कोपी, जिसे सीटी कॉलोनोग्राफी भी कहा जाता है, एक विशेष प्रकार की गणना टोमोग्राफी स्कैन है जिसे पारंपरिक कोलोनोस्कोपी के विकल्प के रूप में पेश किया जाता है। औसत जोखिम वाले लोगों के लिए एक बृहदान्त्र कैंसर स्क्रीनिंग टेस्ट के रूप में, एक आभासी कोलोनोस्कोपी कोलोोन कैंसर और पॉलीप्स (कम से कम 6 मिमी व्यास वाले बड़े) का पता लगाने की क्षमता में एक पारंपरिक कोलोनोस्कोपी के बराबर है। यह कुछ मायनों में भिन्न होता है, हालांकि, यह कैसे किया जाता है सहित: एक आभासी कोलोनोस्कोपी एक्स-रे की एक श्रृंखला का उपयोग करके बृहदान्त्र के अंदर की 3-आयामी छवि बनाता है, बजाय मलाशय के माध्यम से एक गुंजाइश के सम्मिलन की आवश्यकता होती है और बृहदान्त्र (बड़ी आंत)।
सिंडी चुंग द्वारा चित्रण, वेवेलवेलटेस्ट का उद्देश्य
एक आभासी कोलोोनॉस्कोपी को कोलन कैंसर या पूर्ववर्ती पॉलीप्स की खोज के लिए स्क्रीनिंग टेस्ट के रूप में किया जा सकता है। एक कोलोनोस्कोपी कैंसर स्क्रीनिंग परीक्षणों के बीच कुछ अद्वितीय है। जबकि मैमोग्राफी जैसे कई परीक्षण, केवल प्रारंभिक अवस्था में कैंसर का पता लगाने के लिए डिज़ाइन किए गए हैं, एक कोलोनोस्कोपी भी इसमें कारगर हो सकती हैरोकनेकैंसर यदि एक प्रारंभिक पॉलीप पाया जाता है और इससे पहले कि इसे बृहदान्त्र कैंसर में प्रगति कर सकता है हटा दिया जाता है।
औसत जोखिम वाले लोगों के लिए और उसके बाद हर पांच साल में 50 साल की उम्र में एक आभासी कोलोनोस्कोपी की सिफारिश की जाती है। जो लोग बृहदान्त्र कैंसर के लिए जोखिम कारक हैं, स्क्रीनिंग की सिफारिश अक्सर 50 वर्ष की आयु से पहले की जाती है। अनुशंसित अनुसूची के अनुसार किए जाने पर, स्क्रीनिंग कोलोनोस्कोपी से बृहदान्त्र कैंसर से मरने वाले व्यक्ति के जोखिम को काफी कम किया गया है।
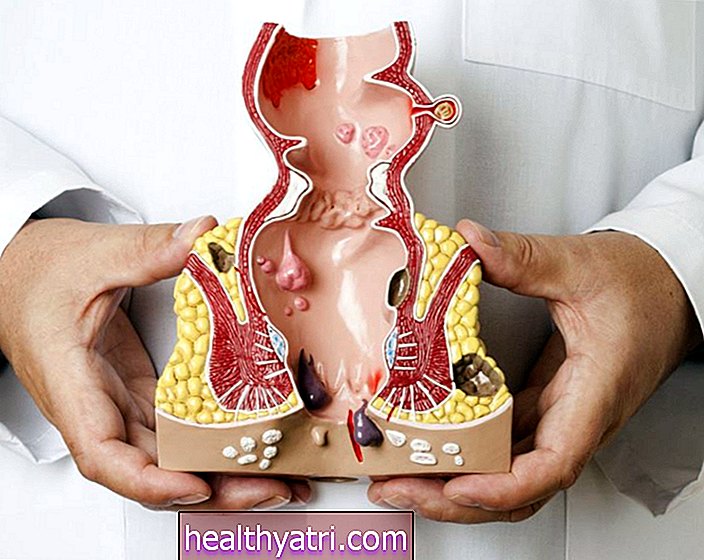
एक आभासी कोलोोनॉस्कोपी एक डॉक्टर को परोक्ष रूप से बृहदान्त्र के अंदर का निरीक्षण करने की अनुमति देता है। निष्कर्षों में द्रव्यमान, पॉलीप्स, अल्सर (ऊतक के टूटने का क्षेत्र), सख्ती (संकीर्णता के क्षेत्र), या फिस्टुल (बृहदान्त्र और किसी अन्य क्षेत्र के बीच असामान्य मार्ग, जैसे कि मलाशय के आसपास की त्वचा) शामिल हो सकते हैं। निष्कर्षों के आधार पर विशिष्ट परिस्थितियों, जिन पर संदेह किया जा सकता है, हालांकि औपचारिक रूप से निदान नहीं किया गया है:
- बृहदान्त्र के जंतु (विभिन्न प्रकार के बृहदान्त्र के जंतु होते हैं - कुछ को प्रारंभिक माना जाता है, अन्य नहीं)
- पेट का कैंसर
- बृहदान्त्र के अन्य ट्यूमर
- डायवर्टीकुलर डिजीज: डायवर्टिकुला कोलन की छोटी-छोटी रूपरेखाएँ हैं जो संक्रमित हो सकती हैं, जिससे डायवर्टीकुलिटिस हो सकता है
- सूजन आंत्र रोग, जैसे कि अल्सरेटिव कोलाइटिस या क्रोहन रोग
पारंपरिक कॉलोनोस्कोपी बनाम आभासी कॉलोनोस्कोपी
पारंपरिक और आभासी कोलोनोस्कोपी को अधिकांश व्यक्तियों में कोलन कैंसर का पता लगाने में तुलनीय परीक्षण माना जाता है, लेकिन कुछ अंतर हैं।
अध्ययनों की 2014 की समीक्षा में पाया गया कि वर्चुअल कॉलोनोस्कोपी पारंपरिक प्रकार की तरह संवेदनशील या विशिष्ट नहीं है, लेकिन फिर भी औसत-जोखिम वाले व्यक्तियों में समान परिणाम प्रदान करता है।
2018 की समीक्षा में यह भी निष्कर्ष निकाला गया है कि आभासी कोलोनोस्कोपी स्पर्शोन्मुख लोगों की जांच के लिए एक उचित विकल्प है, लेकिन पाया गया कि उन्नत कोलोरेक्टल नियोप्लासिया (पूर्ववर्ती ऊतक) का पता लगाने में आभासी प्रक्रिया अवर थी।
इस वजह से, पारंपरिक कोलोोनॉस्कोपी की सिफारिश उन लोगों के लिए की जाती है जिनके पेट के कैंसर के जोखिम कारक हैं, जैसे कि सूजन आंत्र रोग, या पेट के कैंसर के लक्षण जैसे:
- गुदा से खून बहना (मल में खून)
- आंत्र की आदतों में बदलाव
- पुराना कब्ज
- जीर्ण दस्त
- अस्पष्टीकृत एनीमिया
- पेट में दर्द, गैस या सूजन
- अनजाने में वजन कम होना
उस ने कहा, कुछ मामलों में, एक आभासी कोलोनोस्कोपी वास्तव में उन घावों का पता लगा सकता है जो पारंपरिक कोलोनोस्कोपी के साथ नहीं पाए जाते हैं, जैसे कि कैंसर और पॉलीप जो बृहदान्त्र में सिलवटों के पीछे पाए जाते हैं। जबकि एक पारंपरिक कोलोनोस्कोपी अधूरा है (बड़ी आंत की शुरुआत में सभी तरह से नहीं पहुंच सकता है) लगभग 10% समय, यह आभासी प्रक्रिया के साथ कोई समस्या नहीं है।
इसके अतिरिक्त, चूंकि एक आभासी कोलोोनॉस्कोपी में पेट की सीटी शामिल होती है, यह पेट में अन्य समस्याओं जैसे कि यकृत, अग्न्याशय, या पित्ताशय की थैली की समस्याओं, या पेट की महाधमनी धमनीविस्फार जैसी स्थितियों का पता लगा सकती है। दोनों सकारात्मक (यदि यह एक वास्तविक समस्या की पहचान करता है) और नकारात्मक (यदि यह आगे संकेत देता है, तो अंततः अनावश्यक परीक्षण)।
एक आभासी कॉलोनोस्कोपी एक पारंपरिक कॉलोनोस्कोपी की तुलना में बहुत तेज, कम आक्रामक और कम असहज है। हालांकि, आपको सर्जरी से एक दिन पहले अपने आप को एक स्पष्ट तरल आहार तक सीमित रखने की आवश्यकता होती है और बृहदान्त्र को साफ करने के लिए जुलाब और एनीमा के साथ एक बृहदान्त्र तैयारी से गुजरना पड़ता है।
वर्चुअल कोलोनोस्कोपी में बेहोश करने की क्रिया या एनेस्थेसिया की आवश्यकता नहीं होती है, जिसके जोखिम हृदय रोग या अन्य चिकित्सा स्थितियों वाले लोगों में महत्वपूर्ण हो सकते हैं। वेध का खतरा भी हैएक आभासी कॉलोनोस्कोपी के साथ बहुत कम।
इस विधि को उन लोगों द्वारा चुना जा सकता है जो किसी कारण से पारंपरिक कॉलोनोस्कोपी करने से हिचकिचाते हैं, कुछ चिकित्सीय स्थितियां हैं, एक संभावित आंत्र रुकावट है, या उन लोगों के लिए जो दवाइयों पर हैं, जैसे रक्त पतले, जिन्हें प्रक्रिया के लिए रोका नहीं जा सकता है। । इन मामलों में से कुछ में सोचा गया है कि पारंपरिक कोलोनोस्कोपी से जुड़े जोखिम लाभों से आगे निकल सकते हैं।
सीमाओं
जैसा कि कहा गया है, वर्चुअल कोलोनोस्कोपी एक पारंपरिक के रूप में संवेदनशील नहीं है। छोटे पॉलीप्स (6 मिलीमीटर से कम) और फ्लैट (सेसाइल) घाव छूट सकते हैं।
इसके अलावा, यदि एक पॉलीप पाया जाता है, तो प्रक्रिया के दौरान एक बायोप्सी नहीं किया जा सकता है। यदि आवश्यक हो, तो एक पारंपरिक कॉलोनोस्कोपी को अनुवर्ती के रूप में किया जाना चाहिए, जब तक कि उसी दिन प्रक्रिया नहीं की जा सकती, तब तक बृहदान्त्र तैयारी प्रक्रिया को दोहराने की आवश्यकता होती है। चूंकि कई लोग पाते हैं कि प्रक्रिया का सबसे असुविधाजनक हिस्सा होने के लिए, इस संभावना को दोहराया जाना चाहिए।
अन्य पेट के कैंसर टेस्ट
कई अलग-अलग परीक्षण हैं जिनका उपयोग बीमारी के पहले चरणों में पेट के कैंसर का पता लगाने के लिए किया गया है। एक गियासी स्मियर टेस्ट (एक शारीरिक के दौरान एक चिकित्सक की गुदा परीक्षा के भाग के रूप में किया गया) और एक मल संबंधी रक्त परीक्षण (घर पर मल के नमूनों पर किया गया) जैसे परीक्षण कभी-कभी रक्त पा सकते हैं, लेकिन प्रभावी कैंसर की जांच के लिए बहुत सारे कैंसर याद आते हैं। उपकरण जब कोलोनोस्कोपी के साथ तुलना में।
एक बेरियम एनीमा, एक एक्स-रे अध्ययन जिसमें बृहदान्त्र में बेरियम डालने के बाद बृहदान्त्र मनाया जाता है, कुछ कैंसर का भी पता लगा सकता है, लेकिन किसी भी प्रकार के कोलोनोस्कोपी की तुलना में काफी अधिक कैंसर याद करता है। या तो एक कठोर या लचीले सिग्मायोडोस्कोपी का उपयोग कोलन कैंसर के लिए एक स्क्रीनिंग टेस्ट के रूप में भी किया गया है, लेकिन यह सिग्मॉइड कोलन (मलाशय और निचली बड़ी आंत) को ही देखता है। चूंकि लगभग 40% पेट के कैंसर दाहिनी तरफा पेट के कैंसर हैं, जो एक सिग्मायोडोस्कोपी पर छूट जाएगा, इस प्रक्रिया के उपयोग में गिरावट आई है। इसके अलावा, ऐसा प्रतीत होता है कि दाएं तरफा पेट के कैंसर बढ़ रहे हैं।
जोखिम और मतभेद
कई चिकित्सा प्रक्रियाओं के साथ, एक आभासी कॉलोनोस्कोपी के साथ जुड़े संभावित जोखिम हैं, साथ ही ऐसे समय जब परीक्षण का आदेश नहीं दिया जाना चाहिए।
जोखिम
बृहदान्त्र तैयार करने की प्रक्रिया, हालांकि जो लोग स्वस्थ हैं, उनके लिए ज्यादातर उपद्रव है, उन लोगों में तरल पदार्थ अधिभार जैसी समस्याएं पैदा करने की क्षमता होती है, जो हृदय की विफलता या गुर्दे की बीमारी है।
वर्चुअल कॉलोनोस्कोपी (10,000 में एक से कम) के साथ वेध का बहुत कम जोखिम है और ऐसा होने पर, वेध को ठीक करने के लिए सर्जरी की आवश्यकता होगी। छिद्र हवा या कार्बन डाइऑक्साइड के कारण हो सकता है जो बृहदान्त्र को बढ़ाने के लिए उपयोग किया जाता है।
प्रक्रिया में प्रयुक्त विपरीत डाई के लिए दवा एलर्जी का खतरा भी है।
हाल के वर्षों में, सीटी स्कैन से संबंधित ल्यूकेमिया के जोखिम को प्रश्न में कहा गया है। भले ही वर्चुअल कोलोनोस्कोपी लोगों को विकिरण के लिए उजागर करता है, लेकिन विकिरण की मात्रा पेट के सीटी स्कैन में शामिल होने से कम है।
जटिलताओं के अपने जोखिम को कम करने के लिए, सुनिश्चित करें कि पूरी तरह से बृहदान्त्र की तैयारी आपके डॉक्टर के विनिर्देशों के अनुसार की जाती है और आपके स्वास्थ्य के बारे में किसी भी प्रश्न का पूरी तरह से उत्तर दे सकती है।
मतभेद
वेध के जोखिम के कारण, सक्रिय सूजन आंत्र रोग (अल्सरेटिव कोलाइटिस या क्रोहन रोग) या डायवर्टीकुलिटिस वाले लोगों के लिए वर्चुअल कोलोनोस्कोपी की सिफारिश नहीं की जाती है। यह उन लोगों से भी बचना चाहिए जो पेट में दर्द या गंभीर ऐंठन का अनुभव कर रहे हैं।
फिर से, एक पारंपरिक कोलोनोस्कोपी को उन लोगों के लिए पसंद किया जाता है जिनके पास बृहदान्त्र कैंसर के लिए महत्वपूर्ण जोखिम कारक हैं, जैसे कि रोग का एक मजबूत पारिवारिक इतिहास।
एक्स-रे के उपयोग के कारण, गर्भवती महिलाओं के लिए वर्चुअल कोलोनोस्कोपी की सिफारिश नहीं की जाती है जो गर्भवती हैं या गर्भवती हो सकती हैं।
टेस्ट से पहले
इससे पहले कि आप अपनी आभासी कॉलोनोस्कोपी करें, आपके पास अपने चिकित्सक के साथ एक नियुक्ति होगी, जिसके दौरान वह आपसे किसी भी लक्षण और चिकित्सा स्थितियों के बारे में पूछेगा। वह एक पारंपरिक कॉलोनोस्कोपी के साथ आभासी प्रक्रिया के जोखिमों और लाभों की भी व्याख्या करेगा, प्रक्रिया के दौरान आप क्या उम्मीद कर सकते हैं, और तैयारी जो पहले से आवश्यक है।
यदि आपके पास कोई पिछला पेट स्कैन है, तो वह आपको अपनी नियुक्ति में लाने के लिए इकट्ठा करने के लिए कहेगी। ज्यादातर अक्सर, रेडियोलॉजिस्ट को किसी अन्य रेडियोलॉजिस्ट से टाइप की गई रिपोर्ट के बजाय वास्तविक स्कैन या पिछले स्कैन की सीडी की आवश्यकता होती है।
समय
एक आभासी कोलोोनॉस्कोपी स्वयं में केवल 10 से 15 मिनट लगते हैं, लेकिन जब आप अपने परीक्षण के दिन की योजना बनाते हैं तो अतिरिक्त समय छोड़ना महत्वपूर्ण होता है। आपको अस्पताल या शल्यचिकित्सक से फॉर्म भरने के लिए कहा जा सकता है, जब तक कि आपको ये समय से पहले पूरा करने के लिए नहीं दिया जाता है। प्रक्रिया से पहले, आपको अस्पताल के गाउन में बदलने के लिए कुछ समय लगेगा, साथ ही मेज पर तैनात होने के लिए भी। परीक्षा के बाद, आपको रेडियोलॉजिस्ट द्वारा आपकी छवियों को देखने के लिए इंतजार करने के लिए कहा जा सकता है, या इसके बजाय, आपको सही घर जाने के लिए छोड़ा जा सकता है।
स्थान
एक आभासी कोलोोनॉस्कोपी एक अस्पताल रेडियोलॉजी विभाग या एक आउट पेशेंट सुविधा में किया जा सकता है।
कोलोन की तैयारी
एक कोलोोनॉस्कोपी की तैयारी में आपके आंतों को साफ करना शामिल होता है ताकि वे मल के खाली हो जाएं, और आपको पूरी तैयारी के दौरान बाथरूम के पास रहना होगा। चिकित्सक सटीक तैयारी में भिन्न होते हैं, लेकिन ज्यादातर समय आपको प्रक्रिया से पहले जुलाब और एनीमा के संयोजन का उपयोग करने की आवश्यकता होगी।
पिल्स को गोली के रूप में लिया जा सकता है, जैसे कि बाइसकोडील टैबलेट, या तरल के रूप में, गो-लिटली या नुलाइटली (पॉलीइथाइलीन ग्लाइकोल समाधान) जैसी तैयारी में। इन जुलाबों में से कुछ को आपको एक गैलन तरल पदार्थ के ऊपर पीने की आवश्यकता होती है, और आपको समय से पहले अपने चिकित्सक से बात करनी चाहिए कि क्या यह तरल पदार्थ की मात्रा एक समस्या हो सकती है, जैसे कि आपको दिल की विफलता या गुर्दे की बीमारी है।
खाद्य और पेय
अपनी प्रक्रिया से तीन दिन पहले शुरू होने पर, आपको कुछ खाद्य पदार्थों से बचने के लिए कहा जाता है। इसमें कच्चे फल और सब्जियां शामिल हैं (डिब्बाबंद और पकाया जाता है ठीक है), पॉपकॉर्न, अनाज और बीज, नट, और आलू की खाल।
अधिकांश समय, आपको प्रक्रिया से एक से दो दिन पहले स्पष्ट-तरल आहार का पालन करने का निर्देश दिया जाएगा, फिर अपने परीक्षण से पहले आधी रात के बाद कुछ भी खाने या पीने से परहेज करने के लिए।
एक स्पष्ट तरल आहार में पानी, गुलदस्ता या शोरबा (वसा के बिना), जिलेटिन, सादे कॉफी या चाय (कोई क्रीम), स्पोर्ट्स ड्रिंक, सेब का रस, या सफेद अंगूर का रस (कोई गूदा या तरल पदार्थ जो लाल रंग के होते हैं) नील लोहित रंग का)। इस समय के दौरान कम से कम दो क्वार्ट तरल पदार्थ पीने की कोशिश करना महत्वपूर्ण है, जब तक कि आपको अन्यथा निर्देश न दिया जाए।
विपरीत माध्यम
प्रक्रिया से पहले की रात, आपको कंट्रास्ट माध्यम पीने के लिए भी कहा जाएगा जो रेडियोलॉजिस्ट को आपके कोलन के अंदर की कल्पना करने में मदद करता है। यदि आपके पास अतीत में रेडियोलॉजी रंजक की कोई प्रतिक्रिया हुई है, तो अपने चिकित्सक को यह बताना महत्वपूर्ण है। यदि हां, तो एक पारंपरिक कोलोनोस्कोपी एक बेहतर विकल्प हो सकता है, या, वैकल्पिक रूप से, कुछ चिकित्सक आपकी प्रतिक्रिया के जोखिम को कम करने के लिए प्रेडनिसोन जैसी दवा लिख सकते हैं।
दवाएं
यदि आप नियमित दवाएं लेते हैं, तो आपका डॉक्टर आपको बताएगा कि क्या आपकी प्रक्रिया के दिन इन्हें कुछ घूंट पानी के साथ लेना ठीक है।
ऐसी दवाएं जिन्हें प्रक्रिया से पहले कभी-कभी एक या दो सप्ताह में रोकना पड़ सकता है, में शामिल हैं:
- एंटीकायगुलंट्स, जैसे कि कौमडिन (वारफारिन), फ्रैगमिन (डेल्टेपेरिन), प्रदाक्सा (दबीगट्रान), और लोवेनॉक्स (एनॉक्सैपरिन)
- एंटी-प्लेटलेट दवाएं, जैसे प्लाविक्स (क्लोपिडोग्रेल), एफ्फिएंट (प्रैसग्रेल), और पेलेटल (सिलोस्टाजोल)
- एस्पिरिन और एस्पिरिन युक्त उत्पाद
- नॉनस्टेरॉइडल एंटी-इंफ्लेमेटरी दवाएं (एनएसएआईडीएस), जैसे कि एडविल (इबुप्रोफेन) और अन्य
- कुछ गठिया दवाएं (NSAIDS के अलावा)
- आयरन की खुराक या विटामिन जिसमें आयरन होता है
आपके उपचार चिकित्सक के लिए यह महत्वपूर्ण है कि आपकी योजना को आभासी कॉलोनोस्कोपी होने के बारे में पता होना चाहिए और इन दवाओं को रोकना बुद्धिमानी है या नहीं, इस पर सिफारिशें करना। ध्यान रखें कि कुछ आहार पूरक में रक्त-पतला गुण होते हैं, और प्रक्रिया से पहले इसे अच्छी तरह से रोका जाना चाहिए।
यदि आपको मधुमेह है और अपने रक्त शर्करा को नियंत्रित करने के लिए इंसुलिन या दवाओं का उपयोग करते हैं, तो अपने नियमित चिकित्सक से अपने आहार में किसी भी बदलाव के बारे में बात करें जो कि स्पष्ट तरल आहार और प्रक्रिया के दिन दोनों की आवश्यकता होगी।
क्या पहने
आपकी प्रक्रिया से पहले, आपको अवांछित और एक गाउन में बदलने के लिए कहा जाएगा। पेट में ढीले होने की प्रक्रिया के लिए आरामदायक कपड़े पहनना सबसे अच्छा है, क्योंकि प्रक्रिया के बाद आपको कुछ ऐंठन और सूजन हो सकती है। घर पर गहने छोड़ दो।
लागत और स्वास्थ्य बीमा
बीमा कवरेज पारंपरिक कॉलोनोस्कोपी के लिए इससे भिन्न हो सकती है, और आपकी बीमा कंपनी के साथ जांच करना महत्वपूर्ण है। पूर्व प्राधिकरण की आवश्यकता हो सकती है और इसमें कुछ समय लग सकता है। एक आभासी कॉलोनोस्कोपी के लिए औसत आउट-ऑफ-पॉकेट लागत $ 2,400 है, लेकिन सुविधा और इसकी भौगोलिक स्थिति के आधार पर $ 750 से कम $ 5,000 से अधिक हो सकती है। जबकि प्रक्रिया ही पारंपरिक कोलोनोस्कोपी से कम खर्च करती है, यह सह-बीमा आवश्यकताओं और कॉपीराइट के कारण महंगा हो सकता है। लागत इस बात पर भी भिन्न हो सकती है कि प्रक्रिया स्क्रीनिंग टेस्ट के रूप में आदेशित है या कोलन से संबंधित लक्षणों के कारण।
निजी बीमा कंपनियों को अब अफोर्डेबल केयर एक्ट में प्रावधानों के अनुसार वर्चुअल कॉलोनोस्कोपी के लिए कवरेज प्रदान करने के लिए अनिवार्य किया गया है। मेडिकेयर वर्तमान में आभासी कॉलोनोस्कोपी को कवर नहीं करता है, हालांकि यह सोचा है कि यह जल्द ही बदल जाएगा।
उन लोगों के लिए जिनके पास स्वास्थ्य बीमा नहीं है, अब कोलोन कैंसर स्क्रीनिंग का समर्थन करने वाले संगठनों द्वारा प्रदान किए गए बिना लाइसेंस के कई कोलोनोस्कोपी विकल्प हैं।
क्या लाये
अपनी नियुक्ति के दिन, आपको कोई भी कागजी कार्रवाई पूरी करनी चाहिए जिसे आप पूरा करने के लिए कहा गया था, आपका स्वास्थ्य बीमा कार्ड, और किसी भी पिछले स्कैन का अनुरोध किया गया था। यदि आप प्रतीक्षा को समाप्त करते हैं तो समय को पारित करने के लिए पठन सामग्री लाना भी सहायक है। एक पारंपरिक कोलोनोस्कोपी के विपरीत, आप आमतौर पर खुद को घर चला सकते हैं, लेकिन कई लोग एक साथी को लाना पसंद करते हैं। उस ने कहा, अगर एक पॉलीप पाया जाता है और इसे हटाने के लिए उसी दिन एक पारंपरिक कोलोनोस्कोपी किया जा सकता है, तो आपको एक ड्राइवर की आवश्यकता होगी जो आपकी मेडिकल टीम प्रक्रिया करने से पहले आपको घर ले जा सकती है।
जांच के दौरान
जब आप अपने परीक्षण के लिए आते हैं, तो एक रेडियोलॉजी तकनीशियन आपसे मिलेंगे और बात करेंगे कि क्या उम्मीद की जाए। वह पूरी प्रक्रिया के दौरान आपके साथ रहेगा।
पूर्व टेस्ट
परीक्षण से पहले, आपका रेडियोलॉजी तकनीशियन यह सुनिश्चित करेगा कि आपने अपनी बृहदान्त्र की तैयारी पूरी कर ली है और आपके पास निर्धारित समय तक खाने या पीने के लिए कुछ भी नहीं है, और पुष्टि करें कि आपके पास कोई एलर्जी है या नहीं।
फिर वह सीटी टेबल पर लेटने में आपकी मदद करेगा, और आप डोनट के आकार का छेद देखेंगे जिसे आप स्कैन के दौरान स्लाइड करेंगे। जबकि तकनीशियन प्रक्रिया के दौरान आपके साथ एक ही कमरे में नहीं होगा (विकिरण जोखिम से बचने के लिए), एक खिड़की है जिसके माध्यम से वह आपको सीटी रूम के ठीक बगल में देख सकता है। एक इंटरकॉम उसे आपको यह पूछने की अनुमति देगा कि आप कैसे कर रहे हैं और विशेष निर्देश बता सकते हैं।
पूरे टेस्ट के दौरान
जब परीक्षण शुरू होता है, तो आप मेज पर अपनी तरफ झूठ बोलेंगे, और तकनीशियन आपके मलाशय में लगभग 2 इंच एक पतली ट्यूब सम्मिलित करेगा। ट्यूब का उपयोग आपके बृहदान्त्र को हवा देने के लिए किया जाता है, या तो एक निचोड़ बल्ब के माध्यम से, या एक स्वचालित पंप के माध्यम से कार्बन डाइऑक्साइड के साथ। आपके बृहदान्त्र में सूजन होने से यह जोखिम कम हो जाता है कि छोटे ट्यूमर या पॉलीप्स बृहदान्त्र में सिलवटों के पीछे छिप सकते हैं।कभी-कभी आपके मलाशय में ट्यूब को रखने के लिए एक छोटा गुब्बारा फुलाया जाता है।
जब हवा या कार्बन डाइऑक्साइड को इंजेक्ट किया जाता है, तो आप परिपूर्णता की भावना महसूस करेंगे और आपको गैस या शौच करने की आवश्यकता होगी। यह दर्दनाक नहीं होना चाहिए। फिर आपको अपनी पीठ को चालू करने के लिए कहा जाएगा और तालिका सीटी ट्यूब में स्लाइड करेगी। (एक सीटी ट्यूब एक एमआरआई ट्यूब की तुलना में बहुत बड़ी है और ज्यादातर लोग क्लस्ट्रोफोबिया का अनुभव नहीं करते हैं।)
स्कैनिंग शुरू होते ही, आपको मशीन से कुछ क्लिकिंग और सीटी की आवाजें सुनाई देंगी, लेकिन ये एमआरआई की तरह जोर से नहीं हैं। 10 से 15 मिनट की अवधि में, तकनीशियन आपके बृहदान्त्र की अलग-अलग छवियां लेगा, जिससे आप एक तरफ या दूसरे पर और अपने पेट पर रोल करेंगे। उन्होंने यह भी कहा कि आप समय-समय पर अपनी सांस रोककर रखेंगे ताकि यह सुनिश्चित हो सके कि चित्र आंदोलन से स्पष्ट और धुंधले न हों।
कुछ मामलों में, बृहदान्त्र को आराम करने के लिए दवाएं दी जाती हैं। जैसा कि परीक्षा जारी है, आप कुछ ऐंठन और सूजन महसूस कर सकते हैं, लेकिन यह आमतौर पर प्रक्रिया पूरी होने के तुरंत बाद हल हो जाती है। यदि आप किसी असुविधा का अनुभव करते हैं या आपको किसी भी स्थिति में बदलने में कठिनाई होती है, तो अपने तकनीशियन को यह बताना महत्वपूर्ण है।
बाद परीक्षण
जब परीक्षण किया जाता है, तो आपका तकनीशियन आपके मलाशय से ट्यूब को हटा देगा और आपको टेबल से उठने में मदद करेगा। वह आपके डिस्चार्ज निर्देशों पर जाएगा और क्या आप अपने कपड़ों में वापस आएंगे। सुविधा के आधार पर, और क्या किसी भी जंतु या अन्य समस्याओं को छवियों पर देखा जाता है, रेडियोलॉजिस्ट आपसे बात कर सकता है कि यह कैसे हुआ।
सबसे अधिक बार, हालांकि, आप घर जाएंगे और बाद में अपने परिणामों के बारे में सुनेंगे। पॉलीप्स पाए जाने वाले स्थानों पर उसी दिन एक पारंपरिक कोलोनोस्कोपी की जा सकती है, अगर कोई चिकित्सक जरूरत पड़ने पर उस अन्य अध्ययन के साथ आगे बढ़ने के बारे में आपसे बात करेगा।
टेस्ट के बाद
अपने आभासी कोलोोनॉस्कोपी के बाद, आप आमतौर पर अपने नियमित आहार और गतिविधि के स्तर को तुरंत फिर से शुरू कर सकते हैं, हालांकि बाथरूम में आसान पहुंच के लिए यह उपयोगी है जबकि आप अभी भी तंग और फूला हुआ महसूस करते हैं। रेडियोलॉजिस्ट आपके स्कैन की छवियों को देखेगा और अपने डॉक्टर से संपर्क करेगा।
साइड इफेक्ट्स का प्रबंधन
कुछ घंटों के लिए कुछ ऐंठन और सूजन के अलावा, आपको प्रक्रिया के बाद सामान्य महसूस करना चाहिए, और कोई विशेष निर्देश नहीं हैं। चलना गैस को कम करने में सहायक हो सकता है और किसी भी ऐंठन के साथ मदद कर सकता है जो बनी हुई है।
यदि आपको अपने पेट में तेज दर्द, बुखार, आपके मल में रक्त की सूचना, या प्रकाशस्तंभ, चक्कर या कमजोर महसूस हो, तो आपको अपने डॉक्टर को बुलाना चाहिए।
परिणाम की व्याख्या
आपके परिणाम प्राप्त करने में लगने वाला समय उस सुविधा के साथ भिन्न हो सकता है जहाँ आपने परीक्षण किया था, और क्या परीक्षण करने वाला डॉक्टर आपको आपके परिणामों के बारे में बताता है, या इसके बजाय आपके प्राथमिक देखभाल चिकित्सक को एक रिपोर्ट भेजता है जो आपको सूचित करेगा। कुछ मामलों में, जैसे कि यदि कोई पॉलीप पाया जाता है, तो आप तुरंत अपने परिणामों के बारे में जान सकते हैं।
सामान्य और असामान्य परिणामों के लिए कोई संदर्भ नहीं हैं। बल्कि, आपके रेडियोलॉजिस्ट और डॉक्टर की पेशेवर राय इस बारे में है कि चित्र क्या दर्शाते हैं। यह कई कारणों में से एक है कि इन अध्ययनों की एक महत्वपूर्ण मात्रा का प्रदर्शन करने वाली एक सम्मानित सुविधा को चुनना क्यों महत्वपूर्ण है।
जाँच करना
यदि आपकी परीक्षा सामान्य है, तो रेडियोलॉजिस्ट आपके डॉक्टर को एक नोट भेजेगा जो आपको कॉल करेगा। इस मामले में, पांच साल में एक दोहराने परीक्षा की सिफारिश की जाएगी। यदि आपकी बृहदान्त्र की तैयारी पर्याप्त नहीं थी या यदि किसी कारण से चित्र अनिर्णायक थे, तो आपका डॉक्टर आपसे अगले चरणों के बारे में बात करेगा।
यदि पॉलीप्स या द्रव्यमान का कोई सबूत है, तो आमतौर पर एक पारंपरिक कोलोनोस्कोपी की सिफारिश की जाती है। यदि इस पर पहले से ही चर्चा नहीं की गई और आपके परीक्षण के दिन का प्रदर्शन किया गया, तो एक या दो सप्ताह के लिए निर्धारित किया जाएगा। यदि यह संभावना है कि एक असामान्यता वास्तव में पेट का कैंसर है, तो अन्य नैदानिक परीक्षण, जैसे कि सीरम मार्कर भी किए जा सकते हैं।
घटना में डायवर्टीकुलैसी का प्रमाण है, आपका डॉक्टर आपसे डायवर्टिकुलर रोग का प्रबंधन करने के तरीके के बारे में बात करेगा। यदि किसी अन्य असामान्यता का उल्लेख किया गया था, तो उन चिंताओं का मूल्यांकन करने के लिए परीक्षणों की सिफारिश की जाएगी।
चूंकि आभासी कोलोनोस्कोपी रेडियोलॉजिस्ट को पेट के अन्य क्षेत्रों को देखने की अनुमति देता है, इसलिए अन्य अंगों में पाए जाने वाले किसी भी असामान्यताओं के आगे मूल्यांकन की भी आवश्यकता हो सकती है।
अन्य बातें
आपके पास अपनी आभासी कॉलोनोस्कोपी की सटीकता और एक पॉलीप या ट्यूमर होने की संभावना के बारे में प्रश्न हो सकते हैं। अपने चिकित्सक से इन चिंताओं का उल्लेख करना और किसी भी आगे के फॉलो-अप के बारे में बात करना महत्वपूर्ण है जिसकी सिफारिश की जा सकती है।
यदि आपको चिंता है, जैसे कि पेट के कैंसर के लक्षण लेकिन एक सामान्य परीक्षण, तो आप दूसरी राय लेने पर विचार कर सकते हैं। यदि आपको पॉलीप्स पाए जाते हैं, तो यह प्रश्न पूछने में भी सहायक है; कुछ, लेकिन सभी नहीं, पॉलीप्स को प्रारंभिक माना जाता है और कैंसर के लिए प्रगति कर सकता है। आपका डॉक्टर आपको पॉलीप्स से संबंधित कैंसर के जोखिम और इस संबंध में आपके परिणामों के बारे में बात कर सकता है।
बहुत से एक शब्द
अन्य कैंसर स्क्रीनिंग परीक्षणों के साथ, अपने वर्चुअल कोलोनोस्कोपी को शेड्यूल करना, तैयारी से गुजरना और परिणामों की प्रतीक्षा करने से चिंता और तनाव हो सकता है। यदि कोई निष्कर्ष असामान्य है तो तनाव को बढ़ाया जा सकता है और अधिक जानने के लिए आपको आगे के परीक्षण के परिणामों की प्रतीक्षा करने की आवश्यकता है।
सौभाग्य से, स्क्रीनिंग कॉलोनोस्कोपियों में अक्सर प्रीस्कुलर पॉलीप्स पाए जाते हैं जब उन्हें हटाया जा सकता है। यहां तक कि जब बृहदान्त्र कैंसर पाया जाता है, तो ये ट्यूमर अक्सर रोग के पहले और बहुत उपचार योग्य चरणों में होते हैं।
दुर्भाग्य से, ऐसे कई लोग हैं जो या तो कोलोनोस्कोपी किए जाने का विरोध करते हैं, और बृहदान्त्र कैंसर संयुक्त राज्य में कैंसर से होने वाली मौतों का तीसरा प्रमुख कारण है। आपके परीक्षण का समय निर्धारण आपके स्वास्थ्य का प्रभार लेने का एक शानदार तरीका है, और तैयारी और प्रक्रिया से गुजरने की अस्थायी असुविधा लंबे समय तक प्रयास के लायक है।






.jpg)