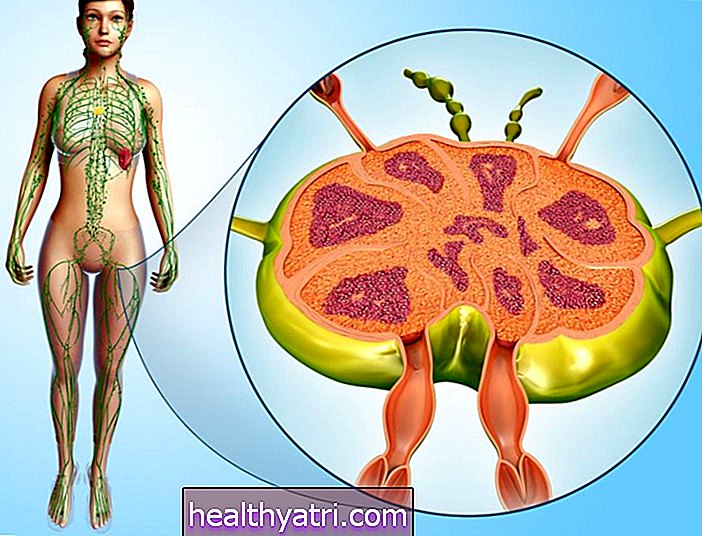
एक मीडियास्टिनोस्कोपी सामान्य संज्ञाहरण के तहत ऑपरेटिंग कमरे में की जाने वाली एक प्रक्रिया है जिसमें एक संकीर्ण गुंजाइश (जिसे मीडियास्टिनोस्कोप कहा जाता है) को छाती की दीवार के माध्यम से डाला जाता है ताकि मीडियास्टाइनम के रूप में जाने वाले फेफड़ों के बीच के क्षेत्र की जांच की जा सके। यह आमतौर पर फेफड़े के कैंसर के चरण को निर्धारित करने में मदद करने के लिए उपयोग किया जाता है, लेकिन इसका उपयोग अन्य प्रकार के कैंसर या उसके भीतर मीडियास्टिनम या अंगों से जुड़े रोगों के निदान या उपचार में मदद करने के लिए भी किया जा सकता है।
ईआर प्रोडक्शंस लिमिटेड / गेटी इमेजेज़टेस्ट का उद्देश्य
1950 के दशक से फेफड़े के रोगों के लिए मीडियास्टिनोस्कोपी का उपयोग किया जाता रहा है। आज, यह आधुनिक इमेजिंग विकल्पों की तुलना में कम अक्सर किया जाता है, जैसे पॉज़िट्रॉन एमिशन टोमोग्राफी (पीईटी) स्कैन और एंडोब्रोनोचियल अल्ट्रासाउंड, क्योंकि वे न केवल कम आक्रामक होते हैं, बल्कि बहुत सटीक होते हैं। उन्होंने कहा कि इस तरह की घटनाओं को रोकने के लिए सरकार की ओर से कोई ठोस कदम नहीं उठाया गया है।
फिर भी, फेफड़ों के कैंसर के निदान और मंचन में अभी भी मीडियास्टिनोस्कोपी का स्थान है। ये वास्तव में, सबसे सामान्य कारणों में प्रक्रिया का प्रदर्शन किया जाता है।
विशेष रूप से, फेफड़ों के कैंसर में तीन उद्देश्यों के लिए मीडियास्टिनोस्कोपी का उपयोग किया जाता है:
- यह निर्धारित करने के लिए कि लिम्फ नोड्स प्राथमिक (मूल) ट्यूमर से प्रभावित हैं या नहीं
- ऊतक के नमूने को निकालकर (कैंसर कोशिकाओं की उपस्थिति की पुष्टि करके और कैंसर के प्रकार की पहचान करके) ट्यूमर का संदेह करने के लिए बायोप्सी
- एक मीडियास्टिनल द्रव्यमान और बढ़े हुए लिम्फ नोड्स को हटाने के लिए
लेकिन फेफड़े का कैंसर एकमात्र ऐसी बीमारी नहीं है जो मीडियास्टीनम को प्रभावित कर सकती है - स्तन और फेफड़ों के बीच की जगह जो हृदय, ग्रासनली, श्वासनली, थाइमस ग्रंथि, थायरॉयड ग्रंथि, रक्त वाहिकाओं और मीडियास्टिनल लिम्फ नोड्स को प्रभावित करती है।
मीडियास्टिनोस्कोपी का उपयोग शरीर के इस हिस्से से जुड़ी अन्य स्थितियों के निदान या उपचार के लिए भी किया जा सकता है, जिसमें शामिल हैं:
- मीडियास्टिनल रक्त वाहिकाओं के एन्यूरिज्म
- सौम्य अल्सर
- इसोफेजियल कैंसर
- हॉजकिन और गैर-हॉजकिन लिंफोमा
- मेसोथेलियोमा
- न्यूरोजेनिक ट्यूमर (एक प्रकार का ट्यूमर जो तंत्रिका कोशिकाओं में विकसित होता है)
- सारकॉइडोसिस
- थायराइड ट्यूमर
- यक्ष्मा
100% की विशिष्टता और 90% से अधिक की संवेदनशीलता के साथ मीडियास्टिनोस्कोपी अत्यधिक सटीक है। इसके विपरीत, एक पीईटी स्कैन में क्रमशः 90% और 86% की विशिष्टता और संवेदनशीलता है, जिससे यह एक अत्यधिक प्रतिस्पर्धी विकल्प है।
कई मामलों में, एक पीईटी स्कैन सर्जरी की आवश्यकता के बिना मीडियास्टीनोस्कोपी के समान कार्य कर सकता है और केवल कोशिकाओं का एक नमूना प्राप्त करने के लिए न्यूनतम इनवेसिव फाइन सुई आकांक्षा (एफएनए) बायोप्सी की आवश्यकता होती है।
एंडोब्रोनचियल अल्ट्रासाउंड और ब्रोन्कोस्कोपी (वायुमार्ग के भीतर बायोप्सी ऊतक के लिए प्रयुक्त) का संयोजन भी एक मीडियास्टिनोस्कोपी की आवश्यकता को प्रतिस्थापित कर सकता है।
जोखिम और मतभेद
किसी भी सर्जिकल प्रक्रिया के साथ, मीडियास्टिनोस्कोपी के साथ जुड़े जोखिम हैं।
हालांकि असामान्य, मीडियास्टिनोस्कोपी कारण बन सकता है:
- संज्ञाहरण के लिए प्रतिकूल प्रतिक्रिया
- रक्त वाहिका या फेफड़े की वेध
- नाल की चोट
- न्यूमोनिया
- न्यूमोथोरैक्स (ढह गया फेफड़ा)
- पश्चात रक्तस्राव
- सर्जिकल संक्रमण के बाद
- फुफ्फुसीय अंतःशल्यता
- स्ट्रोक (यदि दाहिने हाथ और सिर और गर्दन को रक्त की आपूर्ति करने वाली सहज धमनी का संपीड़न हो)
ऐसी परिस्थितियां हैं जिनमें इन और अन्य जटिलताओं के बढ़ते जोखिम के कारण मीडियास्टिनोस्कोपी को contraindicated है। इस तरह के मतभेदों में शामिल हैं:
- अयोग्य ट्यूमर
- आरोही महाधमनी धमनीविस्फार
- अत्यधिक धोखाधड़ी या दुर्बलता
- पिछला आवर्तक लारेंजियल तंत्रिका चोट
- पिछला मीडियास्टिनोस्कोपी (स्कारिंग से संभावित जटिलताओं के कारण)
हालांकि पूरी तरह से contraindicated नहीं है, मीडियास्टीनोस्कोपी को आदर्श रूप से बेहतर वेना कावा (एसवीसी) सिंड्रोम वाले लोगों या उन लोगों से बचा जाना चाहिए जिनके पास व्यापक छाती विकिरण है।
पीईटी स्कैन आमतौर पर एक विकल्प के रूप में इस्तेमाल किया जा सकता है अगर मीडियास्टिनोस्कोपी संभव नहीं है।
टेस्ट से पहले
प्रक्रिया का आदेश देने से पहले, आपका डॉक्टर आपके साथ मीडियास्टिनोस्कोपी से जुड़े जोखिमों के बारे में बात करेगा और परीक्षण करने से उन्हें क्या सीखने की उम्मीद है। डॉक्टर आपके मेडिकल इतिहास की भी समीक्षा करेंगे और यह सुनिश्चित करने के लिए एक शारीरिक परीक्षा करेंगे कि प्रक्रिया के लिए कोई मतभेद नहीं हैं।
यदि आपके पास एक स्वचालित प्रत्यारोपण दिल डिफाइब्रिलेटर है, तो अस्पतालों को आमतौर पर मीडियास्टिनोस्कोपी करने से पहले आपको अपने हृदय रोग विशेषज्ञ से एक मंजूरी पत्र प्राप्त करने की आवश्यकता होगी।
उतने सवाल पूछने में संकोच न करें, जितना आपको एक सूचित विकल्प बनाने की आवश्यकता है। यदि मीडियास्टिनोस्कोपी की सिफारिश की जाती है, तो पूछें कि क्या अन्य कम आक्रामक प्रक्रियाएं संभव हो सकती हैं और यदि नहीं, तो क्यों।
समय
पूर्व-परीक्षा और पुनर्प्राप्ति समय शामिल नहीं है, एक मीडियास्टिनोस्कोपी आमतौर पर 60 से 75 मिनट में पूरा किया जा सकता है। आम तौर पर सामान्य संज्ञाहरण से जागने में 45 से 60 मिनट लगते हैं और इससे पहले कि आप उठ सकें और कपड़े पहन सकें।
भले ही मीडियास्टिनोस्कोपी आमतौर पर एक आउट पेशेंट प्रक्रिया के रूप में किया जाता है, आपको प्रक्रिया के लिए पूरे दिन को साफ़ करने की आवश्यकता होगी और साथ ही वसूली के लिए कुछ दिन और चाहिए।
स्थान
एक मीडियास्टिनोस्कोपी एक अस्पताल में एक ऑपरेटिंग कमरे में किया जाता है।
क्या पहने
जैसा कि आपसे कहा जाएगा कि आप इसे उतार दें और अस्पताल का गाउन पहन लें, कुछ ऐसा आरामदायक पहनें जिसे आप आसानी से निकाल सकें और वापस रख सकें। घर पर गहने, हेयरपीस या कोई गैर-जरूरी सामान छोड़ दें।
अस्पताल में आपके द्वारा लाई गई किसी भी चीज़ की सुरक्षा के लिए एक बंद या सुरक्षित भंडारण क्षेत्र प्रदान किया जाएगा।
खाद्य और पेय
आपको प्रक्रिया से पहले आधी रात के बाद गम या कैंडी सहित कुछ भी खाने से रोकने के लिए कहा जाएगा। अस्पताल पहुंचने से दो घंटे पहले तक, आपको कुल 12 तरल पानी पीने की अनुमति है। उसके बाद, आप पानी सहित कुछ भी नहीं खा या पी सकते हैं।
आपका डॉक्टर आपको कुछ दवाओं को रोकने की सलाह भी देगा जो रक्त के थक्के के साथ हस्तक्षेप कर सकती हैं और अत्यधिक रक्तस्राव को जन्म दे सकती हैं। आपको प्रक्रिया से पहले कई दिनों तक निम्नलिखित दवाओं को बंद करना होगा:
- दस दिन पहले से विटामिन ई लेना बंद कर दें।
- सात दिन पहले, एस्पिरिन और किसी भी हर्बल उपचार को लेना बंद कर दें, जिसमें इचिनेशिया, एफेड्रा, लहसुन, अदरक, जिन्कगो, जिनसेंग, ग्रीन टी, कावा, देखा पामेटो, सेंट जॉन पौधा और वेलेरियन शामिल हैं।
- पांच दिन पहले, कौमेडिन (वारफारिन), प्लाविक्स (क्लोपिडोग्रेल) और ज़ेराल्टो (रिवेरोक्सन) जैसे एंटीकोआगुलंट्स (ब्लड थिनर) लेना बंद कर दें।
- दो दिन पहले, एलेवे (नेप्रोक्सन) और एडविल या मोट्रिन (इबुप्रोफेन) जैसे नॉनस्टेरॉइडल एंटी-इंफ्लेमेटरी ड्रग्स (एनएसएआईडी) लेना बंद कर दें।
यदि आप इंसुलिन या मधुमेह की दवा लेते हैं, तो अपने डॉक्टर को बताएं। प्रक्रिया की सुबह खुराक को समायोजित करने की आवश्यकता हो सकती है।
लागत और बीमा
सर्जिकल प्रक्रिया के रूप में, एक मीडियास्टिनोस्कोपी महंगा है। आपके स्थान और आपके द्वारा उपयोग किए जाने वाले अस्पताल के आधार पर, लागत आसानी से $ 20,000 से अधिक हो सकती है।
यदि आपके पास स्वास्थ्य बीमा है और प्रक्रिया चिकित्सकीय रूप से इंगित की जाती है, तो आपके वाहक को मीडियास्टिनोस्कोपी के कुछ खर्चों को कवर करना चाहिए। अपने आउट-ऑफ-पॉकेट खर्चों का अनुमान लगाने के लिए, अपनी कटौती से मिलने से पहले और बाद में अपनी पॉलिसी में कोपे या सिक्के की शर्तों को देखें।
इसके अलावा, अपनी जेब से अधिकतम जांचें। यह सबसे अधिक है जिसे आपको पॉलिसी वर्ष के लिए जेब से चुकाना पड़ता है, जिसके बाद सभी स्वीकृत उपचार 100% कवर होते हैं।
एक मीडियास्टिनोस्कोपी को लगभग हमेशा आपके बीमाकर्ता से पूर्व प्राधिकरण की आवश्यकता होती है। सुनिश्चित करें कि प्रक्रिया के साथ आगे बढ़ने से पहले अनुमोदन प्राप्त किया गया है। यदि ऐसा नहीं है, तो अपने सर्जन से तुरंत अपने बीमाकर्ता से संपर्क करने के लिए कहें। यदि अनुमोदन प्राप्त नहीं होता है, तो आपको संभवतः पूर्ण बिल का भुगतान करने का सामना करना पड़ सकता है।
लागत को और कम करने के लिए, केवल इन-नेटवर्क प्रदाताओं का उपयोग करें। ये डॉक्टर और सुविधाएं हैं जो पूर्व निर्धारित शुल्क पर सेवाएं प्रदान करने के लिए आपकी बीमा कंपनी के साथ अनुबंधित हैं। सुनिश्चित करें कि पूरी टीम एक नेटवर्क-नेटवर्क है, जिसमें अस्पताल और एनेस्थिसियोलॉजिस्ट शामिल हैं, जिनमें से प्रत्येक व्यक्तिगत रूप से बिल करते हैं।
क्या लाये
अपने बीमा कार्ड, ड्राइविंग लाइसेंस या पहचान के अन्य आधिकारिक रूप, और यदि आवश्यक हो, तो भुगतान का एक अनुमोदित फॉर्म अवश्य लाएं। (अधिकांश अस्पताल, सर्जन और एनेस्थिसियोलॉजिस्ट सीधे बिल देंगे।)
आपको घर चलाने के लिए किसी दोस्त या परिवार के सदस्य की व्यवस्था करनी होगी। अस्पताल अपने सहमति रूपों में निर्दिष्ट करेंगे जो आप सहमत हैंनहींसामान्य संज्ञाहरण से गुजरने के बाद अपने आप को घर चलाने के लिए।
जांच के दौरान
आगमन पर, आपको अपनी बीमा और व्यक्तिगत जानकारी की पुष्टि करने के लिए कहा जाएगा और एक सहमति पत्र पर हस्ताक्षर किया जाएगा जिसमें कहा गया है कि आप समझते हैं कि इस प्रक्रिया का उपयोग किस लिए किया जाता है और इसमें शामिल जोखिम हैं। आपके द्वारा ली जाने वाली किसी भी दवा और हाल की या पिछली बीमारियों या सर्जिकल प्रक्रियाओं के बारे में विस्तार से बताने के लिए आपको एक चिकित्सा प्रश्नावली प्रदान की जाएगी।
इन रूपों को पूरा करने के लिए अपनी निर्धारित नियुक्ति से पहले 30 मिनट के बाद आने की कोशिश करें।
या तो एक कार्डियोथोरेसिक सर्जन या सामान्य सर्जन एक मीडियास्टिनोस्कोपी कर सकते हैं। एक एनेस्थेसियोलॉजिस्ट और ऑपरेटिंग रूम सपोर्ट स्टाफ भी हाथ पर होगा।
पूर्व टेस्ट
एक बार जब आवश्यक दस्तावेज भर दिए जाते हैं, तो आपको एक चेंजिंग रूम में ले जाया जाएगा और अस्पताल के गाउन को बदलने की पेशकश की जाएगी। आपको चप्पल मोजे प्रदान किए जा सकते हैं या अपने खुद के मोजे रखने की अनुमति दी जा सकती है। आपको किसी भी पियर्सिंग, संपर्क, आईवियर, डेन्चर या हियरिंग एड्स को हटा देना चाहिए और उन्हें निर्धारित सुरक्षित क्षेत्र में स्टोर करना चाहिए।
इसके बाद आपको एक प्रीऑपरेटिव रूम या क्यूबिकल में ले जाया जाएगा, जिसमें आपका ब्लड प्रेशर, पल्स, तापमान और वजन एक नर्स द्वारा लिया और रिकॉर्ड किया जाएगा। नर्स को यह भी पुष्टि करने की आवश्यकता होगी कि आपने खाया नहीं है, अनुरोधित दवाओं को लेना बंद कर दिया है, और कोई लक्षण नहीं हैं जो प्रक्रिया को contraindicated कर सकते हैं। सांस की तकलीफ और घरघराहट जैसे श्वसन लक्षणों पर विशेष ध्यान दिया जाता है।
एक एनेस्थेसियोलॉजिस्ट यह सत्यापित करने के लिए भी आएगा कि क्या आपके पास कोई दवा एलर्जी है या अतीत में किसी भी प्रकार के संज्ञाहरण के प्रतिकूल प्रतिक्रिया हुई है। एनेस्थेसियोलॉजिस्ट के साथ कोई भी प्रश्न पूछना या कोई भी चिंता साझा करना सुनिश्चित करें। आप सर्जन को पहले से देख सकते हैं, हालांकि यह अधिक संभावना है कि आप ऑपरेटिंग रूम में प्रवेश करने के बाद ऐसा करेंगे।
एक अंतःशिरा (IV) लाइन को आपके हाथ में एक नस में डाला जाएगा और आपके दिल की दर पर नज़र रखने के लिए इस्तेमाल होने वाली इलेक्ट्रोकार्डियोग्राम (ECG) मशीन से जुड़ने के लिए आपके सीने पर रखी गई जांच की जाएगी। फिर आप ऑपरेटिंग कमरे में पहिएदार हो जाएंगे।
प्रक्रिया के दौरान
एक बार ऑपरेटिंग कमरे में, आपको एक ऑपरेटिंग टेबल पर स्थानांतरित किया जाएगा और ईसीजी मशीन से जोड़ा जाएगा। आपके रक्त ऑक्सीजन का स्तर एक पल्स ऑक्सीमीटर से मापा जाएगा जो आपकी उंगली पर टिक जाता है।
सामान्य संज्ञाहरण में आमतौर पर साँस और IV एजेंट दोनों शामिल होते हैं। एक बार जब संज्ञाहरण को आईवी लाइन में इंजेक्ट किया जाता है और आप सो रहे होते हैं, तो आपको इंटुबैट किया जाएगा। इंटुबैषेण में ऑक्सीजन और दवा देने के लिए वायुमार्ग को खुला रखने के लिए आपके मुंह और श्वासनली में एक ट्यूब सम्मिलित करना शामिल है। ऑपरेशन के दौरान अचानक आंदोलनों को रोकने के लिए एक मांसपेशी रिलैक्सेंट भी इंजेक्ट किया जाएगा।
ज्यादातर मामलों में, मीडियास्टीनोस्कोपी का प्रदर्शन तब किया जाता है जब आप एक लापरवाह स्थिति में होते हैं (आपकी पीठ पर फ्लैट झूठ बोलना)। यदि एक मीडियास्टिनल द्रव्यमान सपाट होने पर वायुमार्ग को संकुचित करता है, तो श्वसन संकट को रोकने के लिए ऑपरेटिंग टेबल को झुकाया जा सकता है।
सर्जन तब उरोस्थि (ब्रेस्टबोन) के ठीक ऊपर एक छोटा चीरा लगाएगा और उद्घाटन के माध्यम से मीडियास्टिनोस्कोप पेश करेगा। यह एक लंबी, पतली, लचीली ट्यूब होती है जिसमें फाइबरटॉपिक लाइट केबल होती है।
द्रव्यमान या बढ़े हुए लिम्फ नोड्स की जांच के अलावा, सर्जन एक ही उद्घाटन के माध्यम से एक संकीर्ण बायोप्सी संदंश डालकर ऊतक के नमूने भी प्राप्त कर सकता है।
मीडियास्टिनोस्कोप को हटाने के बाद, चीरा को बंद करने के लिए कुछ टांके या चिपकने वाली स्ट्रिप्स लागू की जाएंगी। घाव को ढंकने के लिए एक छोटी-सी जालीदार ड्रेसिंग रखी जाएगी। एनेस्थेसियोलॉजिस्ट सांस की नली को हटा देगा, इससे पहले कि आप पोस्ट-एनेस्थेसिया केयर यूनिट (पीएसीयू) में पहिए लगाए जाएं।
टेस्ट के बाद
जब आप पीएसीयू में जागते हैं, तो आप कुछ समय के लिए एनेस्थेसिया से भीग जाएंगे। चीरे से आपको कुछ असुविधा हो सकती है, और घबराहट और इंटुबैषेण से हल्के गले में खराश का अनुभव करना असामान्य नहीं है।
आपको एक पतली ट्यूब के माध्यम से भी ऑक्सीजन प्रदान की जा सकती है जो नाक के नीचे प्रवेश करती है जिसे नाक प्रवेशनी कहा जाता है। खाना-पीना भी दिया जाएगा।
यह सुनिश्चित करने के लिए कि आपके फेफड़े अशक्त हैं और ढह नहीं गए हैं, सर्जरी के बाद एक छाती का एक्स-रे लिया जाएगा। मोबाइल चेस्ट एक्स-रे मशीनों का उपयोग अब कई अस्पतालों में किया जाता है, ताकि आपको चक्कर न लगाना पड़े। एक अलग रेडियोलॉजी इकाई।
जब तक आपके महत्वपूर्ण संकेत सामान्य नहीं हो जाते, तब तक नर्सिंग स्टाफ आपकी निगरानी में रहेगा। आपको केवल तब जारी किया जाएगा जब छाती का एक्स-रे स्पष्ट हो और कर्मचारियों को यकीन हो कि आपके पास सुरक्षित घर लौटने का मतलब है, क्योंकि एनेस्थीसिया का प्रभाव कई घंटों तक रह सकता है।
साइड इफेक्ट्स का प्रबंधन
एक बार घर पर, आपको इसे आसान बनाने और नुकसान से बचने के लिए कहा जाएगा:
- पांच से 10 पाउंड से अधिक नहीं उठाना
- कड़ी गतिविधि को सीमित करना
- अपने चिकित्सक द्वारा निर्देशित दर्द की दवा, जैसे कि टायलेनोल (एसिटामिनोफेन) लेना
- काम पर लौटना और कार चलाना तभी जब आपका डॉक्टर कहता है कि यह ठीक है
यदि आप एक तेज बुखार, ठंड लगना, और / या लालिमा, सूजन, दर्द, या घाव से जल निकासी का विकास करते हैं, तो तुरंत अपने डॉक्टर को बुलाएं। असामान्य होने पर, सर्जिकल पश्चात संक्रमण हो सकता है।
911 पर कब कॉल करें
911 पर कॉल करें या यदि आपको अनुभव हो तो आपातकालीन देखभाल लें:
- सांस की तकलीफ
- तेज या अनियमित दिल की धड़कन
- खूनी खाँसी
- एकतरफा मांसपेशियों की कमजोरी
- अचानक धुंधली दृष्टि
- होंठ या उंगलियों का नीला मलिनकिरण
- साँस लेते समय तेज दर्द
ये एक स्ट्रोक या फुफ्फुसीय अन्त: शल्यता के संकेत हो सकते हैं, दोनों संभावित रूप से जीवन के लिए खतरा हैं।
परिणाम की व्याख्या
एक मीडियास्टिनोस्कोपी के बाद, आपका डॉक्टर परिणामों पर चर्चा करने के लिए एक नियुक्ति स्थापित करेगा। यदि आपकी प्रक्रिया के दौरान बायोप्सी ली गई थी, तो आमतौर पर लैब को रिपोर्ट वापस करने में पांच से सात दिन लगते हैं।
फेफड़ों के कैंसर के साथ, आपके मीडियास्टिनोस्कोपी का परिणाम या तो यह निर्धारित कर सकता है कि आपको कैंसर है या आपके कैंसर के चरण को निर्धारित करने में महत्वपूर्ण जानकारी प्रदान करता है।
यदि परीक्षण का उद्देश्य संदिग्ध निष्कर्षों की जांच करना था, तो रिपोर्ट किसी भी बड़े पैमाने पर या बढ़े हुए लिम्फ नोड्स के बारे में विवरण प्रस्तुत करेगी। प्राथमिक निष्कर्षों को आमतौर पर या तो वर्गीकृत किया जाता है:
- नकारात्मक, अर्थात बायोप्सी में कोई असामान्य कोशिकाएं नहीं मिलीं
- सकारात्मक, जिसका अर्थ है कि असामान्य कोशिकाएं पाई गईं
यह याद रखना महत्वपूर्ण है कि सभी असामान्य कोशिकाएं कैंसर नहीं हैं। असामान्यता के अन्य कारण हो सकते हैं जिनका निदान नहीं किया गया है, जैसे कि सारकॉइडोसिस या तपेदिक। यदि कैंसर कोशिकाएं पाई जाती हैं, तो लैब रिपोर्ट ऐसा कहेगी।
यदि परीक्षण का उद्देश्य कैंसर को चरणबद्ध करना था, तो रिपोर्ट में विस्तार होगा कि क्या कोई कैंसर कोशिकाएं लिम्फ नोड्स और / या प्राथमिक ट्यूमर की विशेषता में पाई गई थीं।
लैब पैथोलॉजिस्ट ट्यूमर को 1 से 4 तक ग्रेड करने में सक्षम हो सकता है, जो यह अनुमान लगाने में मदद करता है कि कोशिकाओं की विशेषताओं के आधार पर कैंसर धीरे-धीरे या आक्रामक रूप से कैसे फैल जाएगा।
यदि आपको समझ में नहीं आता है कि आपके लिए निष्कर्ष क्या है, तो अपने डॉक्टर से पूछें।
जाँच करना
यदि आपको फेफड़े का कैंसर है, तो आपको आगे के परीक्षण के लिए एक या एक से अधिक कैंसर विशेषज्ञों को भेजा जा सकता है, जिसमें एक मेडिकल ऑन्कोलॉजिस्ट, विकिरण ऑन्कोलॉजिस्ट या सर्जिकल ऑन्कोलॉजिस्ट शामिल हैं।
अन्य मूल्यांकन की आवश्यकता हो सकती है, जिसमें यह पता लगाने के लिए पीईटी / सीटी स्कैन शामिल है कि क्या फेफड़े का कैंसर शरीर के दूर के हिस्सों में फैल गया है (मेटास्टासाइज्ड)। यह और अन्य परीक्षण आपके लिए सर्वोत्तम उपचार योजना विकसित करने के लिए आवश्यक जानकारी प्रदान कर सकते हैं।
संभावित उपचारों में अधिक सर्जरी, कीमोथेरेपी, विकिरण चिकित्सा, इम्यूनोथेरेपी और लक्षित चिकित्सा शामिल हैं।
बहुत से एक शब्द
मीडियास्टिनोस्कोपी कैंसर का पता लगाने और मंचन करने में एक महत्वपूर्ण उपकरण है, लेकिन आखिरकार आपके पास जोखिम है जिसे आपको गंभीरता से विचार करने की आवश्यकता है। अंत में, मीडियास्टिनोस्कोपी में सर्जरी शामिल है, चाहे वह "मामूली" क्यों न हो।
यदि आपके डॉक्टर ने मीडियास्टिनोस्कोपी की सिफारिश की है, तो संभावित विकल्पों के बारे में बात करें। इस परीक्षण के अच्छे कारण हो सकते हैं, लेकिन कम जोखिम वाले विकल्पों की बढ़ी हुई सटीकता अक्सर उन्हें कुछ लोगों के लिए समान रूप से व्यवहार्य बनाती है।