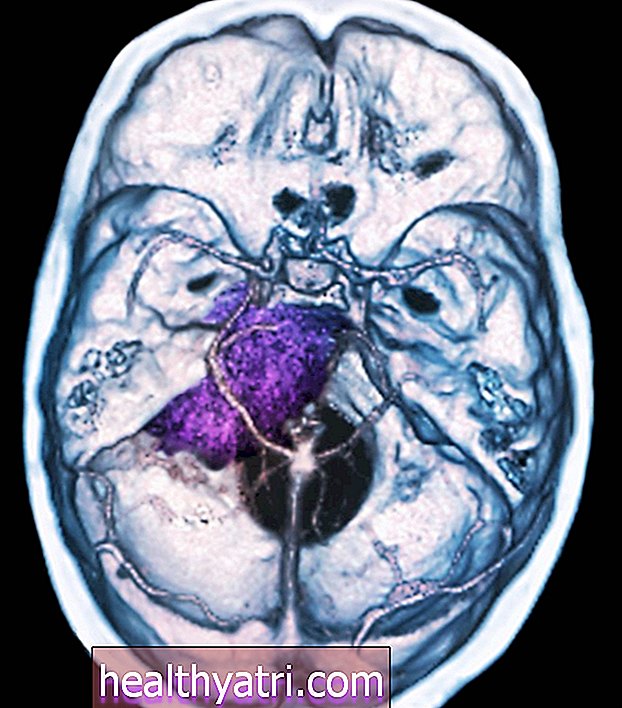
डिफ्यूज़ इन्टिरिनिक पोंटीन ग्लियोमा (DIPG) एक दुर्लभ, आक्रामक और जानलेवा प्रकार का मस्तिष्क कैंसर है जो मुख्य रूप से 10 वर्ष से कम उम्र के बच्चों को प्रभावित करता है। डीआईपीजी प्रकृति में फैलाना है, जिसका अर्थ है कि ट्यूमर अच्छी तरह से निहित नहीं है और इसे लेता है स्वस्थ मस्तिष्क के ऊतकों पर।
फैटमेकेरा / ई + / गेटी इमेजेज
ब्रेनस्टेम में ट्यूमर बढ़ता है, जो गर्दन के पीछे बैठता है जहां सिर रीढ़ की हड्डी से मिलता है। यह glial cells से बना है। ये कोशिकाएं मस्तिष्क के अन्य पदार्थों, विशेष रूप से न्यूरॉन्स के चारों ओर एक प्रकार की ढाल के रूप में कार्य करती हैं, जो मस्तिष्क से शरीर के सभी भागों में संकेतों को प्रसारित करती हैं।
डीआईपीजी के साथ, ग्लियाल कोशिकाएं नियंत्रण से बाहर हो जाती हैं, अंततः मस्तिष्क को निचोड़ने और नुकसान पहुंचाती हैं। यह मस्तिष्क क्षति गंभीर और जीवन-धमकाने वाले परिणामों का कारण बनता है।
DIPG कितना दुर्लभ है?
केवल 200 से 300 नए DIPG मामलों का निदान हर साल यू.एस. में किया जाता है। यह अक्सर 6 और 9 वर्ष की आयु के बीच होता है और लड़कियों की तुलना में लड़कों में थोड़ा अधिक सामान्य होता है। जबकि दुर्लभ, DIPG भी घातक है। डीआईपीजी के साथ कई लोग एक वर्ष से कम समय तक जीवित रहते हैं। निदान के दो वर्षों के भीतर नब्बे प्रतिशत की मृत्यु हो जाएगी।
DIPG लक्षण
DIPG एक तेजी से बढ़ता ट्यूमर है, जिसमें लक्षण आमतौर पर अचानक प्रकट होते हैं और नाटकीय रूप से जल्दी खराब हो जाते हैं। ये ट्यूमर ब्रेनस्टेम के एक क्षेत्र में होते हैं, जिसे पॉन्स कहा जाता है, जो शरीर के कई आवश्यक कार्यों के लिए जिम्मेदार होता है, जैसे कि श्वास, रक्तचाप और नेत्र गति। आम DIPG लक्षणों में शामिल हैं:
- दोहरी या धुंधली दृष्टि। यह पहले लक्षणों में से एक है। कुछ मामलों में, आँखें अलग-अलग दिशाओं में देख सकती हैं या पार हो सकती हैं (जिसे स्ट्रैबिस्मस कहा जाता है)।
- चलने, संतुलन बनाए रखने और समन्वय के साथ समस्याएं। माता-पिता अपने बच्चों में झटकेदार गतिविधियों या शरीर के एक तरफ कमजोरी को नोटिस कर सकते हैं।
- चबाने और निगलने में कठिनाई। कुछ बच्चे डूब सकते हैं।
- मतली और उल्टी जैसे पाचन मुद्दे। ये हाइड्रोसिफ़लस के कारण हो सकते हैं, जो तरल पदार्थ का निर्माण होता है जो मस्तिष्क पर खतरनाक दबाव डालता है।
- सिरदर्द, विशेष रूप से सुबह में। ये उल्टी के बाद दूर जाते हैं।
- चेहरे की मांसपेशियां, जो रुक जाती हैं और शिथिल हो जाती हैं, जिससे चेहरा चमक जाता है। चेहरे का पक्षाघात और droopy पलकें भी आम हैं।
रोग प्रगति और जीवन का अंत
डीआईपीजी के लक्षण हफ्तों से लेकर महीनों तक जीवन के अंत तक अक्षम कर सकते हैं। जीवन के अंतिम तीन महीनों में कुछ सबसे आम लक्षण हैं:
- सांस लेने में समस्या
- चलने में समस्या
- निगलने में कठिनाई
- बात करने में परेशानी
DIPG और जीवन का अंत
शोध से पता चलता है कि जीवन के अंतिम तीन महीनों में डीआईपीजी के अनुभव वाले शीर्ष पांच लक्षण बच्चों को आगे बढ़ने में समस्या है (एक अध्ययन में, 100% बच्चों ने यह अनुभव किया है), निगलने में कठिनाई, बात करने में कठिनाई, थकान और दृष्टि संबंधी समस्याएं।
एक अध्ययन में सत्रह प्रतिशत बच्चों को वेंटिलेटर पर रखा गया था ताकि वे सांस ले सकें, और लगभग आधे अध्ययन प्रतिभागियों ने दर्द और आंदोलन के लिए दवाएं प्राप्त कीं।
समय बीतने के साथ ये समस्याएं उत्तरोत्तर बदतर होती जाती हैं। जीवन के अंतिम दिनों में, डीआईपीजी वाले बच्चों को सांस लेने और चेतना के साथ समस्याएं बढ़ जाती हैं।
का कारण बनता है
वैज्ञानिकों को पता है कि डीआईपीजी तब होता है जब कोशिका विभाजन और प्रजनन (कोशिका उत्परिवर्तन) के साथ कुछ गलत होता है, लेकिन कोई नहीं जानता कि क्यों। अन्य कैंसरों के विपरीत, DIPG परिवारों में नहीं चलता है और ऐसा नहीं लगता कि यह पर्यावरणीय कारकों जैसे रसायनों या प्रदूषकों के संपर्क में आने के कारण होता है।
क्योंकि DIPG इतना दुर्लभ है, इसके बारे में बहुत कुछ ज्ञात नहीं है। लेकिन हालिया शोध से पता चलता है कि 80% डीआईपीजी ट्यूमर में प्रोटीन में हिस्टोन एच 3 नामक प्रोटीन के लिए उत्परिवर्तन होता है। हिस्टोन ऐसे प्रोटीन होते हैं जो डीएनए को एक गुणसूत्र के चारों ओर लपेटते हैं और एक कोशिका के नाभिक में फिट होते हैं।
ACVR1 नामक जीन में उत्परिवर्तन के 25% DIPG मामलों के बारे में अन्य शोध लिंक करते हैं। प्रारंभिक बचपन मस्तिष्क के विकास के लिए एक प्रमुख समय है और इसलिए, इन उत्परिवर्तन होने के लिए। यह समझाने में मदद कर सकता है कि डीआईपीजी छोटे बच्चों को इतनी असमानता से क्यों प्रभावित करता है।
निदान
डीआईपीजी का निदान करने के लिए एक चिकित्सक जो पहली चीज करेगा वह एक चिकित्सा इतिहास लेगा और एक शारीरिक परीक्षा करेगा। आपके बच्चे का स्वास्थ्य सेवा प्रदाता आपसे उन लक्षणों के बारे में पूछेगा, जो आपके बच्चे को अनुभव हो रहे हैं और हथियार और पैरों में संतुलन और कमजोरी को देखते हुए, न्यूरोलॉजिकल परीक्षण करते हैं।
वे एक बाबिन्स्की रिफ्लेक्स टेस्ट का उपयोग करते हुए रिफ्लेक्सिस को भी देख सकते हैं, जिसमें पैर के तल पर एक क्षेत्र को स्ट्रोक किया जाता है। शिशुओं ने अपने बड़े पैर के अंगूठे को ऊपर की ओर लाकर उत्तेजना को जवाब दिया और अपने पैर की उंगलियों को अलग कर दिया। लेकिन पलटा 2 से अधिक बच्चों में सामान्य नहीं है और मस्तिष्क या रीढ़ की हड्डी को नुकसान पहुंचा सकता है।
डीआईपीजी का निदान इमेजिंग परीक्षणों के साथ भी किया जाता है। एक स्वास्थ्य सेवा प्रदाता आदेश दे सकता है:
- कम्प्यूटरीकृत टोमोग्राफी स्कैन (सीटी या कैट स्कैन): यह मस्तिष्क की दोनों क्षैतिज और ऊर्ध्वाधर छवियां प्रदान करता है। यह एक्स-रे की तुलना में अधिक विस्तृत छवि प्रदान करता है।
- चुंबकीय अनुनाद इमेजिंग (एमआरआई): यह मस्तिष्क को देखने के लिए रेडियो आवृत्तियों का उपयोग करता है और ट्यूमर, सूजन, और सामान्य ऊतक के बीच अंतर कर सकता है।
- चुंबकीय अनुनाद स्पेक्ट्रोस्कोपी (MRS): यह ट्यूमर के चारों ओर ऊतक के रासायनिक श्रृंगार को मापता है। यह यह भी पहचान सकता है कि ट्यूमर ग्लियाल कोशिकाओं से बना है या कुछ अलग है।
बायोप्सी
शायद ही कभी एक एमआरआई या अन्य नैदानिक परीक्षण अनिर्णायक होता है। लेकिन अगर यह है, तो आपके बच्चे के डॉक्टर एक निश्चित निदान करने के लिए बायोप्सी की सिफारिश कर सकते हैं - विशेष रूप से एक स्टीरियोटैक्टिक ब्रेनस्टेम बायोप्सी -।
एक स्टीरियोटैक्टिक ब्रेनस्टेम बायोप्सी कंप्यूटर के साथ-साथ एक सीटी स्कैन या एमआरआई का उपयोग करता है और जिसे फिडुकियल मार्कर के रूप में जाना जाता है, या खोपड़ी पर रखी गई छोटी धातु की वस्तुओं, ट्यूमर को अधिक सटीक रूप से इंगित करने और नमूना लेने के लिए।
ऊतक के बिट्स की जांच करने से वैज्ञानिकों को अधिक व्यक्तिगत और लक्षित उपचार विकसित करने में मदद मिल सकती है। यह ट्यूमर को I से IV तक "ग्रेड" भी कर सकता है। ग्रेड I ट्यूमर में ऊतक होता है जो सामान्य के करीब होता है। ग्रेड III या IV का अर्थ है कि ट्यूमर आक्रामक है।
इलाज
यह ध्यान रखना महत्वपूर्ण है कि डीआईपीजी का कोई इलाज नहीं है, और अन्य प्रकार के ट्यूमर के इलाज के लिए उपयोग किए जाने वाले उपचार अक्सर प्रभावी नहीं होते हैं।
इस तथ्य को देखते हुए कि डीआईपीजी एक ठोस द्रव्यमान का उत्पादन नहीं करता है, लेकिन इसके बजाय रंज के तंत्रिका तंतुओं में रेंगता है, मानक न्यूरोसर्जरी एक व्यवहार्य विकल्प नहीं है। मस्तिष्क का नाजुक क्षेत्र जिसमें ये ट्यूमर भी पाए जाते हैं। सर्जरी समस्याग्रस्त।
कीमोथेरेपी या तो एक अच्छा विकल्प नहीं है, मुख्य रूप से क्योंकि इस्तेमाल की जाने वाली दवाएं ट्यूमर पर रक्त-मस्तिष्क की बाधा को पर्याप्त मात्रा में पार नहीं कर सकती हैं।
डीआईपीजी ट्यूमर का इलाज करने के लिए, डॉक्टर ज्यादातर विकिरण चिकित्सा पर भरोसा करते हैं, जो कैंसर कोशिकाओं को नुकसान पहुंचाने के लिए विशेष उच्च-ऊर्जा एक्स-रे का उपयोग करते हैं ताकि वे विभाजित या मरना बंद कर दें। यह आमतौर पर 3 वर्ष से अधिक उम्र के बच्चों में उपयोग किया जाता है। सप्ताह में पांच दिन लगभग छह सप्ताह तक दिया जाता है।
यह लगभग 80% मामलों में लक्षणों में सुधार करता है और जीवन को दो से तीन महीने तक लम्बा कर सकता है। जो बच्चे बहुत छोटे या बहुत बीमार हैं, वे अभी भी झूठ बोल रहे हैं, जबकि यह प्रशासित है कि उन्हें विकिरण प्राप्त करने के लिए संज्ञाहरण से गुजरना होगा। जब ट्यूमर वापस बढ़ता है, तो जीवन को बढ़ाने और लक्षणों को कम करने के लिए अधिक विकिरण दिया जा सकता है।
प्रशामक और धर्मशाला देखभाल
जैसे-जैसे जीवन का अंत होता है, कई परिवार कठिन मुद्दों से जूझने में मदद करने के लिए उपशामक या धर्मशाला की देखभाल करते हैं और अपने बच्चों को जीवन का सबसे आरामदायक अंत अनुभव देते हैं। एक उपशामक या धर्मशाला देखभाल टीम आपको यह तय करने में मदद कर सकती है कि आपके बच्चे को क्या उपाय करना है:
- खाना-पीना बंद कर देता है
- भटकाव हो जाता है
- सांस लेने में तकलीफ है
- बेवजह नींद और बेपरवाह बन जाता है
किसी भी माता-पिता के लिए साक्षी जीवन के ये सभी लक्षण बेहद कठिन हैं। एक धर्मशाला देखभाल टीम आपको यह बता सकती है कि आपको क्या उम्मीद है, आपको बताएंगे कि क्या आपका बच्चा दर्द या परेशानी महसूस कर रहा है, और आपको सलाह देता है कि इसमें शामिल होने के लिए क्या आराम के उपाय करें।
उन्नत औषध अनुसंधान
40 वर्षों से, DIPG उपचारों में बहुत कम प्रगति हुई है। लेकिन अब कुछ प्रगति की जा रही है। अधिक परीक्षण और परीक्षणों की आवश्यकता है, लेकिन कुछ आशाजनक अग्रिमों में शामिल हैं:
- नए विकिरण उपचार: प्रोटॉन बीम विकिरण (PRT) उच्च-ऊर्जा किरणों का उपयोग करता है जो आस-पास के ऊतक को बख्शते हुए अधिक सटीक रूप से ट्यूमर को लक्षित करते हैं। नकारात्मक पक्ष: इस देश में बहुत कम केंद्र इस प्रकार के विकिरण का उपयोग करते हैं।
- बेहतर दवा-वितरण के तरीके: संवहन बढ़ाया वितरण (CED) एक कैथेटर (एक लचीली, खोखली ट्यूब) का उपयोग करता है ताकि ट्यूमर को सीधे दवा पहुंचाई जा सके। इंट्रा-धमनी कीमोथेरेपी एक ही रेखा के साथ काम करती है: एक छोटी कैथेटर कीमोथेरेपी को मस्तिष्क में धमनी पहुंचाती है। दोनों का लाभ यह है कि कैंसर से लड़ने वाली दवाएं, उच्च सांद्रता में, सीधे वहीं जा सकती हैं, जहां उन्हें जरूरत है।
- इम्यूनोथेरेपी: इम्यूनोथेरेपी शरीर की अपनी प्रतिरक्षा प्रणाली को कैंसर कोशिकाओं को पहचानने और लड़ने में मदद करती है। जांच के तहत एक तकनीक काइमरिक एंटीजन रिसेप्टर (सीएआर) टी-सेल इम्यूनोथेरेपी है। यह DIPG के साथ एक बच्चे के रक्त से संक्रमण से लड़ने वाली टी-कोशिकाओं को लेता है, इसे एक वायरस के साथ मिलाता है जो टी-कोशिकाओं को कैंसर कोशिकाओं की पहचान करने और उन्हें जोड़ने में मदद करता है, फिर उन कोशिकाओं को रोगी में वापस डालता है जहां टी-कोशिकाएं पा सकती हैं। और कैंसर की कोशिकाओं को नष्ट कर सकते हैं।
रोग का निदान
आमतौर पर, डीआईपीजी वाले बच्चे निदान के 8-10 महीने बाद जीवित रहते हैं, हालांकि हर बच्चा अलग होता है। लगभग 10% बच्चे दो साल जीवित रहेंगे, और 2% पांच साल जीवित रहेंगे।
डीआईपीजी और जीवन प्रत्याशा
डीआईपीजी के साथ दूसरों की तुलना में, जो लोग लंबे जीवन प्रत्याशा रखते हैं, वे हैं:
- 3 वर्ष से कम आयु के हैं या 10 वर्ष से अधिक आयु के हैं
- निदान होने से पहले लक्षणों का अनुभव करें
- H3.1K27M (एक हिस्टोन 3) उत्परिवर्तन है
- ईजीएफआर इनहिबिटर्स (दवाओं को रोकें या सेल विकास को धीमा करें) प्राप्त करें
परछती
डीआईपीजी का एक निदान विनाशकारी है। दर्द और शोक का प्रबंधन आपके लिए, आपके बच्चे और आपके परिवार के लिए आवश्यक है। यहाँ, कुछ सुझाव:
- ईमानदारी से क्या हो रहा है, इस बारे में अपने बच्चे के सवालों का जवाब दें। उन्हें उतनी ही सरल जानकारी दें जितना आपको लगता है कि वे समझ सकते हैं और सुनना चाहते हैं।
- अपने बच्चे को विकल्प दें। डीआईपीजी उनसे बहुत दूर ले जाता है, जिसमें स्वतंत्रता भी शामिल है- खेलने के लिए, स्कूल जाने के लिए, बच्चे होने के लिए। अपने बच्चे को सरल विकल्प बनाने की अनुमति देकर कुछ नियंत्रण वापस दें, जैसे कि क्या खाएं, क्या पहनें, किस किताब को पढ़ें। यदि आपका बच्चा काफी बूढ़ा है, तो उन्हें भी उपचार के निर्णयों में शामिल करें।
- अपेक्षा करें - और व्यवहार परिवर्तन के बारे में बात करें। वयस्कों की तरह, बच्चे भी कई तरह से दुःख से निपटते हैं। आपका बच्चा उत्तेजित हो सकता है, वापस आ सकता है, या चिंतित हो सकता है। आप खाने और सोने के पैटर्न में बदलाव देख सकते हैं। अपने बच्चे से पूछें कि वे कैसा महसूस कर रहे हैं और उन्हें बेहतर महसूस करने में क्या मदद करेगा।
- जब आपको अपने बच्चे या आपके अन्य बच्चों के सामने हो तो भी रोना। उन्हें यह देखने दें कि आप रोते हैं, इससे उन्हें अपनी सच्ची भावनाओं को व्यक्त करने में आसानी हो सकती है। लेकिन क्रोध या व्यर्थता मत करो। जो बच्चों के लिए भयावह हो सकता है।
- घर में अपने अन्य बच्चों के साथ दिनचर्या निर्धारित करें। आपका बीमार बच्चा समझदारी से आपके ध्यान के बहुमत की मांग कर रहा है। जब आप अपने अन्य बच्चों के साथ सामान्य से अधिक समय नहीं बिता सकते हैं, तो उनके साथ सार्थक दिनचर्या स्थापित करने का प्रयास करें। फेसटाइम का उपयोग करके उन्हें सोते समय पढ़ें या लंच डेट के लिए प्रत्येक सोमवार और शुक्रवार को स्कूल में जाएँ।
- अपने दूसरे बच्चों को उनकी भावनाओं के बारे में बात करने के लिए प्रोत्साहित करें। उन्हें आश्वस्त करें कि डीआईपीजी के कारण उन्होंने कुछ भी नहीं किया। भूमिका निभाने के लिए प्ले-प्ले का उपयोग करें जिससे वे उन कठिन प्रश्नों के उत्तर तैयार कर सकें जो दूसरों से पूछ सकते हैं। उदाहरण के लिए, आप पूछ सकते हैं "अगर एलेक्स या टोनी फुटबॉल अभ्यास में आपसे पूछें कि विल क्या कर रहा है, तो आप क्या कहेंगे?" अपने बच्चे को उन शब्दों को खोजने में मदद करें जो उनकी भावनाओं को व्यक्त करते हैं बिना उन्हें अत्यधिक भावुक किए। एक प्रतिक्रिया हो सकती है: "वह अस्पताल में है और बहुत बीमार है। मुझे नहीं पता कि वह कब घर आ रहा है। लेकिन मैं अभी फ़ुटबॉल पर ध्यान केंद्रित नहीं कर रहा हूँ। "
- अब ऐसी चीजें करें जो आपके बच्चे की याददाश्त को बाद में जीवित रखने में मदद कर सकें। कुछ विचारों में एक पेड़ लगाना (अपने बच्चे से पूछें कि वह किस तरह का है) उन चीज़ों के बारे में लिखें जिन्हें बच्चा पसंद करता है या पसंदीदा यादें हैं, जो आपके पास उस व्यक्ति के पास हैं जो आप लिख रहे हैं।
बहुत से एक शब्द
डीआईपीजी एक घातक और विनाशकारी बीमारी है। लेकिन उम्मीद की वजह है। बेहतर सर्जिकल तकनीक, लक्षित थेरेपी और अधिक प्रभावी दवा-वितरण प्रणाली विकास और वादे को पूरा करने में हैं। और लंबी अवधि की उत्तरजीविता दर 1% पांच-वर्ष की जीवित रहने की दर से 2% एक से आज तक बढ़ रही है। डीआईपीजी वाले बच्चे के साथ किसी भी परिवार के लिए यह एक छोटी लेकिन महत्वपूर्ण छलांग है।




.jpg)










.jpg)
-and-aging.jpg)


