एक वैरिकोसेलेक्टोमी एक वैरिकोसेले का इलाज करने के लिए की जाने वाली सर्जरी है, एक ऐसी स्थिति जिसमें अंडकोश की थैली (पाम्पिनिफॉर्म प्लेक्सस कहा जाता है) के अंदर नसें असामान्य रूप से बढ़ जाती हैं। आमतौर पर सर्जरी तब की जाती है जब नसों की सूजन से पुराने दर्द या पुरुष बांझपन हो जाता है। हालांकि वृषण दर्द से राहत के लिए प्रभावी, इस बात पर काफी बहस होती है कि नर प्रजनन क्षमता को बहाल करने में वैरिकोसेले सर्जरी कितनी प्रभावी है।
वैरिकोसेले सर्जरी क्या है?
Varicocele surgery, जिसे varicocelectomy के नाम से भी जाना जाता है, तीन अलग-अलग सर्जिकल तकनीकों का वर्णन करती है जो आमतौर पर एक आउट पेशेंट के आधार पर की जाती हैं।दोनों पुरुष और लड़के उपचार के लिए उम्मीदवार हो सकते हैं।
प्रत्येक प्रकार की सर्जरी का उद्देश्य इन बढ़े हुए नसों को अवरुद्ध या काटकर अंडकोष में सामान्य रक्त प्रवाह को बहाल करना है। सामान्य रक्त प्रवाह को बहाल करने से अंडकोष के आसपास का वातावरण भी टेस्टोस्टेरोन और हार्मोन उत्पादन के लिए अधिक अनुकूल हो जाता है। सर्जिकल विकल्पों में शामिल हैं:
- माइक्रोसर्जिकल वेरिकोसेलेक्टोमी: एक खुली सर्जरी जो कमर में चीरा के माध्यम से रुकावट का रुख करती है। जब असामान्य नसों को जकड़ा या बंद किया जाता है तो रक्त का प्रवाह पुनर्निर्देशित होता है।
- लैप्रोस्कोपिक वेरिकोसेलेक्टोमी: एक लेप्रोस्कोपिक प्रक्रिया जो माइक्रोसेरिकल वैरिकोसेलेक्टोमी के समान होती है जो पेट में एक या कई छोटे चीरों के माध्यम से रुकावट तक पहुंचती है।
पेरक्यूटेनियस एम्बोलिज़ेशन: एक न्यूनतम इनवेसिव प्रक्रिया जिसमें एक संकीर्ण ट्यूब को गर्दन या कमर में नस के माध्यम से पेट के अंदर वृषण नसों के स्थान पर खिलाया जाता है। रसायनों या छोटे धातु के कॉइल का उपयोग करके, नसों को अवरुद्ध कर दिया जाता है ताकि रक्त प्रवाह को सामान्य नसों में मोड़ दिया जा सके।
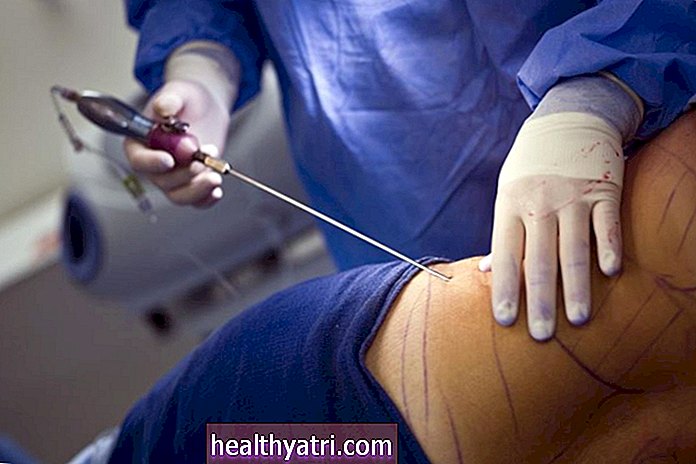
एक उपचारात्मक चीरा (कमर के निचले हिस्से) के माध्यम से माइक्रोसर्जिकल varicocelectomy सबसे अच्छा परिणाम के लिए जाना जाता है और इसलिए रोगसूचक varicoceles के इलाज में पसंद की प्रक्रिया है। सर्जरी यूरोलॉजिस्ट द्वारा की जाती हैं और परक्यूटेनियस एम्बोलिज़ेशन इंटरवेंशनल रेडियोलॉजिस्ट द्वारा किया जाता है।
एक 3-सेंटीमीटर sutured subinguinal incision के बाद खुला microsurgical varicocelectomy। कर्क / विकिमीडिया कॉमनमतभेद
सामान्य रूप से सर्जरी से जुड़े लोगों (जैसे कि एक मौजूदा संक्रमण, प्रतिकूल संज्ञाहरण प्रतिक्रिया, या गंभीर कुपोषण) के अलावा अन्य वैरिकोसेले सर्जरी के लिए कुछ पूर्ण मतभेद हैं।
हर वैरिकोसेले को सर्जरी की आवश्यकता नहीं होती है। अधिकांश निम्न श्रेणी के वैरिकोसेले में प्रजनन या हार्मोन के स्तर के साथ कोई लक्षण या कारण नहीं होंगे। अनुसंधान से पता चलता है कि उच्च ग्रेड वैरिकोसेल की मरम्मत करने से रोगी को अधिक लाभ होता है।
अमेरिकन सोसाइटी फॉर रिप्रोडक्टिव मेडिसिन द्वारा जारी 2014 की एक समिति की राय में उपमहाद्वीपीय निम्न श्रेणी के वैरिकोसेले (जिसका अर्थ अल्ट्रासाउंड पर देखा गया लेकिन बिना लक्षणों के) के साथ या सामान्य लक्षण वाले शुक्राणुओं की संख्या के साथ सर्जरी के खिलाफ है। इस तरह के मामलों में, कोई स्पष्ट प्रमाण नहीं है कि सर्जरी से शुक्राणु की गुणवत्ता या मात्रा में सुधार हो सकता है।
वैरिकोसेले के साथ पुरुष जो बांझपन के लिए उपचार की तलाश करने का निर्णय लेते हैं, उन्हें आमतौर पर बेहतर गर्भावस्था दरों के कारण एम्बोलिजेक्टोमी से गुजरने की सलाह दी जाती है।
इसी तरह, गंभीर द्विपक्षीय वैरिकोसेले (दोनों अंडकोष में varicocele) के साथ पुरुषों को महत्वपूर्ण विफलता दर के कारण एम्बोलाइजेशन के खिलाफ सलाह दी जाती है।
संभाव्य जोखिम
सभी सर्जरी के साथ, वैरिकोसेले सर्जरी में चोट और जटिलताओं का खतरा होता है। सबसे आम में शामिल हैं:
- हाइड्रोकार्बल्स (अंडकोष के आसपास तरल पदार्थ का निर्माण)
- पोस्ट ऑपरेटिव संक्रमण
- संवहनी छिद्र
- आंतों की चोट (मुख्य रूप से लैप्रोस्कोपिक varicocelectomy के साथ)
- स्क्रोटल सुन्नता (तंत्रिका की चोट के कारण)
- थ्रोम्बोफ्लिबिटिस (एक नस में रक्त के थक्के का गठन)
- वैरिकोसेले पुनरावृत्ति
खुले माइक्रोसर्जरी के साथ जोखिम काफी कम होता है, जो लेप्रोस्कोपी या पर्कुट्यूएशन एम्बोलिज़ेशन की तुलना में चुनिंदा रूप से नसों को लक्षित करता है।
उद्देश्य
Varicocele सभी पुरुषों के 15% से 20% और बांझपन के 40% पुरुषों को प्रभावित करने वाली एक सामान्य स्थिति है। इससे दर्द और एजोस्पर्मिया (मोटापा शुक्राणु की अनुपस्थिति) और वृषण शोष (सिकुड़न) हो सकता है।
यद्यपि वैरिकोसेले का कारण पूरी तरह से स्पष्ट नहीं है, यह माना जाता है कि अंडकोष की सेवा करने वाली नसों का आकार या ज्यामिति कुछ पुरुषों में बस अपर्याप्त है, जन्म से संभव है। यह रक्त के बहिर्वाह को रोकने के लिए होने वाले पैम्पिनिफॉर्म प्लेक्सस के भीतर की विफलता के कारण भी हो सकता है।
वैरिकोसेले के साथ समस्या यह है कि अंडकोष के तापमान नियामक के रूप में pampiniform plexus कार्य करता है, उन्हें शरीर के बाकी हिस्सों की तुलना में 5 डिग्री कम रखता है। जब नसें अवरुद्ध या बाधित हो जाती हैं, तो रक्त के बैकफ़्लो के कारण तापमान में वृद्धि होती है, शुक्राणु का उत्पादन कम हो जाता है और शुक्राणुओं की संख्या कम हो जाती है।
अंडकोश के माध्यम से रक्त प्रवाह की दिशा के कारण Varicocele दाएं से अधिक बाएं अंडकोष को प्रभावित करता है। द्विपक्षीय varicocele अत्यंत दुर्लभ है लेकिन हो सकता है।
पुराना दर्द
सभी वैरिकोसेले को उपचार की आवश्यकता नहीं होती है। सर्जरी पर विचार किया जा सकता है अगर एक varicocele पुराने दर्द और रूढ़िवादी उपायों (जैसे विरोधी भड़काऊ दवाओं, अंडकोश की सहायता, और गतिविधि की सीमाएं) को राहत देने में विफल रहता है।
वैरिकोसेले का दर्द आमतौर पर यौवन से पहले शुरू होता है और शायद ही कभी पुराने पुरुषों में एक नए लक्षण के रूप में प्रकट होता है। दर्द को आमतौर पर सुस्त, धड़कन के रूप में वर्णित किया जाता है, और तेज या छुरा के बजाय लगातार।
यदि सर्जरी का संकेत दिया जाता है, तो चिकित्सक अन्य संभावित कारणों का पता लगाने और दर्द की प्रकृति को चिह्नित करने के लिए परीक्षण करेगा। जांच में शामिल हो सकते हैं:
- शारीरिक परीक्षा
- मूत्र-विश्लेषण
- मूत्र का कल्चर
- स्क्रोटल अल्ट्रासाउंड
- पेट का अल्ट्रासाउंड या सीटी स्कैन
यदि वृषण दर्द के साथ जटिल विकृति उन पुरुषों में होती है, जो पुरुष नसबंदी से गुज़रे हों या वंक्षण हर्निया के लिए इलाज किया गया हो, या कमर या अंडकोष में अन्य प्रक्रियाओं से गुज़रे हों, तो डॉक्टर एक शुक्राणु कॉर्ड ब्लॉक (एनेस्थीसिया के इंजेक्शन को शामिल कर सकते हैं) गर्भनाल जो पैम्पिनिफॉर्म प्लेक्सस का निर्माण करती है)। यदि दर्द में सुधार होता है, तो दर्द संकेतों को स्थायी रूप से अवरुद्ध करने के लिए अकेले वैरिकोसेले सर्जरी के बजाय माइक्रोसर्जिकल कॉर्ड की सुरक्षा और varicocelectomy का पीछा किया जा सकता है।
पुरुष बांझपन
वैरिकोसेले सर्जरी के साथ पुरुष बांझपन का उपचार विवादास्पद बना हुआ है। सर्जिकल दृष्टिकोण के आधार पर, उपचार के लाभ हमेशा गर्भावस्था की दरों में सुधार के अनुरूप नहीं होते हैं।
इन सीमाओं के कारण, ASRM वैरिकोसेले सर्जरी के उपयोग का समर्थन करता है, जब निम्नलिखित में से अधिकांश या सभी शर्तें पूरी होती हैं:
- एक युगल ने गर्भवती होने की कोशिश की और असफल रहा।
- शारीरिक परीक्षण पर वैरिकोसेले का पता लगाया जाता है।
- महिला साथी में सामान्य प्रजनन क्षमता या संभावित उपचार योग्य बांझपन है।
- पुरुष साथी में असामान्य वीर्य पैरामीटर होते हैं।
- गर्भाधान का समय कोई चिंता का विषय नहीं है (जैसे कि युवा जोड़ों के साथ जो पुराने जोड़ों की तुलना में गर्भ धारण करने के लिए अधिक समय दे सकते हैं)।
नॉन-ऑब्स्ट्रक्टिव या सबक्लिनिकल वैरिकोसेले वाले पुरुषों में वैरिकोसेले सर्जरी का उपयोग रैम्प डिबेट का विषय है। हालांकि अध्ययनों में अभी तक लगातार निष्कर्षों की पेशकश की गई है, 2016 की समीक्षाप्रजनन क्षमता और बाँझपनपता चलता है कि यह उन पुरुषों में फायदेमंद हो सकता है जो सर्जरी के बाद इन विट्रो फर्टिलाइजेशन (आईवीएफ) करने का फैसला करते हैं।
बच्चों की दवा करने की विद्या
लड़कों में वैरिकोसेले सर्जरी के लाभ उतने स्पष्ट नहीं हैं जितने पुरुषों में हैं। यद्यपि शुरुआती किशोरावस्था में लक्षणों की शुरुआत का अक्सर पता लगाया जाता है, लेकिन इस बात की कोई गारंटी नहीं है कि प्रीमेप्टिव उपचार भविष्य के बांझपन को रोक सकता है।
वैरिकोसेले सर्जरी का पालन लड़कों में निम्न स्थितियों में किया जा सकता है:
- क्रोनिक टेस्टिकल दर्द
- असामान्य वीर्य मापदंडों
- अंडकोष के आकार में प्रगतिशील वृद्धि (अंडकोष के बीच 20% से अधिक अंतर के साथ)
जबकि कुछ सर्जन दर्द या शुक्राणु असामान्यता की अनुपस्थिति के बावजूद लड़कों में बहुत बड़े वैरिकोसेले का इलाज करेंगे, अभ्यास आम तौर पर हतोत्साहित किया जाता है।
तैयार कैसे करें
यदि वैरिकोसेले सर्जरी की सिफारिश की जाती है, तो आप या तो एक यूरोलॉजिस्ट से मिलेंगे जो कि वैरिकोसेलेक्टोमी करने के लिए योग्य होगा या एक पारंपरिक पारंपरिक रेडियोलॉजिस्ट जो कि पर्कुटुनेट एम्बोलिज़ेशन करने के लिए प्रशिक्षित होगा। विशेषज्ञ आपको प्रक्रिया के माध्यम से चलेगा और आपको बताएगा कि सर्जरी से पहले और बाद में आपको क्या करने की आवश्यकता है।
स्थान
वैरिकोसेले सर्जरी अस्पताल या किसी विशेष सर्जिकल सेंटर के ऑपरेटिंग कमरे में की जाती है। सर्जिकल उपकरण प्रक्रिया और सर्जन वरीयता और अनुभव से भिन्न होते हैं। उनमें से:
- माइक्रोसर्जिकल वैरिकोसेलेक्टॉमी को पारंपरिक सर्जिकल उपकरण और विशेष माइक्रोसर्जिकल उपकरणों के साथ किया जाता है, जिसमें एक स्टीरियोस्कोपिक माइक्रोस्कोप (20X रिज़ॉल्यूशन) या दा-विंसी रोबोटिक प्लेटफ़ॉर्म और माइक्रोवैस्कुलर उपकरण शामिल हैं।
- लेप्रोस्कोपिक सर्जरी संकीर्ण सर्जिकल उपकरणों और एक फाइबरोपॉजिक स्कोप के साथ की जाती है जिसे लैप्रोस्कोप कहा जाता है।
- Percutaneous embolization एक निर्देशित प्रक्रिया है जिसमें एक वीडियो मॉनीटर पर देखे जाने वाले अंतःशिरा कैथेटर और लाइव एक्स-रे चित्र शामिल हैं।
क्या पहने
आपको वैरिकोसेले सर्जरी के लिए अस्पताल के गाउन में बदलने की आवश्यकता होगी, इसलिए कुछ ऐसा आरामदायक पहनें, जिससे आप आसानी से बाहर निकल सकें। घर पर गहने और अन्य कीमती सामान छोड़ दें।
आपको सर्जरी से पहले चश्मा, डेन्चर, श्रवण यंत्र, हेयरपीस, और होंठ या जीभ के छेद को हटाने के लिए भी तैयार रहना चाहिए, खासकर जब सामान्य संज्ञाहरण के दौर से गुजर रहा हो।
खाद्य और पेय
यदि सामान्य संज्ञाहरण, क्षेत्रीय संज्ञाहरण, या अंतःशिरा बेहोश करने की क्रिया के रूप में जाना जाता है जिसे मॉनिटर एनेस्थेसिया देखभाल (मैक) के रूप में जाना जाता है, तो आपको फुफ्फुसीय आकांक्षा और घुट से बचने के लिए उपवास की अवधि की आवश्यकता होगी।
डॉक्टर आमतौर पर आपको प्रक्रिया से पहले आधी रात को खाने से रोकने की सलाह देंगे। सुबह में, आप अपने चिकित्सक से पानी के घूंट के साथ कोई भी दवा ले सकते हैं। सर्जरी के चार घंटे के भीतर, मुंह से कुछ भी नहीं लेना चाहिए, जिसमें गोंद या बर्फ के चिप्स शामिल हैं।
यदि केवल स्थानीय संज्ञाहरण का उपयोग किया जाता है, तो उपवास की आवश्यकता नहीं हो सकती है। फिर भी, मैक के रूप में सर्जन के साथ डबल-चेक अक्सर "गोधूलि नींद" को प्रेरित करने के लिए स्थानीय संज्ञाहरण के साथ प्रयोग किया जाता है। ऐसे में उपवास की जरूरत होती है।
दवाएं
कुछ दवाओं को आमतौर पर किसी भी शल्य प्रक्रिया से पहले रोक दिया जाता है। इनमें ऐसी दवाएं शामिल हैं जो रक्तस्राव को बढ़ावा देती हैं, रक्त के थक्के को ख़त्म करती हैं, या उपचार को बाधित करती हैं। इनमें से सबसे आम शामिल हैं:
- एंटीकोआगुलंट्स: रक्त पतला करने वाले जैसे कौमाडिन (वारफेरिन) और एंटी-प्लेटलेट ड्रग्स जैसे प्लाविक्स (क्लोपिडोग्रेल) को आमतौर पर सर्जरी से 48 घंटे पहले रोक दिया जाता है।
- Nonsteroidal anti-inflammatory drug (NSAIDs): ओवर-द-काउंटर और प्रिस्क्रिप्शन पेनकिलर जैसे कि एडविल (इबुप्रोफेन), एलेव (नेप्रोक्सन), एस्पिरिन और सेलेब्रेक्स (सेलेकॉक्सिब) आमतौर पर सर्जरी से चार दिन पहले रोक दिए जाते हैं।
- मधुमेह की दवाएं: ग्लूकोफेज (मेटफॉर्मिन) और इंसुलिन जैसी कुछ मधुमेह-विरोधी दवाओं को भी सर्जरी के दिन बंद करना पड़ सकता है।
जटिलताओं से बचने के लिए, अपने चिकित्सक को आपके द्वारा ली जाने वाली किसी भी दवा के बारे में सलाह दें, चाहे वे नुस्खे, ओवर-द-काउंटर, पोषण, हर्बल या मनोरंजक हों।
क्या लाये
सर्जरी के दिन, आपको अपने ड्राइवर का लाइसेंस, पहचान पत्र या सरकारी फोटो आईडी के अन्य रूप लाने होंगे। साथ ही, अपने बीमा कार्ड और भुगतान के स्वीकृत फॉर्म को भी लाएं, यदि अपॉच्र्युनिटी या कोपी लागत की आवश्यकता होती है।
आपको घर चलाने के लिए एक दोस्त या परिवार के सदस्य की भी आवश्यकता होगी। भले ही प्रक्रिया स्थानीय संज्ञाहरण के तहत की जाती है, आपको पहले एक या दो दिनों के लिए किसी भी अनावश्यक आंदोलनों से बचने की आवश्यकता है।
अधिकांश सर्जन पहले 24 घंटों के लिए भारी मशीनरी चलाने या संचालित करने के खिलाफ सलाह देंगे। यदि आप अंतःशिरा बेहोश करने की क्रिया या सामान्य संज्ञाहरण से गुज़रे हैं तो यह दोगुना सच है।
सर्जरी के दिन क्या अपेक्षा करें
अपनी नियुक्ति से कम से कम 30 मिनट पहले आने की कोशिश करें ताकि आपके पास चेक-इन करने के लिए पर्याप्त समय हो, आवश्यक फॉर्म भरें, और किसी भी बीमा मुद्दों को हल करें।
सर्जरी से पहले
एक बार जब आप साइन इन कर लेते हैं, तो आप सर्जिकल टीम के एक सदस्य के नेतृत्व में एक पूर्व-ऑपरेटिव कमरे में जाते हैं और अस्पताल का गाउन बदल देते हैं। पहले से तैयारियां अलग-अलग हो सकती हैं लेकिन आम तौर पर शामिल होती हैं:
- महत्वपूर्ण संकेत: रक्तचाप, तापमान और हृदय की दर सहित
- रक्त परीक्षण: एक व्यापक चयापचय पैनल (सीएमपी) और धमनी रक्त गैस (एबीजी) सहित
- इलेक्ट्रोकार्डियोग्राम (ईसीजी): सर्जरी के दौरान हृदय गति और विद्युत गतिविधि पर नजर रखने के लिए अपनी छाती पर जांच के स्थान को शामिल करना
- पल्स ऑक्सीमेट्री: रक्त ऑक्सीजन के स्तर की निगरानी के लिए अपनी उंगली पर एक जांच के स्थान को शामिल करना
- अंतःशिरा (IV) लाइन: एनेस्थीसिया, बेहोश करने की दवा, और तरल पदार्थ पहुंचाने के लिए अपनी बांह में एक ट्यूब की नस को सम्मिलित करना
उपचार क्षेत्र को सर्जरी से पहले एक रोगाणुरोधी क्लींजर के साथ मुंडा और धोया जाएगा।
यदि सामान्य संज्ञाहरण, क्षेत्रीय संज्ञाहरण, या मैक का उपयोग किया जाना है, तो आप अपनी चिकित्सा जानकारी की समीक्षा करने के लिए पहले से ही एक एनेस्थेसियोलॉजिस्ट के साथ मिलेंगे, जिसमें किसी भी दवा एलर्जी या संज्ञाहरण के लिए प्रतिकूल प्रतिक्रिया शामिल हो सकती है।
सर्जरी के दौरान
एक बार जब आप सर्जरी के लिए पहले से तैयार हो जाते हैं, तो आपको ऑपरेटिंग रूम में ले जाया जाता है और ऑपरेटिंग टेबल पर सुपाइन (ऊपर की ओर) की स्थिति में रखा जाता है।
संज्ञाहरण का विकल्प प्रक्रिया द्वारा भिन्न हो सकता है। माइक्रोस्कोपिक या लैप्रोस्कोपिक सर्जरी में सामान्य एनेस्थीसिया या एक क्षेत्रीय ब्लॉक (जैसे स्पाइनल एनेस्थीसिया) शामिल हो सकता है। आमतौर पर मैक के साथ या बिना स्थानीय एनेस्थीसिया के तहत परक्यूटेनियस एम्बोलिज़ेशन किया जाता है।
सर्जरी का विकल्प भी उपचार के लक्ष्यों से भिन्न होता है। उनमें से:
- माइक्रोस्कोपिक वैरिकोसेलेक्टोमी को पुरुष बांझपन के लिए पसंद का उपचार माना जाता है।
- लेप्रोस्कोपिक varicocelectomy किशोरों के लिए बेहतर अनुकूल है, लेकिन इसका उपयोग पुरुषों में varicocele दर्द या बांझपन के इलाज के लिए भी किया जा सकता है।
- Percutaneous embolization आमतौर पर बांझपन का इलाज करने के लिए उपयोग किया जाता है, लेकिन varicocele दर्द वाले पुरुषों के लिए आदर्श हो सकता है जो या तो संज्ञाहरण को बर्दाश्त नहीं कर सकते हैं या अधिक आक्रामक प्रक्रियाओं से बचना चाहते हैं।
जबकि विभिन्न प्रक्रियाओं के उद्देश्य समान हैं - शिरापरक सूजन को कम करने के लिए रक्त प्रवाह को पुनर्निर्देशित करना - साधन बहुत अलग हैं।
माइक्रोस्कोपिक Varicocelectomy
माइक्रोस्कोपिक वैरिकोसेलेक्टोमी के साथ, यूरोलॉजिस्ट वंक्षण नहर के ऊपर 3-5-सेंटीमीटर चीरा के माध्यम से पैम्पिनिफॉर्म प्लेक्सस तक पहुंच जाएगा, जिसमें शुक्राणु कॉर्ड होता है। कॉर्ड को ऊंचा किया जाता है और शुक्राणु नसों को उजागर करने के लिए खोला जाता है।
माइक्रोस्कोप और विशेष सर्जिकल उपकरणों का उपयोग करते हुए, मूत्र रोग विशेषज्ञ बर्तन को बंद करने (बंद करने) के लिए छोटे क्लैंप या टांके लगाएगा। एक बार जब रक्त का प्रवाह तेजी से मोड़ दिया जाता है, तो सर्जन घाव को बंद और सीवन करेगा।
लैप्रोस्कोपिक वैरिकोसेलेक्टोमी
लैप्रोस्कोपिक वैरिकोसेलेक्टोमी के लिए, निचले पेट में 1 और 1.5 सेंटीमीटर के बीच के तीन "कीहोल" चीरों को बनाया जाता है - एक लेप्रोस्कोप और अन्य को संदंश, प्रत्यावर्तन और अन्य सर्जिकल उपकरणों को समायोजित करने के लिए।
बंधाव से पहले, वंक्षण नहर को बेहतर पहुंच प्रदान करने के लिए कार्बन डाइऑक्साइड के साथ पेट को थोड़ा फुलाया जाता है। एक बार जब असामान्य नसें खुल जाती हैं और शिथिल हो जाती हैं (फिर से क्लैम्प या टांके के साथ), घाव को टाँका जाता है और ऊतक गोंद या छोटे चिपकने वाले स्ट्रिप्स के साथ प्रबलित होता है।
पर्क्यूटेनियस इम्बोलिज़्म
कैथेटर के सम्मिलन से पहले (या तो गर्दन की जुगल नस या पैर की ऊरु शिरा के माध्यम से), एक विपरीत डाई को रक्तप्रवाह में इंजेक्ट किया जाता है ताकि फ़्लोरोस्कोपी के रूप में ज्ञात वास्तविक समय एक्स-रे प्रक्रिया के माध्यम से प्रक्रिया को देखने में मदद मिल सके।
वीडियो मार्गदर्शन का उपयोग करते हुए, कैथेटर को उपचार स्थल पर खिलाया जाता है। लेकिन, जहाजों को लिगेट करने के बजाय, शिराओं को या तो रासायनिक एजेंट के साथ परिमार्जित (दाग) किया जाता है या मिनट मेटल कॉइल के साथ क्रॉस्ड (ब्लॉक) किया जाता है। एक बार रक्त प्रवाह को मोड़ने के बाद, कैथेटर को हटा दिया जाता है और छोटे चीरे को चिपकने वाली स्ट्रिप्स से सील कर दिया जाता है।
सर्जरी के बाद
सर्जरी के बाद, आपको एक रिकवरी रूम में ले जाया जाता है जब तक कि आप पूरी तरह से जाग नहीं जाते और आपके महत्वपूर्ण लक्षण सामान्य पर वापस नहीं आ जाते। घबराहट, थकान, और मतली असामान्य नहीं है चीरा स्थल में और उसके आसपास दर्द भी हो सकता है।
यदि इनमें से कोई भी लक्षण गंभीर हो तो उपस्थित नर्स को बताएं। एक गैर- NSAID दर्द निवारक जैसे कि टायलेनोल (एसिटामिनोफेन) या ज़ोफ़रान (ऑनडसेट्रॉन) जैसे मतली-रोधी दवाएं निर्धारित की जा सकती हैं।
एक बार जब आप चलने के लिए पर्याप्त स्थिर होते हैं, तो आप अपने कपड़ों में वापस बदल सकते हैं और छोड़ सकते हैं। घाव की देखभाल के निर्देश दिए जाएंगे।
स्वास्थ्य लाभ
वैरिकोसेले सर्जरी से रिकवरी पर्कुटेनाइल एम्बोलिज्म के लिए एक से दो दिन, लेप्रोस्कोपिक सर्जरी के लिए दो से चार हफ्ते और ओपन सर्जरी के लिए तीन से छह हफ्ते तक लग सकते हैं।
फिर भी, अधिकांश लोग कुछ दिनों के भीतर काम पर लौट सकते हैं। यदि आपकी नौकरी में भारी लिफ्टिंग शामिल है, तो आपका डॉक्टर आपको सलाह दे सकता है कि आप अधिक समय तक प्रतीक्षा करें।
उपचारात्मक
सर्जरी से घर लौटते समय, पहले 24 घंटों के लिए जितना हो सके लेट जाएं। टाइलेनॉल के अलावा, आप स्थानीय दर्द और सूजन का इलाज एक ठंडा सेक के साथ कर सकते हैं। ब्रूसिंग भी आम है।
घाव को गीला होने से बचें, और अपने चिकित्सक के निर्देशों के अनुसार ड्रेसिंग को नियमित रूप से बदलें। जब बारिश हो रही है, कोशिश करें कि घाव और पैट को न रगड़ें (बल्कि रगड़ें) एक नरम तौलिया के साथ त्वचा। ड्रेसिंग बदलते समय, संक्रमण के किसी भी लक्षण के लिए जाँच करें और लक्षण विकसित होने पर तुरंत अपने डॉक्टर को कॉल करें।
अपने डॉक्टर को कब बुलाएं
अपने डॉक्टर को बुलाएं यदि निम्नलिखित में से कोई भी वैरिकोसेले सर्जरी के बाद होता है:
- ठंड लगने के साथ तेज बुखार (100.4 F से अधिक)
- चीरा लगाने से दर्द, सूजन, लालिमा, गर्मी या रक्तस्राव
- घाव से एक दूधिया या दुर्गंधयुक्त निर्वहन
- घाव फिर से खुलने लगा है
- चीरा स्थल से लाल लकीरें निकल रही हैं
वसूली के साथ मुकाबला
पहले सप्ताह के लिए 10 पाउंड से अधिक भारी कुछ भी उठाने से बचना महत्वपूर्ण है। लगभग तीन सप्ताह तक या जब तक आपके डॉक्टर आपको ओके न कर दें, तब तक कठोर शारीरिक गतिविधि (साइकलिंग या जॉगिंग सहित) से भी बचना चाहिए। अपने आप को overexerting coils या clamps को अव्यवस्थित कर सकता है और थक्के और थ्रोम्बोफ्लिबिटिस के गठन को बढ़ावा दे सकता है।
उस के साथ, नियमित रूप से चलने से रक्त परिसंचरण में सुधार और कब्ज से बचने की सलाह दी जाती है। धीरे-धीरे शुरू करें, धीरे-धीरे चंगा करते हुए गति और अवधि बढ़ाएं।
अधिकांश पुरुष पर्कुट्यूलेशन के बाद एक से दो सप्ताह में सामान्य यौन गतिविधि पर लौट सकते हैं और चार से छह सप्ताह के बीच वैरिकोसेलेक्टोमी के बाद। यौन गतिविधि में संलग्न होने से पहले अपने चिकित्सक से ठीक होना सुनिश्चित करें। समय से पहले संभोग से वाहिकाओं का टूटना, वैरिकोसेले की पुनरावृत्ति और अन्य जटिलताएं हो सकती हैं।
अध्ययनों से पता चलता है कि varicocele सर्जरी से गुजरने वाले 6% से 20% पुरुषों में कहीं भी पुनरावृत्ति का अनुभव होगा और अतिरिक्त उपचार की आवश्यकता होगी। अक्सर, पुनरावृत्ति के कारण अज्ञात हैं।
अनुवर्ती देखभाल
आपका डॉक्टर एक या एक से अधिक अनुवर्ती अनुसूची करेगा कि आप कितनी अच्छी तरह से उपचार कर रहे हैं और किसी भी पोस्ट-ऑपरेटिव समस्याओं की जांच कर रहे हैं। अतिरिक्त अल्ट्रासाउंड और शारीरिक परीक्षा शामिल हो सकते हैं।
यदि सर्जरी का उद्देश्य प्रजनन क्षमता को बहाल करना था, तो आपका डॉक्टर एक शुक्राणु विश्लेषण करने से तीन से छह महीने पहले इंतजार करेगा। ऐसा इसलिए है क्योंकि शुक्राणुजनन (नई शुक्राणु कोशिकाओं के विकास) में लगभग 72 दिन लगते हैं, और किसी भी पहले के परीक्षण से गलत परिणाम हो सकते हैं।
बहुत से एक शब्द
Varicocele सर्जरी को आमतौर पर पुरुषों और लड़कों में सुरक्षित माना जाता है, जो अपेक्षाकृत कम दुष्प्रभावों के साथ उच्च स्तर के दर्द से राहत प्रदान करता है।
जब बांझपन वाले पुरुषों में उचित रूप से उपयोग किया जाता है, तो वैरिकोसेले सर्जरी गर्भाधान की संभावना को 13.9% से 32.9% तक बढ़ा सकती है। यहां तक कि अगर शुक्राणुओं की संख्या पूरी तरह से बहाल नहीं हुई है, तो varicocelectomy आईवीएफ और सहायक प्रजनन क्षमता के अन्य रूपों की प्रभावशीलता में काफी सुधार कर सकता है।








.jpg)