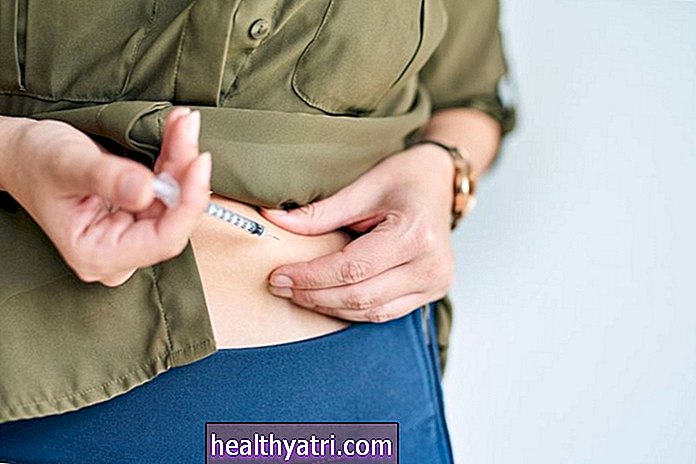
खाने के विकारों के उपचार में विभिन्न प्रकार की चिकित्सा, नुस्खे दवाएं और वैकल्पिक चिकित्सा शामिल हो सकते हैं। जैसा कि खाने के विकार किसी भी मानसिक बीमारी के उच्चतम मृत्यु दर में से एक है, उपचार आवश्यक है।
इन स्थितियों के लिए जरूरी "इलाज" नहीं है। कई मानसिक स्वास्थ्य स्थितियों की तरह, एक व्यक्ति को अपने पूरे जीवन में खाने के विकार का सामना करना पड़ेगा। उपचार का ध्यान भविष्य में रिकवरी और बचाव को रोकने की दिशा में काम करना होगा।
क्लाउस वेदफेल्ट / गेटी इमेजेज
ईटिंग डिसऑर्डर उपचार को अलग-अलग किया जाना चाहिए, और एक व्यक्ति के पास खाने के विकार के प्रकार के आधार पर प्रभावी उपचार के तरीके अलग-अलग होंगे। खाने के विकारों के प्रकारों में शामिल हैं:
- एनोरेक्सिया नर्वोसा
- बुलिमिया नर्वोसा
- अधिक खाने का विकार
- अन्य निर्दिष्ट खिला और खाने विकार (OSFED)
- अनिर्दिष्ट भोजन या विकार खाने
उपचार के स्तर
किसी व्यक्ति के अनूठे कारकों जैसे वरीयताओं, परिवार की भागीदारी, और उनकी स्थिति की चिकित्सा या मनोरोग संबंधी गंभीरता के आधार पर, खाने की विकारों का इलाज विभिन्न सेटिंग्स में किया जाता है।
खाने के विकारों के उपचार के स्तर में शामिल हो सकते हैं:
- स्व-सहायता: एक व्यक्ति वैकल्पिक तरीकों या स्वयं-सहायता संसाधनों के माध्यम से खुद का इलाज करता है। व्यक्ति को या तो उनकी स्थिति के बारे में अच्छी जानकारी होगी, दीर्घकालिक रिकवरी चरण में होना चाहिए, या अभी भी उनकी स्थिति के बारे में पता चल रहा है और अन्य स्रोतों से मदद कैसे लेनी है।
- समुदाय: व्यक्ति घर पर रहता है और अपने समुदाय में आउट पेशेंट उपचार सेवाएं प्राप्त करता है, जैसे टेलीथेरेपी, अपने प्राथमिक देखभाल प्रदाता के साथ दौरा, और बहुत कुछ।
- गहन आउट पेशेंट: उपचार एक आउट पेशेंट क्लिनिक में पेश किया जाता है जो व्यक्ति नियमित रूप से दौरा करता है, शायद सप्ताह में कई बार।
- आंशिक अस्पताल: इसमें ऐसे लोगों के लिए नियमित रूप से अस्पताल की निगरानी शामिल है जो चिकित्सकीय और मानसिक रूप से स्थिर हैं लेकिन उन्हें महत्वपूर्ण संकेतों और खाने के विकार व्यवहार की दैनिक निगरानी की आवश्यकता हो सकती है। आंशिक रूप से अस्पताल में भर्ती उपचार में एक व्यक्ति अभी भी समुदाय में रहता है, लेकिन दिन में कई घंटे कार्यक्रम में भाग लेता है।
- आवासीय: एक व्यक्ति जो चिकित्सकीय रूप से स्थिर है, लेकिन आवासीय उपचार से महत्वपूर्ण मनोरोग और व्यवहार समर्थन की आवश्यकता हो सकती है। वे समय की एक निर्धारित अवधि के लिए एक आवासीय उपचार केंद्र में रहेंगे और आम तौर पर व्यापक उपचार प्राप्त करेंगे।
- रोगी: रोगी सुरक्षित रूप से या मानसिक रूप से असुरक्षित या अस्थिर होने पर व्यक्ति को एक सुरक्षित रोगी सुविधा में उपचार प्राप्त होता है।
प्रिस्क्रिप्शन चिकित्सा
प्रिस्क्रिप्शन दवाओं का उपयोग खाने के विकारों के इलाज के लिए किया जाता है, लेकिन आमतौर पर एकमात्र उपचार पद्धति नहीं होती है। थेरेपी के साथ संयोजन में या उपचार में मदद करने के लिए एंटीसाइकोटिक, मूड स्टेबलाइजर्स और एंटीडिप्रेसेंट्स सहित दवाएं खाने के विकारों में कुछ लाभ दे सकती हैं। चिंता या अवसाद जैसे सह-घटना की स्थिति।
एंटीडिप्रेसेंट बुलिमिया नर्वोसा के इलाज के लिए उपयोग की जाने वाली प्राथमिक दवा है। इनमें से, चयनात्मक सेरोटोनिन रीपटेक इनहिबिटर (एसएसआरआई) अच्छी तरह से सहन किए जाते हैं और उनके पास सबसे अधिक सबूत होते हैं लेकिन मनोचिकित्सा के संयोजन में उपयोग किए जाने पर सबसे प्रभावी होते हैं। उन्होंने कहा कि इस तरह की घटनाओं को रोकने के लिए सरकार ने कई कदम उठाए हैं।
द्वि घातुमान खाने के विकार वाले लोगों के लिए, एम्फ़ैटेमिन के व्युत्पन्न लिस्डेक्सामफेटामाइन, एफडीए-अनुमोदित और अच्छी तरह से सहन किया जाता है। द्वि घातुमान खाने के विकार के उपचार में एंटीडिप्रेसेंट भी प्रभावी होते हैं और परेशान द्वि घातुमान खाने के व्यवहार को कम करने के लिए दिखाए जाते हैं। उन्होंने कहा कि इस तरह की घटनाओं को रोकने के लिए सरकार ने कई कदम उठाए हैं।
एनोरेक्सिया नर्वोसा को कभी-कभी दूसरी पीढ़ी के एंटीसाइकोटिक दवाओं के साथ इलाज किया जाता है, जिसमें ओलनाज़पीन और ट्रांसडर्मल हार्मोन शामिल हैं। ये उपचार वजन बढ़ाने और अस्थि घनत्व लाभ में सहायता कर सकते हैं लेकिन इसका उपयोग एकमात्र उपचार नहीं होना चाहिए।
चिकित्सा
मनोचिकित्सा विकार उपचार खाने की नींव है। एक व्यक्ति जिस प्रकार का चयन करता है, वह उनकी स्थिति की गंभीरता के आधार पर अलग-अलग होगा; उनकी व्यक्तिगत संस्कृति, पृष्ठभूमि और प्राथमिकताएँ; उनकी उम्र; और अधिक। ज्यादातर मामलों में, उपचारों का एक संयोजन सबसे प्रभावी उपचार होगा।
संज्ञानात्मक व्यवहार थेरेपी (सीबीटी)
संज्ञानात्मक व्यवहार थेरेपी (सीबीटी) खाने के विकारों के इलाज के लिए सबसे व्यापक रूप से अध्ययनित मनोचिकित्सा है। सीबीटी में, एक व्यक्ति को उनके विचार पैटर्न की पहचान करना, जागरूकता सीखना और उनकी सोच को बदलना और उसके बाद उनके व्यवहार को सिखाया जाता है।
खाने के विकारों के लिए सीबीटी में, कोई व्यक्ति भोजन, भावनाओं, नियंत्रण और शरीर की छवि के आसपास अपने विनाशकारी विचार पैटर्न की पहचान करना सीख सकता है। वे तब इन नकारात्मक विचार चक्रों से निपटने के लिए मैथुन तंत्र सीखेंगे। आखिरकार, चिकित्सक और ग्राहक अव्यवस्थित खाने के व्यवहार को बदलने के लिए एक साथ काम करते हैं।
अनुसंधान से पता चलता है कि संज्ञानात्मक व्यवहार थेरेपी सिर्फ छह सत्रों में खाने के विकार लक्षणों में सुधार करना शुरू कर सकती है, साथ ही प्रतिबंधात्मक व्यवहारों में शुरुआती कमी सकारात्मक परिणाम का सबसे अच्छा संकेतक है।
2017 की एक व्यवस्थित समीक्षा में यह भी पाया गया कि संज्ञानात्मक व्यवहार थेरेपी खाने के सभी प्रकार के विकारों के इलाज में प्रभावी है, और यह मनोचिकित्सा के अन्य प्रकारों की तुलना में समान या अधिक प्रभावी है।
अन्य मनोचिकित्सक
संज्ञानात्मक व्यवहार थेरेपी के अलावा, विकार उपचार खाने में उपयोग किए जाने वाले अन्य साक्ष्य-आधारित मनोचिकित्सा विधियाँ हैं। इनमें शामिल हैं:
- करुणा केंद्रित चिकित्सा (CFT-E)
- द्वंद्वात्मक व्यवहार चिकित्सा
- भावना चिकित्सा केंद्रित है
- संज्ञानात्मक उपचार चिकित्सा
- संवर्धित संज्ञानात्मक व्यवहार थेरेपी (E-CBT)
- स्वीकृति और प्रतिबद्धता चिकित्सा
परिवार आधारित चिकित्सा
परिवार आधारित चिकित्सा (एफबीटी), जिसे माउडस्ले दृष्टिकोण के रूप में भी जाना जाता है, को 1900 के अंत में लंदन में विकसित किया गया था। यह अब बच्चों और किशोरों के लिए खाने के विकारों के साथ एक प्रमुख खाने की विकार उपचार पद्धति है।
एफबीटी एक व्यवहार चिकित्सा है जो खाने के विकार के मूल कारण को संबोधित नहीं करता है या परिवार पर स्थिति को दोष देता है, जैसा कि पिछले तरीकों ने किया है। इसके बजाय, यह परिवार को एक इकाई के रूप में मानता है और माता-पिता को अपने बच्चे की मदद करने के लिए एक बाहरी शक्ति के रूप में खाने के विकार के खिलाफ लड़ाई के रूप में पुनर्प्राप्त करने का अधिकार देता है।
परिवार आधारित चिकित्सा की शुरुआत में, एक प्रमाणित चिकित्सक माता-पिता को बच्चे या किशोर को खिलाने में मदद करता है, क्योंकि माता-पिता घर पर बच्चे के पोषण का पूरा नियंत्रण रखते हैं। एफबीटी के दौरान, नियंत्रण को धीरे-धीरे बच्चे को वापस संक्रमित किया जाता है।
परिवार आधारित चिकित्सा का एक केंद्रीय लाभ यह है कि बच्चे या किशोर को अपने परिवार के साथ घर पर रहना पड़ता है। FBT आमतौर पर आउट पेशेंट या कभी-कभी आंशिक अस्पताल में भर्ती सेटिंग्स में पेश किया जाता है।
एक व्यवस्थित समीक्षा में पाया गया कि एफबीटी उपचार के अंत में व्यक्तिगत चिकित्सा से अधिक प्रभावी नहीं है। हालांकि, एफबीटी में उपचार के बाद छह से 12 महीने तक बनाए रखने वाले महत्वपूर्ण लाभों के परिणाम लंबे होते हैं।
कुछ शोध इंगित करते हैं कि किशोरों पर आधारित बुलिमिया नर्वोसा के उपचार में सीबीटी की तुलना में परिवार आधारित चिकित्सा वास्तव में अधिक प्रभावी हो सकती है।
पोषण चिकित्सा
एक पंजीकृत आहार विशेषज्ञ (आरडी) द्वारा पोषण संबंधी परामर्श विकार उपचार खाने का एक मुख्य पहलू है। खाने के विकार शरीर पर शारीरिक प्रभावों के कारण सभी मानसिक बीमारियों की उच्चतम मृत्यु दर ले जाते हैं, जिनमें कब्ज, महत्वपूर्ण वजन में वृद्धि या हानि, मासिक धर्म की हानि, हृदय संबंधी समस्याएं, कमजोर हड्डियां, और बहुत कुछ।
स्वस्थ शरीर के वजन पर लौटना वसूली प्रक्रिया का एक अनिवार्य हिस्सा है, हालांकि यह वसूली में व्यक्ति के लिए शारीरिक और भावनात्मक रूप से दर्दनाक हो सकता है।
पोषण संबंधी परामर्श एक व्यक्ति को भोजन योजना विकसित करने, खाने के पैटर्न को सामान्य करने, एक स्थिर और स्वस्थ शरीर के वजन तक पहुंचने, भोजन और खाने के साथ अपने रिश्ते को बदलने और वसूली और एक पतन योजना के लिए प्रेरणा विकसित करने में मदद कर सकता है।
व्यावसायिक चिकित्सा
व्यावसायिक चिकित्सा (ओटी) तेजी से आवासीय और असंगत दोनों ही स्थितियों में ईटिंग डिसऑर्डर उपचार का हिस्सा बनती जा रही है। व्यावसायिक चिकित्सक किसी व्यक्ति की सार्थक गतिविधियों और दिनचर्या के लेंस के माध्यम से स्वास्थ्य और पुनर्वास के लिए संपर्क करते हैं।
खाने के विकार वाले लोग भोजन, सामाजिकता, स्वयं की देखभाल और अन्य गतिविधियों से जुड़े व्यवसायों में संलग्न होने के लिए संघर्ष कर सकते हैं। व्यावसायिक चिकित्सा किसी व्यक्ति को आत्म-देखभाल में संलग्न होने में मदद कर सकती है, अकेले या दूसरों के साथ भोजन की तैयारी कर सकती है, किराने की खरीदारी, अवकाश, और बहुत कुछ।
व्यावसायिक चिकित्सा संवेदी मॉड्यूलेशन और एकीकरण के साथ भी मदद कर सकती है, विशेष रूप से एनोरेक्सिया नर्वोसा वाले लोगों में, जो वसूली और वजन बढ़ने के तीव्र चरणों के दौरान संवेदी अति-प्रतिक्रियाशीलता का अनुभव करते हैं।
भौतिक चिकित्सा
विकार उपचार खाने में भौतिक चिकित्सा (पीटी) की एक उभरती भूमिका है। एक व्यक्ति एक आवासीय उपचार कार्यक्रम या एक आउट पेशेंट क्लिनिक में एक भौतिक चिकित्सक को देख सकता है जो मांसपेशियों और शरीर की जागरूकता के पुनर्निर्माण पर काम कर सकता है।
2013 की एक व्यवस्थित समीक्षा में पाया गया कि शारीरिक थेरेपी उपचार के तौर-तरीके, एरोबिक व्यायाम और प्रतिरोध प्रशिक्षण ने एनोरेक्सिया नर्वोसा वाले लोगों में मांसपेशियों की ताकत और बॉडी मास इंडेक्स (बीएमआई) को काफी बढ़ा दिया है।
एरोबिक व्यायाम, चिकित्सीय योग, मालिश, और शरीर जागरूकता चिकित्सा ने भी एनोरेक्सिया और बुलिमिया नर्वोसा वाले लोगों में अवसाद के लक्षणों और खाने के विकार व्यवहार को कम करने में मदद की।
चिकित्सकीय इलाज़
गंभीरता के आधार पर, खाने के विकार वाले कुछ लोगों के लिए चिकित्सा निगरानी और उपचार आवश्यक हो सकता है। जीवन-धमकी के प्रभावों और अव्यवस्थित खाने के दीर्घकालिक स्वास्थ्य प्रभाव के कारण खाने के विकारों के लिए चिकित्सा उपचार की तलाश करना महत्वपूर्ण है।
चिकित्सा उपचार में शामिल हो सकते हैं:
- वजन की निगरानी
- महत्वपूर्ण संकेत की निगरानी
- मां बाप संबंधी पोषण
- अस्थि घनत्व स्कैनिंग
- एक्स-रे
- अंग समारोह, इलेक्ट्रोलाइट्स और रक्त की गणना की निगरानी के लिए रक्त परीक्षण
- हृदय की निगरानी
- चिकित्सकीय मूल्यांकन और उपचार
पूरक और वैकल्पिक चिकित्सा (सीएएम)
खाने के विकारों के लिए वैकल्पिक उपचार का सकारात्मक प्रभाव हो सकता है और लोगों के लिए बहुत सार्थक हो सकता है। हालांकि, उन्हें अभी भी सावधानी के साथ इलाज किया जाना चाहिए और उपरोक्त चिकित्सा, पोषण और चिकित्सीय उपचार के साथ संयोजन में उपयोग किया जाना चाहिए।
योग
योग खाने के विकारों के लिए एक लोकप्रिय वैकल्पिक उपचार है जो हाल के वर्षों में अनुसंधान में ध्यान आकर्षित कर रहा है। योग को अब अक्सर आवासीय या आउट पेशेंट सेटिंग्स में मुख्यधारा के उपचार में शामिल किया जाता है।
एक प्रारंभिक अध्ययन में पाया गया कि एक 12-सप्ताह के योग कार्यक्रम ने द्वि घातुमान खाने की विकार की गंभीरता को कम कर दिया। एक यादृच्छिक नियंत्रित परीक्षण में पाया गया कि एक आवासीय सेटिंग में, खाने के विकारों के साथ प्रतिभागियों के बीच भोजन से पहले योग ने नकारात्मक भावनाओं को कम कर दिया।
हालांकि, विभिन्न खाने के विकारों के लिए योग के लाभों पर अधिक शोध की आवश्यकता है। 2019 की व्यवस्थित समीक्षा में पाया गया कि योग खाने के विकारों के इलाज में प्रभावी है, लेकिन उपचार की सिफारिशों पर निष्कर्ष बनाने के लिए साक्ष्य की गुणवत्ता कम है और अधिक शोध की आवश्यकता है।
स्वास्थ्य लाभ
वसूली के पहलुओं में वजन, शरीर की छवि, भावनाएं, खाने का व्यवहार, खाने के विकार में स्वतंत्रता, शारीरिक स्वास्थ्य, मनोवैज्ञानिक कल्याण और जीवन जीने की भावनाएं शामिल हो सकती हैं।
पुनर्प्राप्ति के उन पहलुओं का उपयोग करते हुए, 2020 के सर्वेक्षण में पाया गया कि केवल 20% माता-पिता ने महसूस किया कि उनके बच्चे ने अपने खाने के विकार से पूरी वसूली हासिल की है। चिकित्सा समुदाय की तुलना में वसूली।
कई लोगों के लिए, रिकवरी सभी खाने के विकार लक्षणों के पूर्ण उपचार का पर्याय नहीं है; मनोचिकित्सा के पूर्ण अभाव से अंतर्दृष्टि और आत्म-प्रबंधन अधिक सार्थक हो सकता है।
कई मानसिक स्वास्थ्य स्थितियों की तरह, खाने के विकार पुराने हो सकते हैं। यह एक प्राकृतिक प्रक्रिया के रूप में, प्राकृतिक उतार-चढ़ाव के साथ आपके खाने के विकार की वसूली के बारे में अधिक यथार्थवादी हो सकता है। निरंतर उपचार के माध्यम से, पहचान और ट्रिगर योजनाओं को शुरू करने से आपके जीवन की गुणवत्ता और मानसिक और शारीरिक स्वास्थ्य को बनाए रखने में मदद मिल सकती है।
बहुत से एक शब्द
यह एक खा विकार के साथ किसी के लिए बहुत चुनौतीपूर्ण हो सकता है उपचार की तलाश में। कुछ खा विकार वाले लोग विशेष रूप से उनकी स्थिति में कम अंतर्दृष्टि रखते हैं। कुछ में, इसका कारण यह है कि एनोसोग्नोसिया, या स्वास्थ्य की स्थिति में अंतर्दृष्टि की कमी, मस्तिष्क पर भुखमरी का एक दुष्प्रभाव है।
कई अन्य लोगों के लिए, उपचार के दौरान वजन बढ़ाने और बाद में अपने शरीर और जीवन पर नियंत्रण खोने का विचार वास्तव में भयानक है। इस डर का सामना करने के लिए, उपचार लेने की प्रेरणा बहुत कम हो सकती है।
कई लोगों के लिए, विशेष रूप से बच्चों और किशोरों के लिए, उपचार को प्रोत्साहित किया जाता है या परिवार के सदस्यों द्वारा भी मजबूर किया जाता है। 18 वर्ष से अधिक उम्र के वयस्कों को उनके परिवारों द्वारा इलाज के लिए मजबूर नहीं किया जा सकता है। हालांकि, देखभाल करने वाले रिश्तेदारों और दोस्तों की अभी भी जागरूकता बढ़ाने और उपचार को प्रोत्साहित करने में महत्वपूर्ण भूमिका है।
अंततः, परिवर्तन व्यक्ति के लिए नीचे आता है, हालांकि। यदि आपको खाने की बीमारी है और आप अपने उपचार के विकल्पों पर विचार कर रहे हैं, तो जान लें कि मदद उपलब्ध है। पुनर्प्राप्ति एक कठिन प्रक्रिया है, लेकिन वसूली के लिए आपकी सड़क पर मदद करने के लिए कई सबूत-आधारित विकल्प हैं।
मदद चाहिए
यदि आप या कोई प्रिय व्यक्ति भोजन की गड़बड़ी का सामना कर रहे हैं, तो 1-800-931-2237 पर समर्थन के लिए राष्ट्रीय भोजन विकार संघ (NEDA) हेल्पलाइन से संपर्क करें।
अधिक मानसिक स्वास्थ्य संसाधनों के लिए, हमारे राष्ट्रीय हेल्पलाइन डेटाबेस देखें।








-side-effects.jpg)





.jpg)

-will-hate.jpg)