पित्त नली का कैंसर, जिसे कोलेंगियोकार्सिनोमा भी कहा जाता है, एक दुर्लभ प्रकार का कैंसर है जो पित्त नलिकाओं को प्रभावित करता है - जो यकृत और पित्ताशय की थैली से छोटी आंत तक चलती है। इन नलिकाओं के स्थित होने के कारण, कोलेजनोकार्सिनोमा तीव्र हेपेटाइटिस लक्षण प्रकट कर सकता है, जिसमें पेट में दर्द, मल के रंग में परिवर्तन और आंखों और त्वचा का पीला होना शामिल है।
पित्त नली का कैंसर आमतौर पर बड़े वयस्कों को प्रभावित करता है और यह सूजन आंत्र रोगों, यकृत रोग और जन्मजात यकृत या पित्त नली की असामान्यताओं से जुड़ा होता है। यह कैंसर सबसे अधिक बार लाइलाज है, क्योंकि इसके लक्षण तब विकसित होते हैं जब दुर्भावना पहले से फैल चुकी होती है (मेटास्टेसाइज़्ड)।
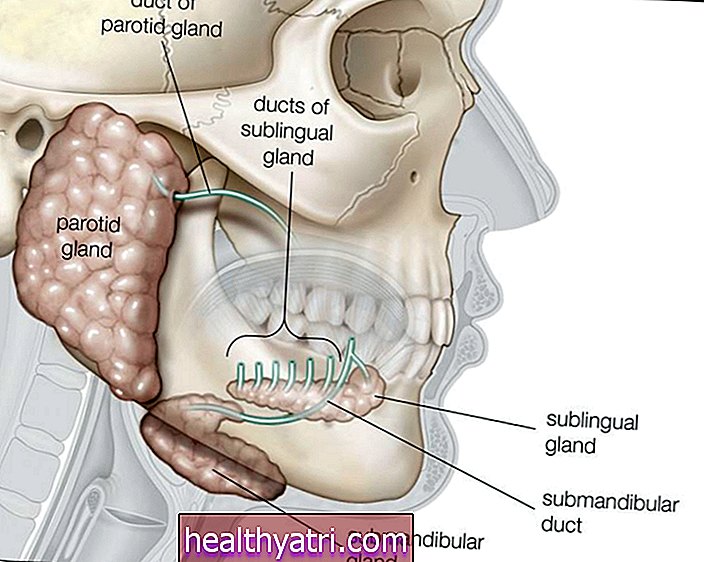
पित्त नली प्रणाली की शारीरिक रचना
पित्त नलिकाओं का आपका नेटवर्क यकृत में शुरू होता है जहां कई छोटी नलियां पित्त एकत्र करती हैं, एक तरल पदार्थ जो पाचन में सहायक होता है।
ये छोटी नलिकाएँ दाएं और बाएं यकृत नलिकाओं के निर्माण के लिए एक साथ आती हैं, जो बाद में यकृत के बाहर आम यकृत वाहिनी में जोड़ती हैं।
नीचे कम, सामान्य यकृत वाहिनी पित्ताशय की थैली (जहां पित्त जमा होता है) के सिस्टिक वाहिनी से जुड़ जाता है और आम पित्त नली में जुड़ जाता है।
पित्त नली का कैंसर इस ट्यूब के नेटवर्क के किसी भी हिस्से में विकसित हो सकता है।
पित्त नली के कैंसर के प्रकार
ट्यूमर के स्थान के आधार पर, घातकता को तीन तरीकों में से एक में वर्गीकृत किया जा सकता है।
- इंट्राहेपेटिक पित्त नली का कैंसर: ये कैंसर यकृत के अंदर छोटी पित्त शाखाओं में शुरू होते हैं।
- पेरिहिलर पित्त नली का कैंसर: ये कैंसर हेपेटिक हिलम में शुरू होते हैं, जिस क्षेत्र में बाएं और दाएं यकृत के नलिकाएं संयुक्त होते हैं और बस यकृत को छोड़ना शुरू कर रहे हैं।
- डिस्टल पित्त नली का कैंसर: ये कैंसर छोटी आंत के पास पित्त नली के नीचे पाए जाते हैं।
यकृत के भीतर विकसित होने वाले पित्त नली के कैंसर को भी कहा जाता हैइंट्राहेपेटिक पित्त नली के कैंसर, जबकि वे जो लीवर के बाहर विकसित होते हैं, उन्हें कहा जाता हैफालतू पित्त नली का कैंसर.
पित्त नली का कैंसर के लक्षण
जिगर में या उसके आस-पास के स्थान के कारण, पित्त नली का कैंसर यकृत की सूजन का कारण बन सकता है, जिसे आमतौर पर हेपेटाइटिस कहा जाता है। यह यकृत एंजाइमों में असामान्य वृद्धि और रक्तप्रवाह में बिलीरुबिन (लाल रक्त कोशिकाओं के टूटने से उत्पन्न पीलापन) के कारण हो सकता है।
पित्त नली के कैंसर के लक्षण हेपेटाइटिस के अनुरूप होते हैं और इसमें शामिल हो सकते हैं:
- पसलियों के नीचे ऊपरी दाएं चतुर्थांश में पेट में दर्द
- हेपेटोमेगाली (असामान्य रूप से बढ़े हुए यकृत)
- पीलिया (त्वचा और आंखों का पीला पड़ना)
- बुखार
- चाक का मल
- अंधेरा, कोला के रंग का मूत्र
- सामान्य खुजली
- थकान
- जी मिचलाना
- भूख कम लगना
अनजाने में वजन कम होना, एक लक्षण जो कि हेपेटाइटिस और कैंसर दोनों के साथ होता है, पित्त नली के कैंसर वाले लोगों में आम है।
लक्षणों की गंभीरता आमतौर पर ट्यूमर के स्थान से मेल खाती है। एक्स्ट्राहेपेटिक ट्यूमर पीलिया के साथ अधिक पेश करते हैं जो लिवर से बाहर निकलने वाले तरल पदार्थों की बढ़ती रुकावट के कारण अंतःशिरा वाले होते हैं। एक्स्टेपेटिक ट्यूमर अधिक ओवरट लीवर दर्द और सूजन के साथ प्रकट होते हैं।
का कारण बनता है
अमेरिकन कैंसर सोसायटी के अनुसार, संयुक्त राज्य में हर साल लगभग 8,000 लोगों को पित्त नली के कैंसर का पता चलता है। अंतर्गर्भाशयी और extrahepatic पित्त नली के कैंसर के लिए निदान की औसत आयु क्रमशः 70 और 72 है।
पित्त नली के कैंसर की शुरुआत से जुड़े कई रोग और विकार हैं, जो सबसे आम हैं:
- विकसित दुनिया में प्राथमिक स्क्लेरोज़िंग कोलेजनिटिस, एक सूजन पित्त नली की बीमारी और पित्त नली के कैंसर का सबसे आम कारण
- अल्सरेटिव कोलाइटिस और क्रोहन रोग सहित भड़काऊ आंत्र रोग, जिनमें से दोनों प्राथमिक स्क्लेरोज़िंग चोलैंगाइटिस से निकटता से जुड़े हुए हैं
- सिरोसिस, हेपेटाइटिस बी, हेपेटाइटिस सी और गैर-अल्कोहल फैटी लिवर रोग सहित पुरानी जिगर की बीमारियां
- कोलेडोकल अल्सर, पित्त नली के अल्सर जो पित्त के प्रवाह को बाधित करते हैं
- पैरासिटिक लिवर परजीवी जिनमें लिवर फ्लूक शामिल हैं, जो एशिया और विकासशील दुनिया में अधिक आम हैं
- लीवर या पित्त नलिकाओं की जन्मजात असामान्यताएं जिनमें कारोली सिंड्रोम, लिंच सिंड्रोम II और पॉलीसिस्टिक यकृत रोग शामिल हैं
जोखिम
लोगों के कुछ समूहों को भी पित्त नली के कैंसर का अधिक खतरा होता है। पूरी तरह से स्पष्ट नहीं होने के कारणों के लिए, संयुक्त राज्य अमेरिका के अन्य समूहों की तुलना में लैटिनक्स व्यक्तियों को बीमारी होने की अधिक संभावना है।
चोलेंजियोकार्सिनोमा का एक पारिवारिक इतिहास भी आपके जोखिम को बढ़ा सकता है, हालांकि इस बीमारी को स्वयं एक अंतर्निहित नहीं माना जाता है। कई मामलों में, पित्त नली के कैंसर के अंतर्निहित कारण कभी नहीं पाए जाते हैं।
माना जाता है कि मोटापा भी एक प्रमुख भूमिका निभाता है, क्योंकि बड़े पैमाने पर अत्यधिक भड़काऊ तनाव यह जिगर पर रखता है। यही बात धूम्रपान और अत्यधिक शराब के उपयोग पर भी लागू होती है। अन्य जोखिम कारकों के विपरीत, इन्हें संशोधित माना जाता है और संभावित रूप से किसी व्यक्ति के पित्त नली के कैंसर के जोखिम को कम कर सकता है यदि स्वास्थ्यवर्धक आदतें (वजन कम करना, धूम्रपान बंद करना, शराब का सेवन कम करना) को गले लगा लिया जाता है।
निदान
पित्त नली के कैंसर का निदान एक शारीरिक परीक्षा, रक्त परीक्षण, इमेजिंग अध्ययन और न्यूनतम इनवेसिव चिकित्सा प्रक्रियाओं के संयोजन से किया जाता है। अंततः, बीमारी की निश्चित रूप से पुष्टि करने का एकमात्र तरीका प्रभावित ऊतकों की बायोप्सी है।
शारीरिक परीक्षा के दौरान रोग के लक्षणों की पहचान करने के अलावा, आपका डॉक्टर बीमारी के लिए आपके व्यक्तिगत जोखिम कारकों को भी ध्यान में रखेगा। प्रारंभिक मूल्यांकन के आधार पर, वे परीक्षण और प्रक्रियाओं की एक श्रृंखला का आदेश देंगे ताकि कारण का पता लगाया जा सके।
रक्त परीक्षण
पित्त नली के कैंसर के निदान में आमतौर पर दो रक्त परीक्षण होते हैं। न तो रोग का निदान करने में सक्षम है, लेकिन वे डॉक्टर को सही दिशा में इंगित कर सकते हैं और प्रारंभिक निदान का समर्थन कर सकते हैं।
पहला लिवर फंक्शन टेस्ट (LFT) है, परीक्षणों का एक सामान्यीकृत पैनल है जो यह पता लगा सकता है कि लिवर की सूजन के कारण लिवर एंजाइम का उत्थान हो रहा है या नहीं। अत्यधिक उच्च यकृत एंजाइम यकृत रोग का एक सामान्य संकेत है, लेकिन विशेष रूप से स्वयं कैंसर का संकेत नहीं है।
यदि कैंसर का संदेह है, तो ट्यूमर मार्कर परीक्षण भी होते हैं- कार्सिनोएम्ब्रायोनिक एंटीजन (सीईए) और कार्बोहाइड्रेट एंटीजन 19-9 (19-9) - यह रक्त में प्रोटीन के स्तर को मापता है जो गैस्ट्रोइंटेस्टाइनल कैंसर के जवाब में उत्पन्न होते हैं। फिर, ये परीक्षण निश्चित रूप से पित्त नली के कैंसर की पहचान नहीं कर सकते हैं, लेकिन डॉक्टरों को सही निदान के करीब ले जाते हैं।
इमेजिंग टेस्ट
इमेजिंग परीक्षण अप्रत्यक्ष रूप से ट्यूमर और आस-पास की संरचनाओं को देखकर पित्त नली के कैंसर का निदान करने में मदद कर सकते हैं। ऐसे विभिन्न परीक्षण हैं जिन्हें डॉक्टर आदेश दे सकता है:
- पेट का अल्ट्रासाउंड, एक गैर-इनवेसिव प्रक्रिया जो पेट के अंगों और संरचनाओं की छवियों को उत्पन्न करने के लिए उच्च आवृत्ति ध्वनि तरंगों का उपयोग करती है
- कंप्यूटेड टोमोग्राफी (सीटी स्कैन), जिसमें आंतरिक अंगों के त्रि-आयामी "स्लाइस" बनाने के लिए कई एक्स-रे का उपयोग किया जाता है।
- चुंबकीय अनुनाद इमेजिंग (एमआरआई स्कैन), जिसमें शक्तिशाली चुंबकीय और रेडियो तरंगें आंतरिक अंगों, विशेष रूप से नरम ऊतकों की अत्यधिक विस्तृत छवियां बनाती हैं
- एमआरआई कोलेजनोपैन्टोग्राफी, पित्त नलिकाओं, पित्ताशय की थैली, यकृत या अग्न्याशय में रुकावट और अन्य समस्याओं का पता लगाने के लिए एक विशेष एमआरआई तकनीक जिसमें विपरीत रंगों का उपयोग किया जाता है।
प्रक्रियाओं
न्यूनतम इनवेसिव प्रक्रियाएं हैं जो डॉक्टरों को ट्यूमर तक पहुंचने और लैब में मूल्यांकन के लिए ऊतक के नमूने (बायोप्सी) प्राप्त करने में मदद कर सकती हैं। सामान्य प्रक्रियाओं में निम्नलिखित शामिल हैं।
- इंडोस्कोपिक प्रतिगामी कोलेजनोपचारोग्राफी (ईआरसीपी): एंडोस्कोप नामक एक लचीली ट्यूब को मुंह के माध्यम से छोटी आंत में कल्पना की जाती है, बड़ी पित्त नलिकाओं से ऊतकों तक पहुंचने, पहुंचने और प्राप्त करने के लिए।
- परक्यूटेनियस ट्रांसफैटिक कोलेजनियोग्राफी (PTC): पित्त नली में ट्यूमर तक पहुंचने के लिए पेट के माध्यम से एक सुई डाली जाती है।
- एंडोस्कोपिक अल्ट्रासाउंड: पित्त नलिकाओं से ऊतक के नमूने प्राप्त करने के लिए एक विशेष अल्ट्रासाउंड ट्रांसड्यूसर को छोटी आंत में पहुंचाने के लिए मुंह या मलाशय में पेश किया जाता है।
- लैप्रोस्कोपी: एक न्यूनतम इनवेसिव सर्जरी जिसमें पेट में कई छोटे चीरों को विशेष सर्जिकल उपकरणों का उपयोग करके एक ट्यूमर तक पहुंचने के लिए बनाया जाता है।
पित्त नली के कैंसर की निश्चित रूप से पुष्टि करने में सक्षम होने के अलावा, एक बायोप्सी के दौरान लिया गया ऊतक का नमूना भी कुरूपता को चरणबद्ध करने और उपचार के उचित पाठ्यक्रम को निर्धारित करने के लिए इस्तेमाल किया जा सकता है।
मचान
एक बार पित्त नली का कैंसर निश्चित रूप से निदान कर लिया गया है, डॉक्टर बीमारी के चरण के लिए परीक्षणों के एक अतिरिक्त दौर का आदेश देगा।
इसमें पॉज़िट्रॉन एमिशन टोमोग्राफी (पीईटी) जैसे इमेजिंग अध्ययन शामिल हो सकते हैं, जो कैंसर के अनुरूप चयापचय में बदलाव की पहचान करने के लिए रेडियोधर्मी रंगों का उपयोग करता है। यह स्थापित कर सकता है यदि रोग स्थानीयकृत है (फैल के कोई संकेत नहीं है), क्षेत्रीय (आस-पास के ऊतकों को प्रभावित करना), या दूर (मेटास्टेटिक)।
हालाँकि अंतर्गर्भाशयी और एक्सट्राएपेटिक पित्त नली का कैंसर दोनों ही पाँच भागों (चरण ० से ४) में होता है, लेकिन उनमें से प्रत्येक को परिभाषित करने में भिन्नता होती है।
आनुवांशिक रूपरेखा
कैंसर के मंचन के अलावा, आनुवंशिक परीक्षण यह देखने के लिए किया जा सकता है कि क्या आपके कैंसर में उपचार योग्य म्यूटेशन हैं। यदि हां, तो आप नए लक्षित उपचारों के लिए एक उम्मीदवार हो सकते हैं जो विशेष रूप से इन कैंसर कोशिकाओं को पहचानते हैं और मारते हैं।
इलाज
पित्त नली के कैंसर के बहुमत लाइलाज हैं, मुख्य रूप से क्योंकि बीमारी आमतौर पर उस समय से उन्नत होती है जब लक्षण दिखाई देते हैं।
कहा जाता है कि, मेटास्टेसिस होने से पहले पित्त नली का कैंसर कभी-कभी जल्दी पकड़ा जाता है और सर्जरी से इसका इलाज किया जा सकता है। यह आमतौर पर सभी शेष कैंसर कोशिकाओं को नष्ट करने के लिए सहायक (द्वितीयक सहायक) चिकित्सा द्वारा पीछा किया जाता है।
जब ट्यूमर और प्रभावित ऊतक को पूरी तरह से हटाया नहीं जा सकता है, तो उपचार कैंसर के प्रसार को धीमा करने, लक्षणों को कम करने, अस्तित्व को बढ़ाने और जीवन की समग्र गुणवत्ता में सुधार करने पर केंद्रित है।
शल्य चिकित्सा
जब तक कैंसर उन्नत और स्पष्ट रूप से अक्षम नहीं होता है, ज्यादातर लोग यह निर्धारित करने के लिए खोजपूर्ण सर्जरी से गुजरेंगे कि क्या सर्जिकल लकीर (हटाने) संभव है। यह आमतौर पर खुली सर्जरी के बजाय लैप्रोस्कोपी के साथ किया जाता है।
यदि मेटास्टेसिस का कोई सबूत नहीं है, तो ट्यूमर स्थानीयकृत या क्षेत्रीय (चरण 1 से 3) है, तो व्यक्ति के सामान्य स्वास्थ्य और यकृत के कार्य के आधार पर पुनर्जीवन पर विचार किया जा सकता है।
सर्जरी के प्रकार ट्यूमर के स्थान से भिन्न हो सकते हैं:
- अंतर्गर्भाशयी पित्त नली के कैंसर के लिए आमतौर पर पास के लिम्फ नोड्स के स्नेह के साथ यकृत (हेपेटेक्टोमी) के हिस्से को हटाने की आवश्यकता होती है।
- एक्सट्राएपेटिक पित्त नली के कैंसर का आमतौर पर एन ब्लाक पैनक्रियाडोडोडेनेक्टोमी (जिसे व्हिपल प्रक्रिया के रूप में भी जाना जाता है) के साथ इलाज किया जाता है, जिसमें अग्न्याशय और छोटी आंत के एक हिस्से के साथ आम पित्त नली को हटाना शामिल है। प्रभावित अतिरिक्त पित्त नली भी resected होगा।
कुछ प्रारंभिक चरण के इंट्राहेपेटिक ट्यूमर निष्क्रिय होते हैं लेकिन फिर भी यकृत प्रत्यारोपण के साथ इलाज किया जा सकता है। ऐसे मामलों में, कीमोथेरेपी और विकिरण का उपयोग बीमारी के प्रसार को रोकने के लिए किया जा सकता है जब तक कि दाता जिगर नहीं मिल सकता है।
सहायक चिकित्सा
बीमारी का इलाज करने और इसकी वापसी को रोकने के इरादे से सर्जरी के बाद एडजुवेंट थेरेपी का उपयोग किया जाता है। इसमें कीमोथेरेपी और बाहरी या आंतरिक विकिरण उपचार शामिल हो सकते हैं जो आमतौर पर कैंसर के इलाज के लिए उपयोग किए जाते हैं।
उस के साथ, यह स्पष्ट नहीं है कि ये उपचार पुनरावृत्ति को रोकने में कितने प्रभावी हैं, और उनके उचित उपयोग के रूप में काफी विवाद हैं।
विवाद का एक हिस्सा इस तथ्य से उपजा है कि पित्त नली के कैंसर वाले बहुत कम लोगों में ऑपरेटिव ट्यूमर होते हैं। जो इन उपचारों का जवाब दे भी सकते हैं और नहीं भी।
वर्तमान में, इस बात का कोई प्रमाण नहीं है कि या तो एडजुवेंट कीमोथेरेपी या रेडिएशन थेरेपी जीवित अवस्था का विस्तार कर सकती है, यहां तक कि प्रारंभिक-चरण की दुर्भावना वाले लोगों में भी। यहां तक कि, डॉक्टर अक्सर सहायक चिकित्सा की सलाह देते हैं, खासकर अगर कोई भी मौका हो कि कैंसर कोशिकाएं शेष हैं। शल्यचिकित्सा के बाद।
प्रशामक थेरेपी
पैलिएटिव थेरेपी उपचार का एक रूप है जिसका उपयोग देर से चरण की बीमारी के लक्षणों के लिए दर्द और नियंत्रण को कम करने के लिए किया जाता है। निष्क्रिय पित्त नली के कैंसर वाले लोगों में, यह कई रूप ले सकता है:
- दर्द की दवाएँ, जिसमें फ़ेंटेनील जैसे ओपिओइड दवाएं शामिल हैं
- उपशामक विकिरण चिकित्सा, जो मुख्य रूप से एक पित्त नली को कम करने या संकुचित नसों पर दबाव को कम करने के लिए एक ट्यूमर के आकार को कम करने के लिए उपयोग किया जाता है
- प्रशामक कीमोथेरेपी, एक रक्त वाहिका में कैथेटर के माध्यम से ट्यूमर को सिकोड़ने के लिए अवरुद्ध पित्त नली को दिया जाता है
- पित्त प्रवाह को बेहतर बनाने के लिए पित्त नली में पित्त नली में एक स्टेंट कहा जाता है
- पित्त बाईपास, एक सर्जिकल प्रक्रिया जिसमें पित्त नली की रुकावट होती है और कटे हुए सिरों को एक साथ सिल दिया जाता है
- पर्क्यूटेनियस ट्यूमर एब्लेशन, जिसमें गर्मी या विद्युत ऊर्जा को सुई के समान इलेक्ट्रोड के माध्यम से त्वचा तक पहुंचाया जाता है
- पर्क्यूटेनियस इथेनॉल इंजेक्शन, जिसमें अल्कोहल को ट्यूमर में इंजेक्ट किया जाता है ताकि वह सिकुड़ जाए और दर्द को दूर करने वाली तंत्रिकाओं को मृत कर दे।
नए लक्षित थैरेपी और इम्यूनोथैरेपी का उपयोग उन लोगों में किया जा रहा है जिनके कैंसर में विशिष्ट आनुवंशिक परिवर्तन शामिल हैं:
- लक्षित दवाएं टिबोसो (ivosidenib) और पेमाजेरे (पेमेनिगिटिब), जो कैंसर के विकास को रोक सकती हैं
- Keytruda (pembrolizumab) जैसे प्रतिरक्षाविज्ञानी एजेंट, जो रोग की प्रगति को धीमा कर सकते हैं
पित्त नली के कैंसर से पीड़ित लोगों को नैदानिक परीक्षणों में भाग लेने के लिए प्रोत्साहित किया जाता है। यह उन्हें प्रयोगात्मक दवाओं या उपचारों तक पहुंच प्रदान कर सकता है जो परिणामों में सुधार कर सकते हैं, खासकर अगर उनकी बीमारी अक्षम है।
रोग का निदान
पांच वर्षीय उत्तरजीविता एक आम उपाय है जिसका उपयोग यह निर्धारित करने के लिए किया जाता है कि किसी बीमारी से पीड़ित लोगों का प्रतिशत कितना होगाकम से कमप्रारंभिक निदान के बाद पांच साल। पित्त नली के कैंसर के लिए पांच साल की जीवित रहने की दर टूट गई है कि कैंसर कितनी दूर तक फैल गया है और क्या ट्यूमर इंट्राहेपेटिक या एक्स्टेरापिक है।
आम तौर पर, बोलने वाले पित्त नली के कैंसर वाले लोगों में बेहतर परिणाम (प्रैग्नोज) होते हैं क्योंकि लिवर प्रभावित होने की संभावना कम होती है। किसी भी प्रकार के कैंसर के साथ मेटास्टैटिक लीवर की भागीदारी खराब परिणामों से जुड़ी होती है।
बहुत से एक शब्द
यह जानकर कि आपको पित्त नली का कैंसर है, आप यह मान सकते हैं कि आपके पास जीने के लिए कुछ ही समय है। यह याद रखना महत्वपूर्ण है कि रोग एक व्यक्ति से दूसरे व्यक्ति में भिन्न हो सकता है और यह कि पांच साल का उत्तरजीविता का अनुमान बस इतना ही है - अनुमान। कुछ लोग अपने सामान्य स्वास्थ्य और ट्यूमर के स्थान के आधार पर अधिक समय तक जीवित रह सकते हैं।
किसी भी निष्कर्ष पर कूदने से पहले, अपने चिकित्सक के साथ मिलकर बीमारी को ठीक से मंचित करने के लिए काम करें, और तनाव और चिंता को दूर करने में मदद करने के लिए दोस्तों और प्रियजनों से सहायता लें। यदि आप निदान या एक अनुशंसित चिकित्सा के बारे में अनिश्चित हैं, तो पित्त कैंसर में विशेषज्ञता वाले एक ऑन्कोलॉजिस्ट से दूसरी राय लेने में संकोच न करें।