पैप स्मीयर के आधार पर सरवाइकल कैंसर का संदेह किया जा सकता है, जो एक नियमित जांच परीक्षण है, और एक ग्रीवा बायोप्सी के साथ का निदान किया जाता है। अमेरिकन कैंसर सोसाइटी के अनुसार, 25 से 65 वर्ष की आयु की महिलाओं को या तो एक प्राथमिक एचपीवी टेस्ट या एचपीवी टेस्ट के संयोजन के साथ और पैप स्मीयर को हर पांच साल में या पैप स्मीयर को हर तीन साल में अकेले लगाना चाहिए।
अधिक जोखिम वाले लोगों के लिए अधिक बार परीक्षण की सिफारिश की जा सकती है या जिनके अतीत में असामान्य परिणाम आए हैं। ऐसे अन्य परीक्षण हैं जो सर्वाइकल कैंसर की पहचान कर सकते हैं, विशेष रूप से अधिक उन्नत चरणों में।
भली प्रकार
स्वयं के चेक
सरवाइकल कैंसर के लक्षण आमतौर पर तब तक प्रकट नहीं होते हैं जब तक कि कैंसर काफी उन्नत अवस्था में न आ जाए। सर्वाइकल कैंसर का सबसे आम कारण, आमतौर पर लक्षणों का कारण नहीं होता है - यही कारण है कि आपके नियमित रूप से निर्धारित स्त्री रोग संबंधी परीक्षाएं होना बहुत महत्वपूर्ण है।
क्या देखें:
फिर भी, कुछ चीजें हैं जिन्हें आप देख सकते हैं। इन पर ध्यान देने से आप सर्वाइकल कैंसर का निदान नहीं कर पाएंगे। बल्कि, वे केवल संकेत हैं कि आपको डॉक्टर देखना चाहिए:
- असामान्य गर्भाशय रक्तस्राव
- जननांग मौसा, जो उठाया जा सकता है, दर्द रहित, और त्वचा के रंग का (हालांकि जननांग मौसा के लिए जिम्मेदार एचपीवी के उपभेद गर्भाशय ग्रीवा के कैंसर से जुड़े नहीं हैं)
- मूत्र की आवृत्ति में वृद्धि
- श्रोणि दर्द, विशेष रूप से संभोग के दौरान
- योनि स्राव
लैब्स और टेस्ट
गर्भाशय ग्रीवा में असामान्य परिवर्तन आम तौर पर कई वर्षों में विकसित होते हैं। चूंकि गर्भाशय ग्रीवा की कोशिकाएं कैंसर कोशिका बनने से पहले परिवर्तनों की एक श्रृंखला से गुजरती हैं, इसलिए एचपीवी के साक्ष्य के लिए या नैदानिक परीक्षणों के साथ पूर्व कैंसर परिवर्तनों के लिए स्क्रीन करना संभव है।
दो सरलतम विधियों में शामिल हैं:
पैप स्मीयर
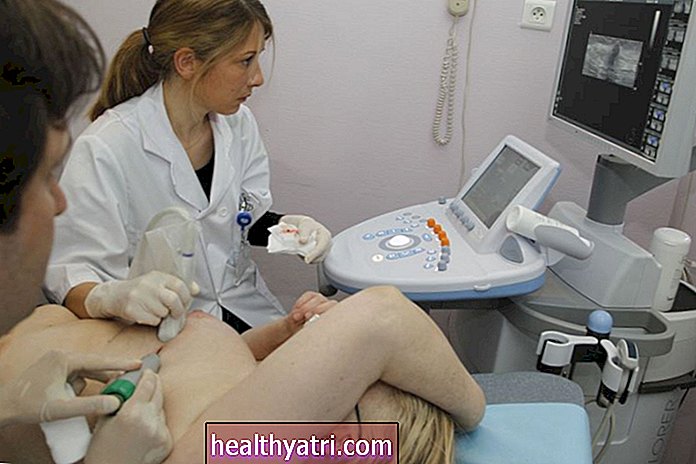
सर्वाइकल कैंसर के निदान में एक पैप स्मीयर एक महत्वपूर्ण भूमिका निभाता है। यह है कि ज्यादातर महिलाओं को पता चलता है कि उन्हें ग्रीवा डिसप्लेसिया या सर्वाइकल कैंसर है। यह एक सरल परीक्षण है जो कैंसर में प्रगति करने से बहुत पहले गर्भाशय ग्रीवा की असामान्यताओं को प्रकट कर सकता है।
पैप स्मीयर आमतौर पर एक परीक्षा कक्ष में एक रूटीन स्त्रीरोग संबंधी चेकअप के दौरान किया जाता है। पैप स्मीयर के दौरान, आपका डॉक्टर गर्भाशय ग्रीवा से थोड़ी मात्रा में ऊतक निकालता है। यह गर्भाशय ग्रीवा को एक छोटे ब्रश (जैसे काजल की छड़ी) या कपास झाड़ू से धीरे से रगड़कर किया जाता है।
यह केवल एक नमूना एकत्र करने के लिए सेकंड लेता है। कुछ महिलाओं को इसके बाद मासिक धर्म में ऐंठन के समान हल्के ऐंठन की अनुभूति होती है, लेकिन आमतौर पर दर्द नहीं होता है।
एक माइक्रोस्कोप के तहत कोशिकाओं की जांच की जाती है और असामान्य कोशिकाओं को ग्रीवा डिसप्लेसिया के रूप में जाना जाता है।
सरवाइकल डिसप्लेसिया को निम्नानुसार वर्गीकृत किया गया है:
- ASCUS (अनिर्धारित महत्व की atypical कोशिकाएं) किसी भी परिवर्तन का वर्णन करती हैं जो हल्के असामान्य हैं। इसका कारण संक्रमण से पूर्ववर्ती कोशिकाओं के विकास के लिए कुछ भी हो सकता है। ASCUS गर्भाशय ग्रीवा के डिस्प्लेसिया का संकेत नहीं है जब तक कि आगे पुष्टिकरण परीक्षण नहीं किया जाता है।
- AGUS (अनिर्धारित महत्व की असामान्य ग्रंथि कोशिकाएं) ग्रंथि कोशिकाओं में एक असामान्यता को संदर्भित करता है जो बलगम का उत्पादन करता है। AGUS परिणाम दुर्लभ माना जाता है, सभी पैप स्मीयर परिणामों के 1% से कम में होता है।
- LGSIL (लो-ग्रेड स्क्वैमस इंट्रापीथेलियल घाव) का मतलब है कि परीक्षण ने हल्के डिसप्लेसिया का पता लगाया है। यह सबसे आम खोज है और ज्यादातर मामलों में, दो साल के भीतर अपने दम पर साफ हो जाएगा।
- एचजीएसआईएल (हाई-ग्रेड स्क्वैमस इंट्रापीथेलियल घाव) एक और अधिक गंभीर वर्गीकरण है जो अगर अनुपचारित छोड़ दिया जाता है, तो गर्भाशय ग्रीवा के कैंसर का विकास हो सकता है।
यदि आपके पास एक असामान्य पैप स्मीयर है, तो यह अत्यंत महत्वपूर्ण है कि आप अपने डॉक्टर की सिफारिशों का पालन करें, चाहे वह एक कोलपोस्कोपी हो, एक ग्रीवा बायोप्सी, या एक वर्ष में एक रिपीट पैप स्मीयर।
एचपीवी परीक्षण
एचपीवी परीक्षण एक अन्य महत्वपूर्ण परीक्षण है जो पैप स्मीयर के रूप में अकेले या उसी समय किया जा सकता है। यदि केवल पैप स्मीयर किया गया है और असामान्य है, तो एचपीवी परीक्षण अक्सर एक ही नमूने पर किया जा सकता है। एकत्र किए गए नमूने को वायरस की पहचान करने के लिए एक प्रयोगशाला में भेजा जाता है।
जबकि वायरस के 100 से अधिक उपभेद हैं, ये सभी कैंसर का कारण नहीं हैं। लगभग 70% सर्वाइकल कैंसर एचपीवी 16 और एचपीवी 18 के कारण होता है, 20% सर्वाइकल कैंसर का संक्रमण एचपीवी 31, 33, 34, 45, 52 और 58 से होता है। अतिरिक्त एचपीवी वायरस कैंसर से जुड़े एचपीवी 35, 39, 51, 56, 59, 66 और 68 शामिल हैं।
प्रक्रियाओं
यदि आपके पैप स्मीयर से गर्भाशय ग्रीवा की असामान्यताएं पता चलती हैं, तो एक कोल्पोस्कोपी निर्धारित की जा सकती है। एक कोल्पोस्कोपी एक इन-ऑफिस परीक्षा है, जो डॉक्टर को गर्भाशय ग्रीवा को कोलोप्स्कोप के साथ और अधिक निकटता से देखने की अनुमति देती है, एक प्रकाश यंत्र जो गर्भाशय ग्रीवा को बढ़ाता है। इसे परीक्षा के दौरान योनि के बाहर रखा जाता है। कोल्पोस्कोप से देखी गई छवियों को अधिक विस्तृत दृश्य और बायोप्सी योजना के लिए स्क्रीन पर पेश किया जा सकता है।
एक डॉक्टर इस परीक्षा के दौरान बायोप्सी कर सकता है, या शायद उससे अलग हो सकता है, ताकि एक रोगविज्ञानी द्वारा गर्भाशय ग्रीवा के ऊतक का एक नमूना जांचा जा सके।
पंच बायोप्सी
कोल्पोस्कोपी के दौरान, डॉक्टर परीक्षा के दौरान पाई जाने वाली बातों के आधार पर गर्भाशय ग्रीवा की बायोप्सी कर सकते हैं। इसमें माइक्रोस्कोप के तहत जांच की जाने वाली ग्रीवा ऊतक की थोड़ी मात्रा को निकालना शामिल है।
सबसे अधिक बार यह एक पंच बायोप्सी है, जिसमें डॉक्टर टिशू के एक छोटे से नमूने को एक पेपर पंच के समान डिवाइस से निकालते हैं। डॉक्टर को ऊतक का नमूना एकत्र करने में केवल कुछ सेकंड लगते हैं और असुविधा क्षणभंगुर होती है। कोलोप्स्कोपी के दौरान निष्कर्षों के आधार पर, गर्भाशय ग्रीवा के कुछ क्षेत्रों को बायोप्सी किया जा सकता है।
कोल्पोस्कोपी और बायोप्सी के दौरान पाई जाने वाली असामान्य कोशिकाओं को ग्रीवा इंट्रापीथेलियल नियोप्लासिया (CIN) के रूप में वर्णित किया जा सकता है।
एंडोकर्विअल क्यूरेटेज
एंडोकेर्विअल क्योरटेज (ईसीसी) एक अन्य प्रकार की सर्वाइकल बायोप्सी है जो कोल्पोस्कोपी परीक्षा के दौरान की जा सकती है। एक ईसीसी के दौरान, डॉक्टर एंडोसेक्शुअल कैनाल से ऊतक निकालने के लिए एक छोटे ब्रश का उपयोग करता है, गर्भाशय ग्रीवा के माध्यम से संकीर्ण मार्ग। पंच बायोप्सी के साथ, ऊतक को फिर एक रोगविज्ञानी द्वारा जांच की जाती है।
खराब मासिक धर्म की ऐंठन की तरह एक ईसीसी मध्यम रूप से दर्दनाक हो सकता है।
प्रक्रिया के लिए पहुंचने से पहले, कई चीजें हैं जो आपको करने के लिए कहा जाता है। उनमें से:
- प्रक्रिया से पहले एस्पिरिन या रक्त पतले लेने से बचें।
- प्रक्रिया से कम से कम तीन दिन पहले टैम्पोन को न तोलें और न ही इस्तेमाल करें।
- प्रक्रिया से कम से कम तीन दिन पहले संभोग से बचें।
महिलाएं प्रक्रिया के बाद के दिनों में हल्के लक्षणों का अनुभव कर सकती हैं, जिनमें स्थानीयकृत दर्द और ऐंठन शामिल हैं। एक ओवर-द-काउंटर दर्द निवारक आमतौर पर कुछ असुविधा को कम करने में मदद कर सकता है।
दर्द के अलावा, योनि से खून बह रहा है या एक गहरा निर्वहन हो सकता है, इसलिए सेनेटरी पैड पहनना सुनिश्चित करें। आपको एक या दो दिन के लिए अपनी गतिविधियों को सीमित करने और संभोग, टैम्पोन या डाउच से बचने की आवश्यकता होगी जब तक कि आप पूरी तरह से ठीक नहीं हो जाते।
शंकु बायोप्सी
ऐसे समय होते हैं जब गर्भाशय ग्रीवा के कैंसर का निदान करने या ऊतक को हटाने के लिए एक बड़ी बायोप्सी की आवश्यकता होती है ताकि यह कैंसर न हो। इन मामलों में, एक शंकु बायोप्सी किया जा सकता है।
शंकु बायोप्सी के दौरान, ऊतक के शंकु के आकार का टुकड़ा हटा दिया जाता है। यह प्रक्रिया सामान्य संज्ञाहरण के तहत की जाती है। गर्भाशय ग्रीवा से पूर्ववर्ती ऊतक को हटाने के लिए एक शंकु बायोप्सी का भी उपयोग किया जाता है।
आप प्रक्रिया के बाद कुछ दिनों के लिए दर्द या खून बह रहा अनुभव कर सकते हैं। जबकि यह आम नहीं है, एक शंकु बायोप्सी के बाद, कुछ महिलाओं को मासिक धर्म में दर्द, प्रजनन क्षमता में कमी या एक अक्षम गर्भाशय ग्रीवा का अनुभव होता है, जिससे आप गर्भवती होने पर समय से पहले प्रसव हो सकता है।
अपने डॉक्टर के साथ इन चिंताओं और जोखिमों पर चर्चा करें, क्योंकि इन प्रभावों की सीमा आपकी बायोप्सी के सटीक स्थान और आकार से संबंधित है, साथ ही साथ आप कितनी अच्छी तरह से ठीक करते हैं।
लेप
एक विशिष्ट प्रकार की शंकु बायोप्सी जिसे लूप इलेक्ट्रोसर्जिकल एक्सिसिशन प्रक्रिया (LEEP) कहा जाता है, गर्भाशय ग्रीवा से ऊतक को हटाने के लिए स्थानीय संज्ञाहरण के तहत की जाने वाली प्रक्रिया है। एक LEEP एक ऊतक के नमूने को हटाने के लिए एक विद्युत आवेशित तार लूप का उपयोग करता है। इस पद्धति का उपयोग आमतौर पर ग्रीवा कैंसर के निदान के बजाय उच्च-श्रेणी के ग्रीवा डिसप्लेसिया के इलाज के लिए किया जाता है।
शंकु बायोप्सी के साथ के रूप में, महिलाओं को एक एलईईपी प्रक्रिया के बाद कुछ दिनों के लिए दर्द और रक्तस्राव का अनुभव हो सकता है। इसके परिणामस्वरूप मासिक धर्म में दर्द, प्रजनन क्षमता में कमी या अक्षम गर्भाशय ग्रीवा जैसे दीर्घकालिक परिणाम भी हो सकते हैं।
चरणों
एक बार बायोप्सी के परिणाम आने के बाद, गर्भाशय ग्रीवा के कैंसर का या तो निदान किया जा सकता है या निदान किया जा सकता है। यदि गर्भाशय ग्रीवा के कैंसर का निदान किया जाता है, तो अगला चरण ग्रीवा के कैंसर के चरण का निर्धारण करना है। गर्भाशय ग्रीवा के कैंसर के चार चरण हैं, जिनमें से प्रत्येक का प्रतिनिधित्व करता है कि उन्नत कैंसर कितनी दूर तक फैल गया है।
स्टेज 0 कैंसर क्या है?
स्टेज 0 कैंसर का आधिकारिक चरण नहीं है; इसका उपयोग अनौपचारिक रूप से गैर-आक्रामक निष्कर्षों का वर्णन करने के लिए किया जाता है (बायोप्सी के आधार पर कार्सिनोमा इन सीटू); चरण 0 से परे किसी भी चरण को आक्रामक माना जाता है। इस पर बहुत बहस हुई है कि क्या यह वास्तव में कैंसर है या एक प्रारंभिक चरण है।
स्टेज I
स्टेज I ट्यूमर आमतौर पर केवल एक माइक्रोस्कोप के साथ देखा जाता है, लेकिन उन्नत चरण I में, कैंसर को माइक्रोस्कोप के बिना देखा जा सकता है। कैंसर की कोशिकाओं ने गर्भाशय ग्रीवा पर आक्रमण किया है और कोशिकाएं अब केवल सतह पर नहीं हैं। यह चरण नीचे में टूट गया है:
स्टेज IA: यह इनवेसिव सर्वाइकल कैंसर का शुरुआती चरण है। कैंसर को अभी तक नग्न आंखों से नहीं देखा जा सकता है और इसे केवल माइक्रोस्कोप के तहत पहचाना जा सकता है। यह चरण आगे आकार में टूट गया है:
- स्टेज IA1: आक्रमण क्षेत्र 3 मिमी से अधिक गहरा नहीं है।
- स्टेज IA2: आक्रमण क्षेत्र 3 मिमी से अधिक है लेकिन 5 मिमी से अधिक गहरा नहीं है।
स्टेज आईबी: स्टेज आईबी में, आक्रमण 5 मिमी से अधिक गहरा है, लेकिन अभी भी गर्भाशय ग्रीवा तक सीमित है।
- स्टेज आईबी 1: कैंसर 5 मिमी से अधिक गहरा है, लेकिन आकार में 2 सेमी से अधिक नहीं।
- स्टेज आईबी 2: कैंसर का आकार कम से कम 2 सेमी है, लेकिन 4 सेमी से बड़ा नहीं है।
- स्टेज आईबी 3: कैंसर कम से कम 4 सेमी आकार का होता है और गर्भाशय ग्रीवा तक सीमित होता है।
स्टेज II
स्टेज II ट्यूमर गर्भाशय ग्रीवा से परे फैल गया है।
स्टेज आईआईए: ये कैंसर गर्भाशय ग्रीवा से योनि के ऊपरी दो-तिहाई हिस्से तक फैल गए हैं, लेकिन गर्भाशय के आसपास नहीं फैले हैं। यह आगे आकार में टूट गया है:
- स्टेज IIA1: ट्यूमर को माइक्रोस्कोप के बिना देखा जा सकता है लेकिन आकार में 4 सेमी से अधिक नहीं है।
- स्टेज IIA2: ट्यूमर को माइक्रोस्कोप के बिना देखा जा सकता है और आकार में 4 सेमी से अधिक है।
स्टेज IIB: कैंसर गर्भाशय और योनि के ऊपरी दो तिहाई हिस्से के आसपास के ऊतकों में फैल गया है, लेकिन श्रोणि की दीवार पर नहीं।
स्टेज III
चरण III में, गर्भाशय से परे गर्भाशय का कैंसर योनि के निचले तीसरे भाग में फैल गया है और / या श्रोणि की दीवार तक फैल गया है। कैंसर मूत्रवाहिनी को अवरुद्ध कर सकता है (नलिकाएं जो मूत्र को गुर्दे से मूत्राशय तक ले जाती हैं) और पास के लिम्फ नोड्स में शामिल हो सकती हैं या नहीं।
- स्टेज IIIA: कैंसर योनि के निचले तीसरे हिस्से में फैल सकता है, लेकिन श्रोणि की दीवारों पर नहीं। यह पास के लिम्फ नोड्स में नहीं फैला है।
- स्टेज IIIB: IIIB कैंसर श्रोणि की दीवार तक फैलता है और / या हाइड्रोनफ्रोसिस या नॉनफंक्शनिंग किडनी का कारण बनता है (जब तक कि किसी अन्य कारण से पता न हो)।
- स्टेज IIIC: कैंसर में श्रोणि और / या पैरा-महाधमनी लिम्फ नोड्स (पेट की महाधमनी के आसपास) शामिल हैं, जिनमें माइक्रोमास्टेसिस, ट्यूमर के आकार और सीमा के बावजूद शामिल हैं।
- स्टेज IIIC1: कैंसर में पैल्विक लिम्फ नोड्स के मेटास्टेसिस शामिल हैं।
- स्टेज IIIC2: कैंसर में पैरा-महाधमनी लिम्फ नोड मेटास्टेसिस शामिल है।
चरण IV
चरण IV में, कैंसर आसन्न क्षेत्रों से परे शरीर के अन्य क्षेत्रों में फैलता है।
- स्टेज IVA: ये कैंसर इसलिए फैल गए हैं कि उन्होंने या तो मूत्राशय या मलाशय पर हमला किया है या दोनों (आसन्न श्रोणि अंगों में फैल गए)।
- स्टेज आईवीबी: ये कैंसर शरीर के दूर के क्षेत्रों में फैल गए हैं, उदाहरण के लिए, शरीर के दूर क्षेत्र, फेफड़े, यकृत या हड्डियों में लिम्फ नोड्स।
भली प्रकार
इमेजिंग
सर्वाइकल कैंसर जो फैलता है उसे मेटास्टैटिक कैंसर माना जाता है। इमेजिंग परीक्षण मेटास्टेसिस के क्षेत्रों की पहचान करने में मदद कर सकते हैं।
सामान्य तौर पर, इमेजिंग परीक्षण का उपयोग मचान के लिए किया जाता है। इसलिए, यदि आपके पास गैर-आक्रामक गर्भाशय ग्रीवा का कैंसर है, और कोई संकेत या मेटास्टेसिस के लक्षण नहीं हैं, तो ये परीक्षण आवश्यक नहीं हैं। यदि आपके डॉक्टर को स्थानीय प्रसार या दूर के मेटास्टेसिस (आपके लक्षणों के कारण या शारीरिक परीक्षण पर या एक माइक्रोस्कोप के तहत ट्यूमर की उपस्थिति) पर संदेह है, तो शरीर के उन क्षेत्रों का आकलन करने के लिए इमेजिंग परीक्षणों का उपयोग किया जाएगा जिनके बारे में चिंता है।
आम इमेजिंग टेस्ट
- अल्ट्रासाउंड: लक्षणों का कारण निर्धारित करने के लिए एक अल्ट्रासाउंड गर्भाशय ग्रीवा, मूत्राशय और पूरे श्रोणि क्षेत्र को देख सकता है। मेटास्टेसिस के बारे में चिंता होने पर इसका उपयोग शरीर के अन्य क्षेत्रों को देखने के लिए भी किया जा सकता है।
- एक्स-रे: एक एक्स-रे, जैसे कि छाती एक्स-रे, मेटास्टैटिक सरवाइकल कैंसर की पहचान कर सकता है जो उदाहरण के लिए फेफड़ों या पसलियों तक फैल गया है। शायद ही कभी, एक्स-रे दिनचर्या में दिखाई देने वाली असामान्यता मेटास्टैटिक सर्वाइकल कैंसर का पहला संकेत हो सकता है।
- एमआरआई: गर्भाशय ग्रीवा और श्रोणि के क्षेत्र की कल्पना करने के लिए एमआरआई स्कैन का उपयोग किया जा सकता है। रीढ़ और रीढ़ की हड्डी के मूल्यांकन के लिए एक एमआरआई विशेष रूप से उपयोगी है, जहां देर से चरण ग्रीवा कैंसर फैल सकता है।
- सीटी स्कैन: एक एमआरआई की तरह एक सीटी स्कैन, गर्भाशय ग्रीवा और श्रोणि के क्षेत्र के साथ-साथ शरीर के अन्य क्षेत्रों जहां गर्भाशय ग्रीवा के कैंसर का मेटास्टेसिस हो सकता था, के क्षेत्र की कल्पना कर सकता है।
- पीईटी स्कैन: एक पीईटी स्कैन एक कार्यात्मक परीक्षण है जो उन क्षेत्रों को दिखाता है जहां ट्यूमर का सक्रिय विकास होता है। यह विशेष रूप से तब सहायक होता है जब लिम्फ नोड्स, फेफड़े और यकृत का मूल्यांकन करने की बात आती है।
विभेदक निदान
कुछ अन्य स्थितियां हैं जो शुरू में सर्वाइकल कैंसर या एचपीवी संक्रमण के समान हो सकती हैं।आपका डॉक्टर शुरू में उन पर संदेह कर सकता है, लेकिन परीक्षण जल्दी से उन्हें अंदर या बाहर शासन करेगा।
- एंडोमेट्रियल कैंसर: एंडोमेट्रियल कैंसर गर्भाशय का कैंसर है। गर्भाशय ग्रीवा योनि और गर्भाशय के बीच का मार्ग है, इसलिए कभी-कभी, दो बीमारियां समान दिखाई दे सकती हैं यदि दोनों में से कोई एक दूसरे स्थान पर फैल गया हो। सामान्य तौर पर, बायोप्सी दोनों के बीच अंतर करने का एक अच्छा तरीका है।
- योनि कैंसर: योनि कैंसर आम नहीं है, लेकिन क्योंकि योनि गर्भाशय ग्रीवा से बहुत करीब से जुड़ी हुई है, स्थितियां समान दिखाई दे सकती हैं। हालांकि, एंडोमेट्रियल कैंसर के साथ, एक बायोप्सी इन प्रकार के कैंसर के बीच अंतर कर सकती है।






.jpg)







-works-for-stroke.jpg)