क्रोनिक किडनी रोग (CKD) को किडनी की प्रगतिशील और अपरिवर्तनीय क्षति के रूप में परिभाषित किया गया है, जो महीनों या वर्षों के दौरान गुर्दे (गुर्दे) की विफलता का कारण बन सकता है। जबकि सीकेडी का कोई इलाज नहीं है, ऐसे उपचार हैं जो रोग की प्रगति को काफी धीमा कर सकते हैं अगर जल्दी शुरू किया जाए।
उपचार आपके रोग के चरण और अंतर्निहित कारण के आधार पर भिन्न हो सकता है, जैसे कि मधुमेह या उच्च रक्तचाप। उपचार के विकल्प में कम-प्रोटीन आहार, एंटीहाइपरटेंसिव और स्टेटिन दवाएं, मूत्रवर्धक, विटामिन की खुराक, अस्थि मज्जा उत्तेजक और कैल्शियम को कम करने वाली दवाएं शामिल हो सकती हैं।
यदि बीमारी आगे बढ़ती है और गुर्दे अब काम नहीं कर रहे हैं - एक ऐसी स्थिति जिसे अंतिम चरण के गुर्दे की बीमारी (ESRD) के रूप में जाना जाता है - या तो डायलिसिस या एक गुर्दा प्रत्यारोपण आपके जीवित रहने के लिए आवश्यक होगा।
वेवेल्व / एमिली रॉबर्ट्स
क्रोनिक किडनी रोग चिकित्सक चर्चा गाइड
अपने अगले डॉक्टर की नियुक्ति के लिए हमारे प्रिंट करने योग्य मार्गदर्शिका प्राप्त करें जिससे आपको सही सवाल पूछने में मदद मिल सके।

अपने आप को या किसी प्रियजन को भेजें।
साइन अप करेंइस डॉक्टर चर्चा गाइड को {{form.email}} भेजा गया है।
एक त्रुटि हुई। कृपया पुन: प्रयास करें।
आहार
CKD एक तीव्र गुर्दे की चोट (AKI) से भिन्न होता है जिसमें बाद वाला अक्सर प्रतिवर्ती होता है। सीकेडी के साथ, गुर्दे को होने वाली कोई भी क्षति स्थायी होगी। क्षतिग्रस्त होने पर, तरल पदार्थ और अपशिष्ट सामान्य रूप से मूत्र में शरीर से बाहर निकल जाते हैं और "वापस ऊपर" हो जाते हैं और तेजी से हानिकारक स्तर तक जमा हो जाते हैं। अधिकांश अपशिष्ट प्रोटीन के सामान्य चयापचय का परिणाम है।
क्योंकि सीकेडी प्रगतिशील है, कोई लक्षण नहीं होने पर भी प्रोटीन और पदार्थों के सेवन को प्रतिबंधित करने के लिए तत्काल आहार परिवर्तन की आवश्यकता होगी। यदि रोग आगे बढ़ता है और गुर्दे की कार्यप्रणाली को और बिगड़ा हुआ है, तो आपके आहार में अतिरिक्त प्रतिबंध हो सकते हैं।
आहार संबंधी दिशा-निर्देश बीमारी के चरण पर आधारित होगा, जो ईएसआरडी के लिए स्टेज 1 से न्यूनतम हानि के चरण 5 तक होता है। इसके अलावा, आपको अनुशंसित दैनिक पोषण लक्ष्यों को बनाए रखते हुए अपना आदर्श वजन हासिल करना होगाअमेरिकियों के लिए 2020-2025 आहार दिशानिर्देश.
यह आमतौर पर सबसे अच्छा है, विशेष रूप से शुरुआती चरणों में, एक प्रमाणित आहार विशेषज्ञ के साथ काम करने के लिए अपने गुर्दे के लिए उपयुक्त आहार का उपयोग करें। यदि आपके रोग के बढ़ने पर भविष्य के परामर्श की भी सिफारिश की जा सकती है।
सीकेडी के सभी चरणों के लिए सिफारिशें
एक सीकेडी आहार के लक्ष्य रोग की प्रगति को धीमा करना है और किसी भी नुकसान को कम करने के लिए अपशिष्ट और तरल पदार्थ अन्य अंगों को कर सकते हैं, सबसे मुख्य रूप से हृदय और हृदय प्रणाली।
इसके लिए, आपको अपने आहार को तुरंत तीन प्रमुख तरीकों से समायोजित करने की आवश्यकता होगी:
- अपने सोडियम का सेवन कम करें। वर्तमान दिशानिर्देशों के अनुसार, आपको वयस्कों के लिए प्रति दिन 2,300 मिलीग्राम से अधिक सोडियम (मिलीग्राम) और बच्चों और किशोर बच्चों के लिए 1,000 से 2,200 मिलीग्राम से अधिक का उपभोग नहीं करना चाहिए। यदि आप अफ्रीकी अमेरिकी हैं, तो उच्च रक्तचाप है, या 50 से अधिक हैं, तो आपको रोजाना 1,500 मिलीग्राम तक अपने सेवन को प्रतिबंधित करना होगा।
- प्रोटीन का सेवन सीमित करें। रोग के चरण के आधार पर राशि भिन्न हो सकती है। चरण 1 से चरण 4 CKD वाले लोगों के लिए वर्तमान सिफारिश प्रति दिन शरीर के वजन के प्रति किलोग्राम 0.6 से 0.75 ग्राम प्रोटीन है, जो मोटे तौर पर अनुवाद करता है:
- हृदय-स्वस्थ भोजन चुनें। ईएसआरडी वाले लोगों में मृत्यु का नंबर एक कारण कार्डियक अरेस्ट है। यह अंत करने के लिए, कई गुर्दा विशेषज्ञ (नेफ्रोलॉजिस्ट) डीएएसएच (डायटरी अप्रोचिस टू स्टॉप हाइपरटेंशन) आहार का उपयोग करेंगे, जो कि अंश नियंत्रण पर ध्यान केंद्रित करते हैं, दैनिक पोषक तत्वों की सही मात्रा प्राप्त करते हैं, और विभिन्न प्रकार के हृदय-स्वस्थ खाद्य पदार्थ खाते हैं।
चरण 4 और 5 सीकेडी के लिए सिफारिशें
जैसे-जैसे बीमारी बढ़ती है और आपका गुर्दे का कार्य 70 प्रतिशत से कम हो जाता है, जो होना चाहिए, आपका नेफ्रोलॉजिस्ट फास्फोरस और पोटेशियम के प्रतिबंध की सिफारिश करेगा, दो इलेक्ट्रोलाइट्स जो शरीर को नुकसान पहुंचा सकते हैं यदि वे अत्यधिक जमा होते हैं।
विचारों में:
- फास्फोरस शरीर के लिए महत्वपूर्ण है क्योंकि यह उन खाद्य पदार्थों को परिवर्तित करने में मदद करता है जिन्हें हम ऊर्जा में खाते हैं, हड्डियों के विकास में सहायक और मांसपेशियों में संकुचन और रक्त अम्लता को नियंत्रित करते हैं। यदि आपके पास बहुत अधिक है, तो यह हाइपरफॉस्फेटेमिया नामक एक स्थिति को जन्म दे सकता है जो हृदय, हड्डियों, थायरॉयड ग्रंथि और मांसपेशियों को नुकसान पहुंचा सकता है। इससे बचने के लिए, चरण 4 से 5 CKD वाले वयस्कों को फॉस्फोरस युक्त खाद्य पदार्थों पर वापस कटौती करके अपने दैनिक सेवन को प्रति दिन 800 से 1,000 मिलीग्राम तक सीमित करना होगा।
- पोटेशियम का उपयोग शरीर द्वारा कोशिकाओं में हृदय गति और पानी के संतुलन को विनियमित करने के लिए किया जाता है। बहुत अधिक होने से हाइपरकेलेमिया हो सकता है, कमजोरी, तंत्रिका दर्द, असामान्य हृदय गति और कुछ मामलों में, दिल का दौरा पड़ने की स्थिति। इससे बचने के लिए, आपको कम-पोटेशियम आहार पर खाने की आवश्यकता होगी, प्रति दिन 2,000 मिलीग्राम से अधिक नहीं।
ओटीसी सप्लीमेंट्स
सीकेडी के बाद के चरणों में होने वाली पोषण संबंधी कमी को ठीक करने के लिए आमतौर पर ओवर-द-काउंटर (ओटीसी) सप्लीमेंट्स का उपयोग किया जाता है। सिफारिश की खुराक के बीच:
- विटामिन डी और कैल्शियम की खुराक कभी-कभी हड्डियों (ओस्टोमेलेशिया) को नरम करने से रोकने के लिए और फॉस्फोरस-प्रतिबंधित आहार के कारण होने वाले अस्थि भंग के जोखिम को कम करने के लिए आवश्यक होती है। विटामिन डी का एक सक्रिय रूप, जिसे कैल्सीट्रियोल कहा जाता है, का भी उपयोग किया जा सकता है, हालांकि यह केवल नुस्खे द्वारा उपलब्ध है।
- आयरन सप्लीमेंट का उपयोग स्टेज 3 और स्टेज 4 CKD में एनीमिया के इलाज के लिए किया जाता है। चरण 4 और 5 के द्वारा, पर्चे-शक्ति पैरेंट्रल आयरन, अंतःशिरा में वितरित, उन लोगों में उपयोग किया जा सकता है जो मौखिक चिकित्सा का जवाब नहीं देते हैं।
नुस्खे
प्रिस्क्रिप्शन दवाओं का उपयोग आमतौर पर सीकेडी के लक्षणों का प्रबंधन करने या बाद में होने वाली जटिलताओं को रोकने के लिए किया जाता है। कुछ एनीमिया और उच्च रक्तचाप को कम करने में सहायता करते हैं, जबकि अन्य का उपयोग रक्त में तरल पदार्थ और इलेक्ट्रोलाइट्स के संतुलन को सामान्य करने के लिए किया जाता है।
ऐस अवरोधक
एंजियोटेंसिन-परिवर्तित एंजाइम (एसीई) अवरोधकों का उपयोग रक्त वाहिकाओं को आराम करने और उच्च रक्तचाप को कम करने के लिए किया जाता है। वे रोग के किसी भी चरण में निर्धारित किए जा सकते हैं और हृदय जोखिम को कम करने के लिए चल रहे (क्रोनिक) आधार पर उपयोग किया जाता है।
आमतौर पर निर्धारित ACE अवरोधकों में शामिल हैं:
- एक्यूप्रिल (क्विनाप्रिल)
- ऐसोन (पेरिंडोप्रिल)
- Altace (ramipril)
- कैपोटेन (कैप्टोप्रिल)
- लोटेंसिन (बेनाजिप्रिल)
- माविक (ट्रैंडोलाप्रिल)
- मोनोपिल
- प्रिंसिलिव (लिसिनोपिल)
- Univasc (moexipril)
- वासोटेक (एनालाप्रिल)
साइड इफेक्ट में चक्कर आना, खांसी, खुजली, दाने, असामान्य स्वाद और गले में खराश शामिल हैं।
एंजियोटेंसिन II रिसेप्टर ब्लॉकर्स
एंजियोटेंसिन II रिसेप्टर ब्लॉकर्स (ARB) एसीई अवरोधक के समान कार्य करते हैं लेकिन रक्तचाप को कम करने के लिए एक अलग एंजाइम को लक्षित करते हैं। ARB का उपयोग आमतौर पर ऐसे लोगों में किया जाता है जो ACE अवरोधकों को बर्दाश्त नहीं कर सकते हैं।
विकल्पों में शामिल हैं:
- एताचंद (कैंडेसार्टन)
- अवाप्रो (इब्बरसर्टन)
- बेनिकर (ओल्मशर्टन)
- कोज़ार (लोसरटन)
- दीवान (वाल्सर्टन)
- माइक्रार्डीस (टेलिमिसर्टन)
- टेवेतेन (एपीरोसर्टन)
साइड इफेक्ट में चक्कर आना, दस्त, मांसपेशियों में ऐंठन, कमजोरी, साइनस संक्रमण, पैर या पीठ में दर्द, अनिद्रा और अनियमित दिल की धड़कन शामिल हैं।
स्टेटिन ड्रग्स
स्टैटिन दवाओं का उपयोग कोलेस्ट्रॉल कम करने और हृदय रोग के जोखिम को कम करने के लिए किया जाता है। एआरबी और एसीई अवरोधकों के साथ के रूप में, उनका उपयोग निरंतर आधार पर किया जाता है।
आमतौर पर उच्च कोलेस्ट्रॉल (हाइपरकोलेस्ट्रोलेमिया) के इलाज के लिए निर्धारित स्टैटिन ड्रग्स में शामिल हैं:
- क्रेस्टर (रोसुवास्टेटिन)
- Lescol (फ़्लुवास्टेटिन)
- लिपिटर (एटोरवास्टेटिन)
- लिवालो (पिटवास्टेटिन)
- मेवाकोर (लवस्टैटिन)
- प्रवाचोल (प्रावास्टेटिन)
- ज़ोकोर (सिमवास्टेटिन)
दुष्प्रभाव सिरदर्द, कब्ज, दस्त, दाने, मांसपेशियों में दर्द, कमजोरी, मतली और उल्टी शामिल हैं।
एरिथ्रोपोइटिन-उत्तेजक तत्व
एरिथ्रोपोइटिन (ईपीओ) गुर्दे द्वारा उत्पादित एक हार्मोन है जो लाल रक्त कोशिकाओं के उत्पादन को निर्देशित करता है। जब गुर्दे क्षतिग्रस्त हो जाते हैं, तो ईपीओ का उत्पादन काफी गिर सकता है, जिससे पुरानी एनीमिया हो सकती है। एरिथ्रोपोइटिन-उत्तेजक एजेंट (ईएसएएस) ईपीओ के इंजेक्शन, मानव निर्मित संस्करण हैं जो लाल रक्त कोशिका की गिनती को बहाल करने और एनीमिया के लक्षणों से राहत देने में मदद करते हैं।
वर्तमान में यू.एस. में उपयोग के लिए दो ईएसए स्वीकृत हैं।
- अरैंस्प
- एपोजेन (एपोइटिन अल्फ़ा)
साइड इफेक्ट में इंजेक्शन साइट दर्द, बुखार, चक्कर आना, उच्च रक्तचाप और मतली शामिल हैं।
फॉस्फोरस बाइंडर्स
फास्फोरस बाइंडर्स, जिसे फॉस्फेट बाइंडर्स के रूप में भी जाना जाता है, अक्सर रक्त में फास्फोरस के स्तर को कम करने के लिए चरण 5 सीकेडी वाले लोगों में उपयोग किया जाता है। वे भोजन से पहले मौखिक रूप से लिया जाता है और शरीर को आपके द्वारा खाए जाने वाले खाद्य पदार्थों से फॉस्फोरस को अवशोषित करने से रोकता है। विभिन्न रूप उपलब्ध हैं, जिनमें से कुछ बाध्यकारी एजेंट के रूप में कैल्शियम, मैग्नीशियम, लोहा या एल्यूमीनियम का उपयोग करते हैं।
विकल्पों में शामिल हैं:
- एम्फोगेल (एल्यूमीनियम हाइड्रॉक्साइड)
- Auryxia (फेरिक नाइट्रेट)
- फ़ोस्रेनोल (लैंथनम कार्बोनेट)
- फोसलो (कैल्शियम एसीटेट)
- रेनागेल (सीवेलमर)
- रेनवेला (सीवेलमर कार्बोनेट)
- वेल्फोरो
साइड इफेक्ट्स में भूख में कमी, पेट खराब, गैस, सूजन, दस्त, कब्ज, थकान, खुजली, मतली और उल्टी शामिल हैं।
मूत्रल
मूत्रवर्धक, जिसे "पानी की गोलियाँ" के रूप में भी जाना जाता है, शरीर से अतिरिक्त पानी और नमक (सोडियम क्लोराइड) को हटाने के लिए उपयोग किया जाता है। सीकेडी के इलाज में उनकी भूमिका दुगनी है: एडिमा को कम करना (ऊतक में द्रव का असामान्य संचय) और आपके रक्तचाप को कम करके हृदय की कार्यक्षमता में सुधार करना।
प्रारंभिक चरण के सीकेडी का इलाज करते समय, डॉक्टर अक्सर थियाजाइड मूत्रवर्धक का उपयोग करेंगे जो कि निरंतर आधार पर सुरक्षित रूप से उपयोग किया जा सकता है। विकल्पों में शामिल हैं:
- ड्यूरिल (क्लोरोथायज़ाइड)
- लोज़ोल (इंडैपामाइड)
- माइक्रोज़ाइड (हाइड्रोक्लोरोथियाज़ाइड)
- थैलिटोन (क्लोर्टालिडोन)
- जरॉक्सोलिन (मेटोलज़ोन)
दवा का एक और अधिक शक्तिशाली रूप, जिसे लूप मूत्रवर्धक कहा जाता है, को चरण 4 और चरण 5 सीकेडी में निर्धारित किया जा सकता है, खासकर यदि आपको क्रोनिक दिल विफलता (CHF) का निदान किया जाता है। विकल्पों में शामिल हैं:
- बुमेक्स (बुमेटेनाइड)
- डेमडेक्स (टॉर्समाइड)
- एडेक्रिन (इथैक्रिक एसिड)
- लासिक्स (फ़्यूरोसेमाइड)
मूत्रवर्धक के सामान्य दुष्प्रभावों में सिरदर्द, चक्कर आना और मांसपेशियों में ऐंठन शामिल हैं।
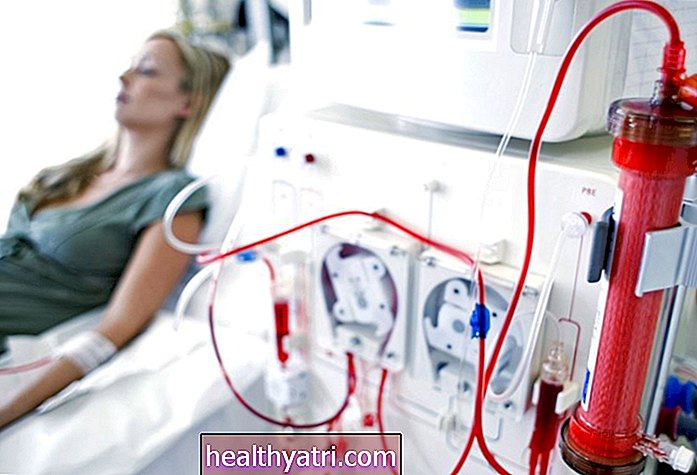
डायलिसिस
स्टेज 5 सीकेडी वह चरण है जिसके द्वारा गुर्दे का कार्य 10 या 15 प्रतिशत से कम हो गया है। आक्रामक चिकित्सा हस्तक्षेप के बिना, चरण में, संचित विषाक्त पदार्थ कई अंगों को विफल करने का कारण बन सकते हैं, जिससे घंटों से लेकर हफ्तों तक मृत्यु हो सकती है।
इस तरह के एक हस्तक्षेप को डायलिसिस कहा जाता है। इसमें आपके रक्त से अपशिष्ट और तरल पदार्थों के यांत्रिक या रासायनिक फ़िल्टरिंग शामिल हैं, जब आपके गुर्दे अब ऐसा करने में सक्षम नहीं हैं। इसके लिए आमतौर पर दो तरीकों का इस्तेमाल किया जाता है, जिन्हें हेमोडायलिसिस और पेरिटोनियल डायलिसिस के रूप में जाना जाता है।
हीमोडायलिसिस
हेमोडायलिसिस रक्त वाहिका से सीधे लिए गए रक्त को शुद्ध करने के लिए एक यांत्रिक निस्पंदन मशीन का उपयोग करता है और स्वच्छ और संतुलित अवस्था में आपके शरीर में वापस लौट आता है। यह एक अस्पताल या डायलिसिस केंद्र में किया जा सकता है। नए पोर्टेबल मॉडल उपलब्ध हैं जो आपको घर पर डायलिसिस से गुजरने की अनुमति देते हैं।
प्रक्रिया एक शल्य चिकित्सा प्रक्रिया से शुरू होती है, जिसमें एक पहुंच बिंदु बनाने के लिए जिसमें एक नस या धमनी से रक्त खींचना और वापस करना है। ऐसा करने के तीन तरीके हैं:
- केंद्रीय शिरापरक कैथीटेराइजेशन (सीवीसी) में एक लचीली ट्यूब को एक बड़ी नस में सम्मिलित करना शामिल है, जैसे कि जुगुलर या ऊरु शिरा। यह आमतौर पर पहली तकनीक है जिसका उपयोग अधिक स्थायी पहुंच बिंदु बनाने से पहले किया जाता है।
- धमनीविस्फार (एवी) फिस्टुला सर्जरी में धमनी और शिरा के एक साथ जुड़ना शामिल है, आमतौर पर प्रकोष्ठ में। यह सुइयों को एक साथ पुनः प्राप्त करने और रक्त वापस करने के लिए पहुंच बिंदु में सम्मिलित करने की अनुमति देता है। एक बार प्रदर्शन करने के बाद, आपको हेमोडायलिसिस शुरू होने से चार से आठ सप्ताह पहले इंतजार करना होगा।
- एवी ग्राफ्ट एवी फिस्टुला की तरह ही काम करता है, सिवाय इसके कि आर्टरी और धमनी को मिलाने के लिए एक कृत्रिम पोत का इस्तेमाल किया जाता है। जबकि एक एवी ग्राफ्ट एक एवी फिस्टुला की तुलना में अधिक तेजी से भर जाता है, वे संक्रमण और थक्के के लिए अधिक प्रवण होते हैं।
हेमोडायलिसिस आपको चार घंटे के सत्रों के लिए सप्ताह में तीन बार अस्पताल या क्लिनिक का दौरा करने की आवश्यकता होती है। जबकि होम डायलिसिस मशीन आपको गोपनीयता और सुविधा प्रदान कर सकती है, इसके लिए प्रत्येक सप्ताह में 2-1 / 2 घंटे में छह उपचार की आवश्यकता होती है।
एक और घरेलू विकल्प है, जिसे निशाचर दैनिक हेमोडायलिसिस के रूप में जाना जाता है, जिसमें आपके सोते समय रक्त की सफाई होती है। यह प्रति सप्ताह पांच से सात बार किया जाता है, छह से आठ घंटे तक चलता है, और अन्य संस्करणों की तुलना में आपको कचरे की अधिक निकासी हो सकती है।
हेमोडायलिसिस के दुष्प्रभावों में निम्न रक्तचाप (हाइपोटेंशन), सांस की तकलीफ, पेट में ऐंठन, मांसपेशियों में ऐंठन, मतली और उल्टी शामिल हैं।
पेरिटोनियल डायलिसिस
पेरिटोनियल डायलिसिस आपके रक्त को शुद्ध करने के लिए मशीनरी के बजाय रसायनों का उपयोग करता है। इसमें आपके पेट में एक कैथेटर का सर्जिकल इम्प्लांटेशन शामिल है, जिसके माध्यम से एक तरल समाधान, जिसे डायलीसेट कहा जाता है, कचरे को अवशोषित करने और संचित तरल पदार्थों को बाहर निकालने के लिए खिलाया जाता है। फिर समाधान निकाला जाता है और त्याग दिया जाता है।
डायलीसेट समाधान आमतौर पर नमक और ग्लूकोज जैसे एक ऑस्मोटिक एजेंट से बना होता है जो पानी और सोडियम के पुन: अवशोषण को रोकता है। झिल्ली जो पेट की गुहा को रेखाबद्ध करती है, जिसे पेरिटोनियम कहा जाता है, फिल्टर के रूप में कार्य करता है जिसके माध्यम से तरल पदार्थ, इलेक्ट्रोलाइट्स और अन्य भंग पदार्थों को रक्त से निकाला जा सकता है।
कैथेटर प्रत्यारोपित होने के बाद, डायलिसिस प्रति दिन कई बार घर पर किया जा सकता है। प्रत्येक उपचार के लिए, दो से तीन लीटर घोल को कैथेटर के माध्यम से आपके पेट में खिलाया जाता है और चार से छह घंटे तक रखा जाता है। एक बार अपशिष्ट समाधान निकल जाने के बाद, प्रक्रिया को नए सिरे से डायलिसैट समाधान के साथ फिर से शुरू किया जाता है।
स्वचालित साइक्लिंग मशीनें इस कार्य को रात भर कर सकती हैं, जिससे आपको रोज़मर्रा की रुचियों को आगे बढ़ाने के लिए अधिक स्वतंत्रता और समय मिलता है।
पेरिटोनियल डायलिसिस की जटिलताओं में संक्रमण, निम्न रक्तचाप (यदि बहुत अधिक तरल पदार्थ निकाला जाता है), और पेट से खून बह रहा है। प्रक्रिया स्वयं पेट की परेशानी और बिगड़ा हुआ श्वास (डायाफ्राम पर बढ़ते दबाव के कारण) हो सकती है।
किडनी प्रत्यारोपण
किडनी प्रत्यारोपण एक ऐसी प्रक्रिया है जिसमें एक स्वस्थ किडनी को जीवित या मृतक दाता से लिया जाता है और आपके शरीर में शल्य चिकित्सा द्वारा प्रत्यारोपित किया जाता है। हालांकि यह छोटी और लंबी अवधि की चुनौतियों से भरा एक प्रमुख सर्जरी है, एक सफल प्रत्यारोपण न केवल आपके जीवन का विस्तार कर सकता है, बल्कि आपको कार्य की सामान्य स्थिति तक पहुंचा सकता है।
कहा जा रहा है कि के साथ, परिणाम व्यक्ति से भिन्न हो सकते हैं। जबकि आपको अब डायलिसिस या समान आहार प्रतिबंधों की आवश्यकता नहीं होगी, आपको अंग अस्वीकृति से बचने के लिए अपने जीवन के बाकी हिस्सों के लिए प्रतिरक्षा दमनकारी दवाएं लेने की आवश्यकता होगी। यह संक्रमण के जोखिम को बढ़ा सकता है, जिससे आपको बीमारी से बचने और आक्रामक तरीके से संक्रमण का इलाज करने के लिए अतिरिक्त कदम उठाने की आवश्यकता होती है।
स्टेज 5 सीकेडी वाले लोग किसी भी उम्र में प्रत्यारोपण प्राप्त कर सकते हैं, चाहे वे बच्चे हों या वरिष्ठ। हालांकि, आपको ऑपरेशन का सामना करने के लिए पर्याप्त स्वस्थ होना चाहिए और कैंसर और कुछ संक्रमणों से मुक्त होना चाहिए।
क्या उम्मीद
अपनी पात्रता का आकलन करने के लिए, आपको शारीरिक और मनोवैज्ञानिक मूल्यांकन से गुजरना होगा। यदि कोई समस्या पाई जाती है, तो प्रत्यारोपण के सुधार से पहले इसका इलाज या सुधार करने की आवश्यकता होगी।
एक बार स्वीकृत होने के बाद, आपको यूनाइटेड नेटवर्क ऑफ़ ऑर्गन शेयरिंग (UNOS) द्वारा प्रबंधित प्रतीक्षा सूची में रखा जाएगा। सभी अंग प्रत्यारोपण प्रकारों में, एक गुर्दा प्रत्यारोपण की प्रतीक्षा सूची पांच साल के औसत प्रतीक्षा समय के साथ सबसे लंबी प्रतीक्षा सूची है। आपको इस बात के आधार पर प्राथमिकता दी जाएगी कि आप कब तक प्रतीक्षा कर रहे हैं, आपका रक्त प्रकार, आपका वर्तमान स्वास्थ्य और अन्य कारक।
एक बार डोनर की किडनी मिल जाने के बाद, आपको सर्जरी के लिए शेड्यूल किया जाएगा। ज्यादातर मामलों में, पुराने को हटाए बिना केवल एक गुर्दा प्रत्यारोपित किया जाएगा। आप आमतौर पर एक सप्ताह के बाद घर लौटने के लिए पर्याप्त होंगे।
एक बार प्रत्यारोपित करने के बाद, नए अंग को पूरी तरह से कार्य करने में तीन सप्ताह तक का समय लग सकता है। इस समय के दौरान डायलिसिस जारी रखने की आवश्यकता होगी।
प्रत्यारोपण सर्जरी और प्रबंधन में प्रगति के लिए धन्यवाद, एक मृतक दाता से किडनी प्रत्यारोपण औसतन 10 से 15 साल और जीवित दाता से औसतन 15 से 20 साल पहले प्रत्यारोपण होता है।
क्रोनिक किडनी रोग के साथ कैसे करें और कैसे रहें










.jpg)




-side-effects.jpg)