यह ज्ञात नहीं है कि सिज़ोफ्रेनिया का कारण क्या है, लेकिन इसके विकास के जोखिम के लिए कई कारकों को जोड़ा गया है। इस बीमारी के लिए एक मजबूत आनुवंशिक घटक है लेकिन जीन एकमात्र कारण नहीं है जो एक व्यक्ति इसे विकसित कर सकता है। न्यूरोलॉजिकल अंतर और पर्यावरणीय कारक भी एक भूमिका निभा सकते हैं।
एंड्रयू ब्रुक्स / गेटी इमेजेज़
सिज़ोफ्रेनिया वाले लोग कई लक्षणों का अनुभव कर सकते हैं और हर कोई एक ही अनुभव नहीं करेगा। लक्षण आमतौर पर युवा वयस्कता के दौरान विकसित होना शुरू हो जाते हैं, किशोरावस्था के दौरान, लगभग 16 साल की उम्र में, और 30 के दशक की शुरुआत में।
सिज़ोफ्रेनिया महिलाओं की तुलना में पुरुषों में थोड़ा पहले उभरता है, लेकिन दोनों लगभग समान दरों पर सिज़ोफ्रेनिया विकसित करते हैं।
सामान्य कारण
कई कारकों का अध्ययन किया जा रहा है जो सिज़ोफ्रेनिया के विकास के जोखिम में योगदान करते हैं, जिसमें आनुवांशिकी, मस्तिष्क और शरीर के जोखिम कारक और पर्यावरण और सामाजिक कारक शामिल हैं।
आनुवंशिकी
जीन को सिज़ोफ्रेनिया के लिए एक मजबूत जोखिम कारक माना जाता है। कुछ आनुवांशिक विविधताएँ होना - या आपके जीन में परिवर्तन होना - आपको रोग विकसित करने के लिए प्रेरित करता है।
सिज़ोफ्रेनिया सिर्फ एक आनुवांशिक भिन्नता से नहीं जुड़ा है, बल्कि कई जीनों में भिन्नता का एक संयोजन है। यदि आपके पास ये विविधताएँ हैं, तो वे योगदान कारकों के सही सेट का सामना करने पर सिज़ोफ्रेनिया की चपेट में आ जाते हैं।
यह अभी तक स्पष्ट नहीं है कि स्किज़ोफ्रेनिया के विकास से आनुवंशिक परिवर्तन कैसे जुड़े हैं या वे अन्य कारकों के साथ कैसे बातचीत करते हैं।
मस्तिष्क और शरीर जोखिम कारक
स्किज़ोफ्रेनिया वाले लोग मस्तिष्क की संरचना और इसके कार्य करने के तरीके में अंतर का अनुभव करते हैं। सिज़ोफ्रेनिया के विकास संबंधी सिद्धांत बताते हैं कि ये अंतर प्रारंभिक मस्तिष्क के विकास में होते हैं, जिसमें गर्भावस्था के पहले कुछ महीनों और किशोरावस्था के दौरान शामिल हैं।
मस्तिष्क में कुछ रसायनों के असंतुलन भी सिज़ोफ्रेनिया से जुड़े होते हैं। इन रसायनों के स्तर को विनियमित करना मुख्य तरीका है सिज़ोफ्रेनिया का चिकित्सकीय उपचार किया जाता है।
वातावरणीय कारक
वैज्ञानिकों का मानना है कि पर्यावरणीय कारकों और आनुवंशिक विविधताओं के बीच बातचीत सिज़ोफ्रेनिया के विकास में एक भूमिका निभाती है। माना जाता है कि पर्यावरणीय कारकों में सिज़ोफ्रेनिया का लिंक शामिल है:
- वायरस के संपर्क में: वायरस मस्तिष्क के कुछ क्षेत्रों पर हमला कर सकते हैं और मस्तिष्क की कुछ प्रक्रियाओं को बदल सकते हैं। कुछ वायरस न्यूरोट्रांसमीटर को भी बदल सकते हैं - रासायनिक संदेशवाहक जो मस्तिष्क में तंत्रिका कोशिकाओं के बीच संकेतों को ले जाते हैं।
- प्रसवपूर्व जटिलताओं; जन्म से पहले कुछ वायरस के संपर्क में आने से सिज़ोफ्रेनिया हुआ है, जिसमें मातृ रूबेला (जर्मन खसरा), इन्फ्लूएंजा और चिकनपॉक्स शामिल हैं।
- विषाक्त पदार्थों के संपर्क में; अल्कोहल और लेड जैसे हानिकारक विषाक्त पदार्थों के संपर्क में, सिज़ोफ्रेनिया के विकास के साथ संभावित जोखिम कारक माना जाता है। इसमें भ्रूण के विकास के दौरान जोखिम शामिल है।
सामाजिक कारक
कई सामाजिक कारकों को प्रस्तावित किया गया है कि बीमारी के लिए आनुवंशिक रूप से उन लोगों में सिज़ोफ्रेनिया के विकास के जोखिम के लिए एक कड़ी है। इसमे शामिल है:
- जन्म से पहले पोषण संबंधी समस्याएं: इस बात के प्रमाण हैं कि भूख के लिए जन्म के पूर्व का जोखिम बढ़े हुए जोखिम के साथ जुड़ा हुआ है। जिन बच्चों की कल्पना की गई थी या अकाल के दौरान भ्रूण के विकास के शुरुआती चरण में सिज़ोफ्रेनिया के विकास की अधिक संभावना थी।
- अत्यधिक आबादी वाले क्षेत्र में रहना: सिज़ोफ्रेनिया उन लोगों में अधिक होता है जो शहरी समुदायों में रहते हैं। हालांकि, यह स्पष्ट नहीं है कि क्या शहरी क्षेत्र स्वयं जोखिम कारक हैं या क्या आनुवंशिक जोखिम वाले लोगों में इस प्रकार के क्षेत्रों में रहने की अधिक संभावना है।
आनुवंशिकी
सिज़ोफ्रेनिया के लिए आनुवंशिक प्रवृत्ति कई आनुवंशिक विविधताओं के संयोजन से आती है।
कुछ सामान्य हैं, जो स्वयं द्वारा सिज़ोफ्रेनिया के विकास के जोखिम पर बहुत कम प्रभाव डालते हैं। कुछ दुर्लभ और उच्च मर्मज्ञ हैं, जिसका अर्थ है कि वे लक्षण हैं जो उस व्यक्ति में शारीरिक रूप से प्रस्तुत किए जाने की संभावना है जो उस विशेष प्रकार का है।
अध्ययनों ने एक सौ से अधिक आनुवंशिक विविधताओं की पहचान की है जो सिज़ोफ्रेनिया से जुड़े हैं। इनमें से कुछ अकेले सिज़ोफ्रेनिया के लिए विशिष्ट नहीं हैं और इसके बजाय कई मनोरोगों की चपेट में आने का संकेत देते हैं।
आनुवंशिक सामग्री के विचलन या दोहराव की भी पहचान की गई है जो सिज़ोफ्रेनिया के जोखिम को बढ़ाते हैं। उदाहरण के लिए, गुणसूत्र 22 के एक हिस्से में एक छोटे से विलोपन को सिज़ोफ्रेनिया से जोड़ा गया है। अध्ययनों से पता चला है कि जिन लोगों में यह विलोपन होता है, उनमें सामान्य आबादी की तुलना में सिज़ोफ्रेनिया होने की संभावना 10 से 20 गुना अधिक होती है।
जिस तरह से जीन में इन परिवर्तनों को सिज़ोफ्रेनिया से जोड़ा जाता है वह अत्यधिक जटिल है और अनुसंधान का एक सक्रिय क्षेत्र है। यह सोचा जाता है कि नए क्षेत्रों, जैसे कि जीनोम अनुक्रमण, इस बीमारी की अधिक समझ पैदा करने की संभावना है।
आपके पास वह जीन हो सकता है जिसे सिज़ोफ्रेनिया से जुड़ा हुआ दिखाया गया है, लेकिन कभी भी स्थिति विकसित नहीं होती है। यह अनुमान लगाने के लिए आनुवंशिक जानकारी का उपयोग करना अभी तक संभव नहीं है कि सिज़ोफ्रेनिया का विकास कौन करेगा।
परिवार के इतिहास
आनुवंशिक भिन्नता को माता-पिता से बच्चे तक पारित किया जा सकता है और सिज़ोफ्रेनिया को काफी हद तक न्यायसंगत माना जाता है। इसका मतलब है कि सिज़ोफ्रेनिया से पीड़ित व्यक्ति के साथ संबंधित होने से आपके इसे विकसित होने का खतरा बढ़ जाता है।
यह अनुमान लगाया गया है कि एक बच्चा जिसके माता-पिता दोनों में सिज़ोफ्रेनिया है, उसे विकार विकसित होने का 40% जोखिम होगा। यदि किसी बच्चे के सिज़ोफ्रेनिया वाले एक माता-पिता हैं, तो यह जोखिम 8% और 15% के बीच होने का अनुमान है। इसका मतलब है कि सिर्फ इसलिए कि किसी परिवार में किसी व्यक्ति को सिज़ोफ्रेनिया है, इसका मतलब यह नहीं है कि अन्य भी होगा।
मस्तिष्क और शरीर जोखिम कारक
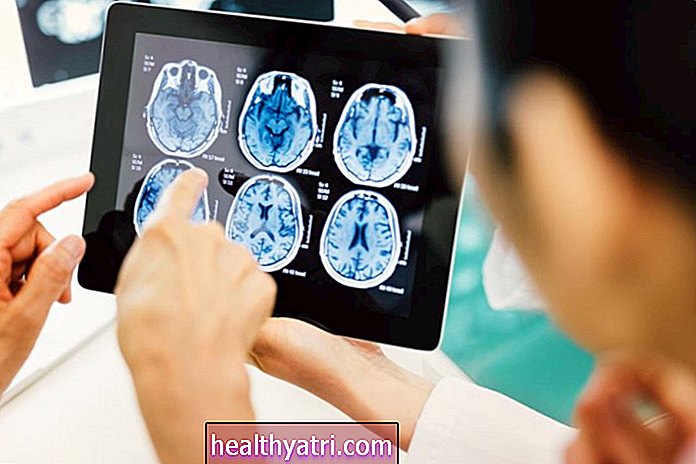
सिज़ोफ्रेनिया वाले लोगों की मस्तिष्क की छवियां बताती हैं कि कुछ क्षेत्रों में ग्रे पदार्थ (तंत्रिका कोशिका निकायों के साथ घने क्षेत्र) और सफेद पदार्थ (तंत्रिका फाइबर वाले क्षेत्र) में अंतर हैं।
उदाहरण के लिए, सिज़ोफ्रेनिया वाले लोगों के अध्ययन में प्रीफ्रंटल कॉर्टेक्स नामक एक क्षेत्र में ग्रे पदार्थ का नुकसान दिखाया गया है, सोचा था कि जहां हम जानकारी रखते हैं और योजना बनाते हैं।
प्रारंभिक व्यवधान
विकासात्मक सिद्धांत बताते हैं कि इन मतभेदों को पैदा करने के लिए मस्तिष्क के विकास में कुछ होता है। गर्भावस्था के प्रारंभिक दौर में विकास और किशोरावस्था के दौरान होने वाले मस्तिष्क में परिवर्तन दोनों की पहचान ऐसे समय में हुई है जब मतभेद हो सकते हैं।
गर्भावस्था के प्रारंभिक दौर में मस्तिष्क के विकास को प्रभावित करने वाले कारकों में पर्यावरणीय और सामाजिक कारकों का जोखिम शामिल हो सकता है; जैसे संक्रमण और पोषण संबंधी समस्याओं के संपर्क में आना।
जिस तरह से मस्तिष्क का विकास होता है वह एक बहुत ही जटिल प्रक्रिया है और ये सिद्धांत सिज़ोफ्रेनिया के कारण को नहीं देख रहे हैं, बल्कि जब मस्तिष्क की संरचना और कार्य के लिए ये अंतर होते हैं।
न्यूरोकेमिकल्स
मस्तिष्क के रसायन- जिन्हें न्यूरोकेमिकल्स या न्यूरोट्रांसमीटर के रूप में भी जाना जाता है - मस्तिष्क कोशिकाओं को एक दूसरे के साथ संवाद करने की अनुमति देते हैं। डोपामाइन, ग्लूटामेट और सेरोटोनिन सहित कुछ रसायनों में असंतुलन को सिज़ोफ्रेनिया से जोड़ा गया है।
एंटीसाइकोटिक दवा इन रसायनों को अवरुद्ध करके काम करती है और मतिभ्रम और व्यामोह जैसे लक्षणों में प्रभावी होने के लिए जानी जाती है। इस प्रकार की दवा सिज़ोफ्रेनिया के सभी लक्षणों के लिए काम नहीं करती है। एक सफल उपचार के लिए एक व्यापक उपचार योजना जिसमें अन्य प्रकार के उपचार शामिल हैं, महत्वपूर्ण है।
लाइफस्टाइल रिस्क फैक्टर्स
जीवनशैली से जुड़े कुछ कारकों को सिज़ोफ्रेनिया से जुड़ा माना जाता है। हालांकि, यह नहीं सोचा गया है कि ये कारक स्वयं सिज़ोफ्रेनिया का कारण बनते हैं। इसके बजाय ये कारक पहले से ही जोखिम वाले लोगों में सिज़ोफ्रेनिया और इसके लक्षणों को ट्रिगर कर सकते हैं।
तनाव
कठिन अनुभवों से मनोवैज्ञानिक तनाव को स्किज़ोफ्रेनिया सहित कई मानसिक विकारों का ट्रिगर माना जाता है। अध्ययनों से पता चला है कि एक बच्चे के रूप में आघात का अनुभव करना, जैसे कि दुर्व्यवहार या बदमाशी, खासकर अगर यह आवर्ती है, तो मनोवैज्ञानिक अनुभवों के बढ़ते जोखिम के साथ जोड़ा जा सकता है।
तनाव पहले से ही सिज़ोफ्रेनिया के लक्षणों का अनुभव करने वाले गंभीर एपिसोड को ट्रिगर करने के लिए कार्य कर सकता है। उदाहरण के लिए, भीड़-भाड़ वाले इलाकों में, जैसे कि व्यस्त सड़कों पर जाना, उन लोगों के लिए पागल विचारों को ट्रिगर कर सकता है, जो पैरानॉयड भ्रम का अनुभव करते हैं।
जीवन बदलने वाली घटनाएँ
लोगों के जीवन में गंभीर परिवर्तन, जैसे कि शोक या एक गंभीर संबंध की समाप्ति, को सिज़ोफ्रेनिया का अनुभव करने वालों के लिए एक ट्रिगर के रूप में पहचाना गया है। अन्य जीवन-बदलती घटनाओं, जैसे कि नौकरी की हानि, सिज़ोफ्रेनिया के शुरुआती चेतावनी संकेतों से जुड़ी हो सकती है, जिसमें नौकरी के प्रदर्शन में चिंताजनक गिरावट शामिल है।
यह खुद से संबंधित नहीं है, लेकिन यदि अन्य लक्षण हैं, जैसे कि सामाजिक वापसी, दूसरों का अविश्वास और हाल ही में आत्म-देखभाल में गिरावट, तो आपको एक मानसिक स्वास्थ्य पेशेवर से बात करनी चाहिए।
दवाई का दुरूपयोग
सिज़ोफ्रेनिया वाले लोगों में मादक द्रव्यों के सेवन की व्यापकता है। यह कॉमरेडिटी- जब किसी के पास एक ही समय में दो या अधिक स्थितियां होती हैं - वसूली के मामले में खराब परिणामों से जुड़ी होती है।
यह भी ज्ञात है कि कुछ दवाएं, हालांकि वे सीधे सिज़ोफ्रेनिया का कारण नहीं बनती हैं, विकार के विकास के जोखिम को बढ़ा सकती हैं। कुछ दवाएं स्किज़ोफ्रेनिया के लक्षणों को ट्रिगर कर सकती हैं, और ज्यादातर मामलों में लगातार उपयोग से यह जोखिम बढ़ जाता है। विशेष रूप से, ये दवाएं हैं:
- कैनबिस: कैनबिस और सिज़ोफ्रेनिया के बीच संबंध गहन शोध और बहस का विषय है। इस बात के प्रमाण हैं कि भांग के उपयोग से साइकोसिस विकसित होने का खतरा बढ़ जाता है। हालांकि, इस बात के भी प्रमाण हैं कि सिज़ोफ्रेनिया होने पर ही मारिजुआना के उपयोग के लिए एक जोखिम कारक है।
- कोकीन: कोकीन मस्तिष्क में कई रसायनों को प्रभावित करता है। विशेष रूप से, यह डोपामाइन को बढ़ाने और जारी करने का कार्य करता है। दवा के लगातार उपयोग से व्यामोह, मतिभ्रम और भ्रम जैसे लक्षण हो सकते हैं।
- एलएसडी: एलएसडी एक साइकेडेलिक दवा है जो सोच और धारणा को बदल देती है। उपयोगकर्ता मतिभ्रम का अनुभव करते हैं, जिसमें वे उन चीजों का अनुभव करते हैं जो वहां नहीं हैं।
- एम्फ़ैटेमिन्स: एम्फ़ैटेमिन के साथ नशा मतिभ्रम और व्यामोह जैसे लक्षणों का कारण बनता है और धमकी की स्थितियों का जवाब देते समय आक्रामकता बढ़ा सकता है। Amphetamines को सिज़ोफ्रेनिया के लक्षणों को कम करने के लिए माना जाता है।
कोकीन और एम्फ़ैटेमिन जैसे ड्रग्स को भी मनोविकृति की ओर ले जाने के लिए दिखाया गया है और इससे पहले के एपिसोड से उबरने वाले लोगों को राहत मिल सकती है।
बहुत से एक शब्द
सिज़ोफ्रेनिया एक जटिल बीमारी है। यह समझने के लिए भ्रामक हो सकता है कि ऐसा क्यों होता है क्योंकि इसका सटीक कारण अज्ञात है और कई कारकों के बीच बातचीत के परिणामस्वरूप होने की संभावना है। हालांकि यह वंशानुगत है, यह निश्चित नहीं है कि स्किज़ोफ्रेनिया से ग्रस्त कोई व्यक्ति अपने बच्चों को इसे दे देगा।
यदि आपको या किसी प्रियजन को सिज़ोफ्रेनिया है, तो जान लें कि प्रभावी उपचार उपलब्ध हैं और विभिन्न प्रकार के विकल्प मौजूद हैं। एक व्यापक उपचार योजना के साथ, लक्षणों को प्रबंधित किया जा सकता है।







.jpg)


.jpg)